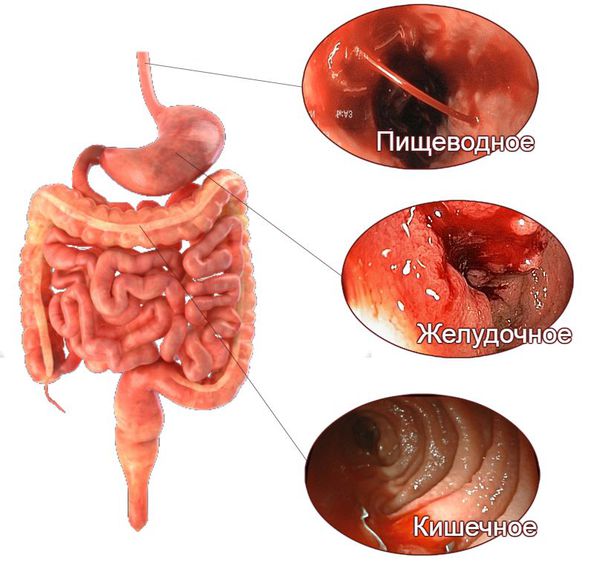
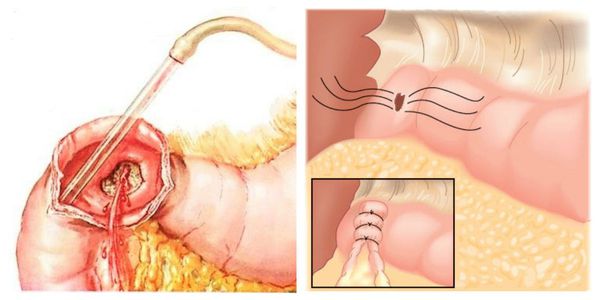
как понять что в прямой кишке кровь
Кровь из заднего прохода
Кровь из заднего прохода — признак заболеваний прямой или толстой кишки, свидетельствующий о наличии источника выделения крови в данных отделах кишечника. В постановке диагноза важную роль играет цвет и характер кровотечения.
Содержание статьи
В случае появления такого симптома, как кровь из прямой кишки, как мужчине, так и женщине нужно срочно обратиться к колопроктологу. Колопроктолог, проктолог проведёт осмотр и поставит предварительный диагноз. Если понадобится более подробная диагностика, например, аноскопия или ректороманоскопия, то Вы можете провести её в тот же день. Для женщин в Клинике проктологии ведут приём женщины-проктологи.
Цены на прием проктолога
Первичный приём проктолога (оценка жалоб пациента, сбор анамнеза, наружный осмотр заднего прохода, пальцевое исследование прямой кишки, аноскопия по показаниям)
Повторный приём проктолога
Причины кровотечений из заднего прохода
Если вы заметили кровь на туалетной бумаге после дефекации, даже в случае если процесс опорожнения кишечника проходит без боли, обязательно нужно обратиться к врачу проктологу за консультацией, чтобы установить причину кровотечения, своевременно начать лечение и избежать возможных осложнений.
Почему появляется кровь из заднего прохода после стула, как у мужчин, так и у женщин:
Установить истинную причину кровотечений из заднего прохода и подобрать соответствующее лечение сможет только врач-колопроктолог. Своевременная диагностика позволяет проводить эффективное консервативное и малоинвазивное лечение.
Цвет выделений и заболевание
ВАЖНО! Кровотечение является грозным симптомом, после появления которого нельзя откладывать визит к врачу. К сожалению, кровь из ануса может причиной такого заболевания как опухоль прямой или толстой кишки. И в худшем случае эта опухоль может оказаться злокачественной. Кровь может возникать также как следствие травмы полипа — доброкачественной опухоли. Существующий долгое время полипоз может стать признаком рака кишечника.
Характер кровотечения и заболевание
Диагностика и лечение
Сталкиваясь с интимной проблемой, особенно такой, как кровотечение из заднего прохода при испражнении, можно растеряться, особенно, не зная о способах диагностики и лечения подобных недугов или не понимая, к какому врачу обратиться.
Проктолог или колопроктолог – это врач, который занимается диагностикой и лечением заболеваний толстой, прямой кишки и заднего прохода, а также проблемами крестца, копчика и промежности. Откладывать визит к этому специалисту, в случае если наблюдается кровь из заднего прохода после стула, не стоит.
Врач-проктолог выслушает жалобы и историю их появления, а для установления причины появления крови из прямой кишки, может провести следующие процедуры:
Пальцевое исследование прямой кишки: первичный метод исследования, который дает возможность оценить состояние анального отверстия, выявить возможные патологии в виде новообразований, анальных трещин, нехарактерных выделений, кровотечений.
После пальцевого исследования врач-колопроктолог при необходимости назначает дальнейшие способы диагностики посредством специального оборудования:
Подходящий способ лечения заболевания определяет и назначает врач. Не стоит заниматься самостоятельным лечением и пренебрегать обращением к колопроктологу.
Как подготовиться к осмотру?
Собственные исследования специалистов отделения проктологии клиники Альтермед позволили сделать посещение проктолога максимально легким и комфортным. Больше нет необходимости голодать накануне и планировать процедуру на утренние часы. В проктологических отделениях Альтермеда найден способ, позволяющий успешно справиться со всеми этими сложностями. Это подготовка кишечника Микролаксом.
Применение микроклизмы Микролакс делает ненужным голодание, не требует специального оборудования и помещения, экономит много времени. Слабительный эффект наступает через 5-15 мин после введения препарата. Качество очистки кишечника таково, что лечение можно начать тотчас после ректоскопии и аноскопии. При необходимости применения при беременности и в период лактации Микролакс не требует специальных мер предосторожности.
В Клинике проктологии осуществляется диагностика с помощью самого современного оборудования. К Вашим услугам лучшие врачи Санкт-Петербурга — как мужчины, так и женщины — и деликатный подход.
Кровь в кале
Появление в каловых массах видимых примесей крови всегда вызывает огромную тревогу, поскольку в обществе почему-то принято считать, что это главный признак рака толстой кишки. Кровь в кале действительно является тревожным сигналом, который нельзя игнорировать, однако наблюдаться этот симптом может не только при онкологии кишечника, но и при ряде других заболеваний.
Причины крови в кале
Кал с кровью, видимой невооружённым глазом, чаще всего наблюдается при геморрое, анальной трещине, колоректальном раке и колите. Примечательно, что характер ректальных кровотечений при каждой из перечисленных болезней имеет определённые отличия.
Геморрой
Воспалительное заболевание геморроидальных вен прямой кишки, сопровождающееся расширением и тромбированием геморроидальных узлов.
Кровянистые выделения обычно скудные, ярко-алого или ярко-красного цвета. В редких случаях наблюдается кровь тёмного цвета или кровянистые сгустки. Отличительная особенность: кровь не смешана с калом.
Другие симптомы геморроя: боль, зуд, чувство распирания в прямой кишке, выпадение геморроидальных узлов наружу.
Анальная трещина
Разрыв слизистой оболочки заднепроходного (анального) канала, чаще всего травматического происхождения.
Картина кровотечений напоминает симптомы геморроя: алая или красная кровь, с калом не смешана. Количество крови обычно невелико, хотя при больших трещинах кровопотери могут быть значительными.
Другие симптомы анальной трещины: боль во время дефекации, быстро утихающая после испражнения; изредка, если разрыв воспалён — чувство распирания.
Колоректальный рак
Злокачественная опухоль одного или нескольких отделов толстой кишки.
Кровь может быть красного или выраженного чёрного цвета. Отличительная особенность: кровь выделяется в начале акта дефекации, а не в конце, как при геморрое или анальной трещине. В некоторых случаях кровянистый окрас могут приобретать все выделяемые каловые массы целиком.
Другие симптомы колоректального рака: присутствие в кале большого количества слизи или гноя, специфический запах каловых масс, болезненность в области живота, нарушения стула, чувство неполного опорожнения кишечника, метеоризм, постоянная слабость и усталость, резкая потеря веса.
Язвенный колит
Воспаление слизистой оболочки толстого кишечника с образованием изъязвлений (ран).
Кровь всегда смешана с калом, но чаще в форме малозаметных вкраплений или кровянистой слизи. На поздних стадиях заболевания возможно выделение крови или кровавой слизи даже вне акта дефекации.
Другие симптомы язвенного колита: стул частый и жидкий, со зловонным запахом, иногда — с примесью гноя; позывы к дефекации частые; схваткообразная боль в животе, чаще с левой стороны; постоянный метеоризм; общая слабость и сильное исхудание.
Другие причины
Наличие крови в кале может наблюдаться и при некоторых других заболеваниях:
В отдельную группу причин кровянистых примесей в кале следует отнести различные кишечные инфекционные заболевания вирусной, бактериальной или протозойной (паразитической) природы: дизентерия, сальмонеллез, ботулизм, энтеровирус, ротавирус, цитомегаловирус, амебиаз и прочее. У каждой кишечной инфекции своя специфическая клиническая картина, но в общих чертах ход развития большинства кишечных инфекций напоминает язвенный колит.
Что делать, если в кале наблюдается кровь
Правильное решение в такой ситуации может быть только одно — незамедлительно посетить проктолога, который проведёт осмотр, назначит необходимые лабораторные или инструментальные исследования, после чего поставит точный диагноз и пропишет соответствующее лечение. Как показывает статистика, около 60-70% ректальных кровотечений вызваны геморроем, который успешно лечиться современной медициной, а потому не следует сразу подозревать рак и оттягивать визит к врачу из-за опасений «услышать плохой диагноз».
Внимание: любые попытки установить причину стула с кровью самостоятельно (так сказать, «по симптомам»), с последующим самолечением, приведут лишь к усугублению заболевания и ухудшению общего клинического прогноза, а потому медицинский центр «Формула здоровья» настоятельно не рекомендует откладывать посещение врача, если в кале после испражнений стала наблюдаться кровь, даже в самых незначительных количествах.
Что может означать кровотечение из прямой кишки
Под ним подразумевают выделение крови из анального отверстия в результате нарушения целостности сосудов в прямой кишке, или других отделах толстого кишечника.
Ректальным кровотечением считается появление различного количества крови на туалетной бумаге, нижнем белье, или в каловых массах — это могут быть даже единичные прожилки.

Обычно ректальное кровотечение не является обильным, в связи с чем поздно диагностируется. На его долю припадает примерно 20% от всех кровотечений ЖКТ. Более часто патология диагностируется у пациентов старше 65 лет, но может наблюдаться и у молодых людей. С возрастом риск развития кровотечения из прямой кишки значительно возрастает.
Далее в статье расскажем более детально, по каким причинам появляется кровь из прямой кишки, какие дополнительные симптомы могут при этом наблюдаться, а также, что делать и как лечить ректальное кровотечение.
Почему идет кровь из прямой кишки? Причины кровотечений
У ректального кровотечения (кровотечение из прямой кишки) причины различны. Иногда этот симптом может свидетельствовать о незначительном повреждении слизистой прямой кишки, а иногда — о серьезных заболеваниях, в том числе и злокачественного характера.
Все причины, почему идет кровь из прямой кишки, можно разделить на несколько групп, а именно:
Дополнительные симптомы при крови из анального отверстия
Как проявляется кровотечение из прямой кишки? Симптомы зависят в первую очередь от основного заболевания и обильности кровотечения.
Кровотечение из прямой кишки. Что делать и как лечить?
Возникает вопрос при кровотечении из прямой кишки — что делать?
При выявлении крови из анального отверстия, даже в виде одиночных прожилок в каловых массах, следует немедленно обратиться к врачу!
На том, как лечить кровотечение из прямой кишки, специализируется врач проктолог. Он выслушает жалобы пациента, соберет анамнез, проведет все необходимые обследования и только тогда начнет лечение ректального кровотечения.
Лечение выделения крови из прямой кишки в первую очередь зависит от первопричины и может быть как консервативным, так и хирургическим. Применяют также эндоскопические методы, чтобы остановить кровотечение из прямой кишки. Лечение такого характера включает диатермокоагуляцию, лазерную фотокоагуляцию, использование кровоостанавливающих пленок. При значительной кровопотери прибегают к инфузионной терапии с применением крови и кровезаменителей.
Кровь в стуле: возможные причины
Поделиться:
Люди обычно не придают значения процессу дефекации и уж тем более — его результату. Однако иногда все же стоит обращать внимание на собственный стул, чтобы не пропустить изменения, требующие врачебного вмешательства. Так, кровь в стуле — зачастую не только яркий, но и грозный вестник возможной беды, и врага нужно знать в лицо.
Откуда может взяться кровь
В норме в финале пищеварительного акта формируются массы однородного цвета за счет пигментов. Кровь, а если точнее — эритроциты, в них отсутствует. Если же на каком-либо этапе нарушается целостность эпителиального покрова и кровеносных сосудов под ним, эритроциты смешиваются с содержимым и на выходе меняют цвет стула в зависимости от их количества и места кровотечения.
Яркий красный цвет каловым массам придают неизмененные эритроциты, которые сигнализируют о проблемах в нижнем отделе ЖКТ — толстом кишечнике. Кровотечение из пищевода, желудка или тонкого кишечника выглядит иначе — эритроциты подвергаются воздействию соляной кислоты, ферментов и кишечного содержимого и окрашивают кал в темно-красный или красно-коричневый цвет. Подобное изменение не всегда доступно невооруженному глазу и требует лабораторных методов подтверждения, поэтому мы рассмотрим основные причины появления неизмененной крови в стуле.
Геморрой
Одной из самых частых причин является геморрой, которым страдает порядка 10 % взрослого населения в возрасте от 30 до 50 лет. В несколько раз чаще это заболевание поражает мужчин.
Особые вены — кавернозные тельца — деформируются и увеличиваются, образуя всем известные геморроидальные узлы под слизистой оболочкой кишки. Так как они обильно кровоснабжаются и, в отличие от других вен, имеют сообщение с артериями, то при повреждении стенки кишки кровь выделяется алая, не смешивается с калом или же оставляет яркие следы на туалетной бумаге.
Геморрой «кровит» после акта дефекации. Кровотечение из геморроидальных узлов — это основное проявление коварного недуга. Оно плохо останавливается и при длительном течении может привести к развитии анемии, поэтому заслуживает пристального внимания.
Трещины
Еще одна проблема в области заднего прохода — это анальная трещина. Она представляет собой надрыв в месте, где слизистая оболочка прямой кишки переходит в кожу. А поскольку целостность покрова нарушена, то и появление крови не заставит себя ждать. Но в этом случае кровь выделяется капельками, не так обильно, как при геморрое, и в стуле заметны небольшие полосы на поверхности каловых масс. Данное явление не всегда очевидно, насторожить скорее может резкая, даже жгучая боль при дефекации, которая нередко длится и несколько часов после нее.
Онкология
Рак прямой кишки — одно из самых «злых» онкологических заболеваний. Длительное время он развивается незаметно, и в этой ситуации внимательное отношение к себе послужит хорошим помощником, поскольку основным ранним проявлением недуга как раз таки и являются примеси крови в стуле.
Кровотечение при раке вызвано изъязвлением поверхности опухоли и травматизацией ее каловыми массами, редко оно бывает массивным и чаще выглядит как небольшое количество темно-красных примесей. Но не стоит сразу пугаться, обнаружив нечто подобное, поскольку это только один из признаков и необходимо учитывать болевые ощущения, наличие слизи в кале или трудности в дефекации, а также общие симптомы. Разобраться поможет врач.
Неспецифический язвенный колит тоже вызывает кровотечение и появление эритроцитов в кале. Само название «язвенный» указывает на образование дефекта — «язвы», который при этом заболевании затрагивает слизистую оболочку толстой кишки.
НЯК, как ласково его называют врачи, протекает с периодами обострения, когда воспаление приобретает выраженные черты. В результате капилляры слизистой расширяются, эпителий некротизируется и в стуле появляется кровь. При этом меняется и сам характер стула — он учащается, разжижается, больных нередко беспокоит «кровавая» диарея. Кровь в кале может быть как обильной, покрывая его, так и в виде примесей — все зависит от обширности поражения.
Часто этому заболеванию сопутствует анемия, поскольку кровоточит кишка каждый раз при обострении, а в ряде случаев облегчение не наступает вовсе.
Воспаление кишки
Еще одно воспалительное заболевание, для которого характерна кровь в стуле, — это проктит, т.е. воспаление слизистой прямой кишки. Причины проктита могут быть самыми разными, от радиации до паразитов, и всегда важно их выяснить, чтобы успешно бороться с болезнью. Навести на мысль о проктите поможет характер стула — кровянистые выделения в виде примесей, обычно необильные.
Читайте также:
О причинах запора
Как и всякое воспаление, проктит вызывает болезненные ощущения во время акта дефекации, примесь слизи в кале, иногда весьма обильной, возможны зуд и жжение, расстройство стула в виде запоров или поносов. В таких ситуациях стоит присмотреться к результату похода в туалет — возможно, информация поможет при диагностике.
Незваные гости
Нежданные гости в виде амеб или балантидий также могут оповестить нас появлением эритроцитов в кале. Амебы проникают в толстый кишечник при заглатывании их особых форм существования — цист. В толстой кишке амеба активно питается, разрушая поверхность слизистой и стимулируя воспаление. Первые симптомы обычно проявляются через 5–8 дней после заражения: боли в животе, небольшое повышение температуры, диарея с примесью крови и слизи.
Балантидиазом чаще страдают люди, так или иначе связанные со свиноводством, поскольку балантидии обитают в организме свиньи. В пищеварительном тракте человека балантидии также паразитируют в толстом кишечнике, образуя язвенно-деструктивные дефекты. Как следствие — боли в животе и примесь крови, что очень похоже на поражение амебами, поэтому некоторые особенности жизни и, в частности, профессиональной деятельности помогут в уточнении причины. Однако в том и другом случае необходимо будет навестить инфекциониста.
Кровь в кале — неспецифический симптом, характерный для самых разных патологий. Но это всегда сигнал о том, что в кишечнике далеко не все гладко и имеется какое-то нарушение целостности поверхности. Поэтому будьте внимательны к себе, и это сослужит вашему кишечнику добрую службу!
Что такое кровотечение желудочно-кишечное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника. Его основная опасность заключается в том, что на ранних стадиях или при небольших объёмах кровопотери пациент может вовсе не испытывать никаких симптомов. Это связано с отсутствием болевых рецепторов на слизистой оболочке органов пищеварительного тракта. Так как основное предназначение этих органов — перерабатывать поступающую еду, кровь проходит через пищеварительный тракт так же, как и жидкая пища.
При повторных или продолжающихся кровотечениях, а также при нарастании объёма кровопотери у человека появляются видимые характерные симптомы : рвота кровью или кровянистые выделения из заднего прохода. Так как при этом кровь покидает кровеносное русло, в организме быстро или постепенно нарушаются обменные процессы, больной слабеет, его кожа становится бледной, вырабатывается липкий холодный пот, нарушается сознание. В итоге пациент попадает в больницу (чаще в карете скорой помощи), но шансы на излечение в таком шоковом для организма состоянии на фоне массивной кровопотери порой стремительно «тают» даже в условиях специализированного стационара, не говоря уже о случаях, когда своевременно оказать квалифицированную медпомощь просто невозможно.
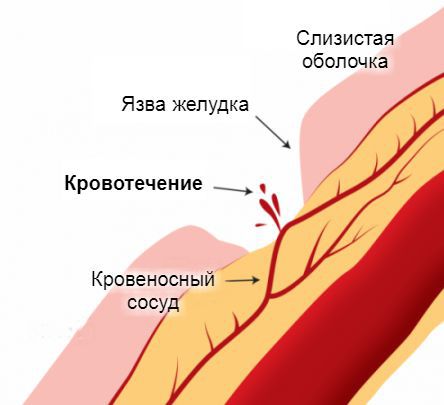
Источник желудочно-кишечного кровотечения — эрозированные кровеносные сосуды, прилегающие к стенкам пищевода, желудка или кишечника. Эрозия сосудов связана с появлением дефектов на поверхности слизистой оболочки этих органов. Чаще всего они бывают бессимптомными и возникают под действием болезнетворных агентов. Постепенно эти дефекты достигают глубоких слоёв, «разъедая» стенки пролегающих к ним кровеносных сосудов. Примерно по такому же принципу в стенки сосудов прорастают раковые опухоли на поздних стадиях развития. Достигая определённых размеров, они начинают разрушаться сами, нарушая при этом целостность сосудистой стенки.
Симптомы желудочно-кишечного кровотечения
Являясь осложнением других болезней, желудочно-кишечное кровотечение может возникнуть на фоне жалоб, свойственных этим заболеваниям. Например, при кровотечении на фоне язвенного колита или язвы желудка пациента будут беспокоить боли в животе. Но в случае неинтенсивного кровотечения или непродолжительных подкравливаний какие-либо проявления могут отсутствовать. Такое возможно при бессимптомном течении язвы или рака желудка и двенадцатиперстной кишки. Порой кровотечение становится первым признаком уже развившейся болезни.
Заподозрить это грозное состояние на начальных стадиях может только опытный внимательный доктор, но для этого к нему нужно своевременно обратиться. Поэтому при болях в животе и ухудшении общего самочувствия рекомендуется не заниматься самолечением, а показаться врачу.
Признаки желудочно-кишечного кровотечения группируют в зависимости от того, из какого отдела они происходят — верхнего или нижнего.
При кровотечениях из верхнего отдела (пищевода, желудка и двенадцатиперстной кишки) на первое место выходят следующие симптомы:
Поражению нижних отделов желудочно-кишечного тракта, помимо того же чёрного стула и мелены, в большей степени свойственны следующие симптомы:
Кроме указанных симптомов при кровотечении наблюдаются общие признаки, связанные с кровопотерей. Кровь в кровеносном русле становится более густой, хуже переносит питательные вещества и кислород, что вызывает:
Патогенез желудочно-кишечного кровотечения
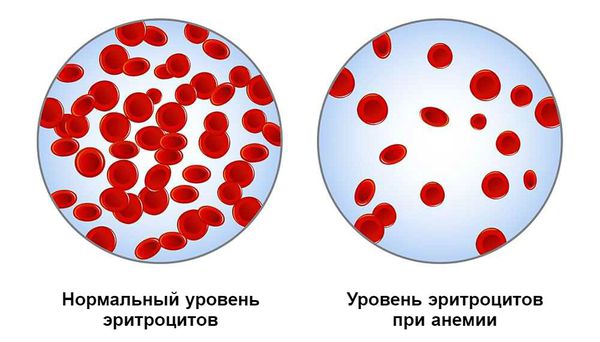
На 4-5 день после кровотечения костный мозг начинает активно восполнять недостающее количество потерянных элементов крови, в частности эритроциты и тромбоциты. Если кровотечение больше не возникало, уровень эритроцитов нормализуется через 2-3 недели.
На самочувствие пациента и клиническую картину желудочно-кишечного кровотечения влияют объём и скорость кровопотери. От них зависит, насколько полноценно и быстро механизмы компенсации и приспособления организма восстановят объём циркулирующей крови.
В случае самостоятельной остановки кровотечения и потери не больше 10 % от исходного объёма крови состояние организма, как правило, легко стабилизируется за счёт вышеописанных процессов.
Классификация и стадии развития желудочно-кишечного кровотечения
Классифицируется желудочно-кишечное кровотечение по различным признакам.
По локализации выделяют:
По клиническому течению различают:
По объёму оно может быть:
По характеру выделяют:
По этиологии (причине возникновения) оно может быть язвенным и неязвенным, по частоте — первичным и рецидивным (повторным).
При кровопотере лёгкой степени тяжести больной может не обратить внимания на возможную лёгкую тошноту, сухость во рту, слабость и познабливание, пока у него не появится рвота кровью. Также при лёгком кровотечении может возникнуть чёрный дегтеобразный стул.
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующим последствиям:
Постгеморрагическая анемия — это состояние организма после кровотечения, при котором снижается уровень гемоглобина в крови.
Медленно развивающаяся анемия формируется на фоне хронического или рецидивирующего небольшого кровотечения. Её проявления менее выражены, так как организм частично успевает компенсировать состояние.
В случае массивной и быстрой кровопотери возникновение анемии сопровождается развитием геморрагического шока с высокой вероятностью летального исхода.
Геморрагический шок — это смертельно опасное состояние, вызванное быстрым снижением объёма циркулирующей крови больше чем на 15-20 %. При такой кровопотере резко нарушается снабжение тканей кислородом и энергетическими продуктами, сбивается адекватный тканевой обмен и нарастает интоксикация.
Несмотря на мощные компенсаторные возможности организма и современные медицинские технологии, смертность от геморрагического шока остаётся актуальной проблемой. Даже среди тех пациентов, которым удаётся пережить состояние геморрагического шока, уровень смертности достаточно высокий.
Геморрагический шок переносится по-разному: кто-то жалуется только на усталость, а кто-то поступает в медучреждение на машине скорой помощи без сознания. Всё зависит от состояния организма и возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Общие признаки геморрагического шока:
Осложнением геморрагического шока является полиорганная недостаточность, которая может стать причиной смерти. Она развивается в 30-70 % случаев.
Острая почечная недостаточность, возникшая на фоне острого нарушения кровоснабжения, приводит к глубоким нарушениям выделительной функции почек. Её развитие проходит четыре фазы:
Диагностика желудочно-кишечного кровотечения
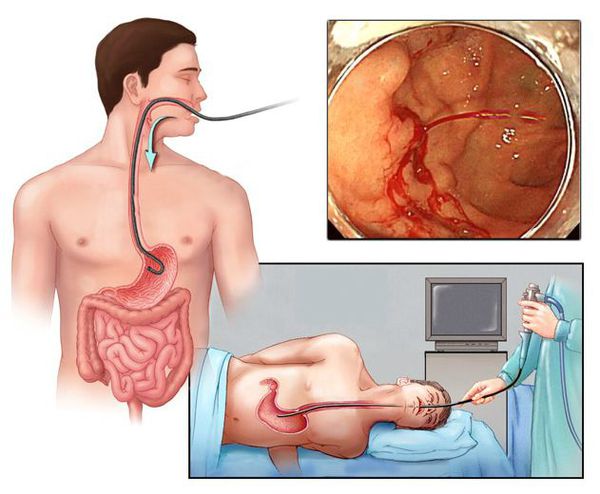
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводится хирургом. Он тщательно выясняет историю заболевания, оценивает характер рвотных масс и испражнений, очень осторожно ощупывает живот, чтобы не усилить кровотечение. Для определения следов крови и возможной причины кровопотери выполняет пальцевое исследование прямой кишки.
Чтобы приблизительно оценить объём кровопотери при первом обращении больного к врачу, доктор измеряет частоту сердечных сокращений и артериальное давление, оценивает окрас кожного покрова:
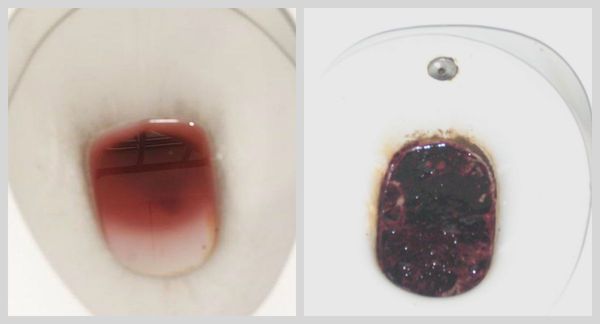
Для оценки тяжести процесса кровь анализируется на предмет количества эритроцитов, гемоглобина и тромбоцитов, определяется её свёртывающая способность, уровень креатинина, мочевины и печёночных ферментов. Также важно провести исследование кала на скрытую кровь. Положительный результат будет сохраняться в течение двух недель после одного кровотечения, а чёрный дёгтеобразный стул — в течение пяти суток.
Наиболее ценным и точным методом диагностики при подозрении на желудочно-кишечное кровотечение является эндоскопия. С её помощью врач может не только обнаружить источник кровопотери, но и остановить кровотечение, тем самым избавив больного от сложных и опасных хирургических операций и в значительной мере улучшив прогноз на выздоровление.
Лечение желудочно-кишечного кровотечения
Пациента с подозрением на желудочно-кишечное кровотечение необходимо экстренно госпитализировать в хирургическое отделение. Там ему окажут квалифицированную помощь:
Особенно активным должно быть лечение в случае острого кровотечения, сопровождающегося кровавой рвотой и меленой. Его следует проводить до полной стабилизации клинических, эндоскопических и гематологических показателей.
Существует два направления в терапии желудочно-кишечных кровотечений: консервативное и хирургическое. Выбор направления и метода лечения зависит от локализации кровотечения, его интенсивности и причины возникновения.
Консервативная тактика возможна в двух случаях:
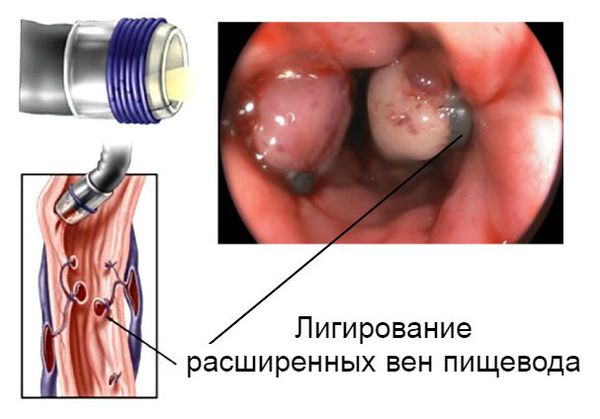
Кровотечение, которое возникло на фоне варикозно расширенных вен пищевода, можно остановить эндоскопически, т. е. не прибегая к открытой операции. Для этого выполняется лигирование (перевязка) или склерозирование (склеивание) изменённых сосудов. Метод склерозирования сегодня используется редко. В некоторых случаях кровотечения из желудка или кишечника можно остановить с помощью электрокоагуляции (прижигания током) или обкалывания кровоточащих сосудов.
Большинство кровотечений, связанных с язвенной болезнью, внезапно и самостоятельно прекращаются. При этом в 20 % случаев оно со временем возобновляется, в связи с чем больному может потребоваться оперативное лечение.
Хирургическая тактика требуется тогда, когда консервативные методы лечения оказались малоэффективными или вовсе не улучшили состояние больного. Заключается она в остановке кровотечения путём выполнения различных операций:
Прогноз. Профилактика
Основой профилактики такого грозного осложнения, как желудочно-кишечное кровотечение, является своевременное лечение причинных заболеваний. Для этого Всемирная организация здравоохранения разработала определённые рекомендации:
1. Чтобы своевременно диагностировать заболевания в верхних отделах пищеварительного тракта, рекомендуется, начиная с 40-50 лет, каждый год обращаться к терапевту или гастроэнтерологу для профилактического осмотра. Также один раз в два года нужно делать гастроскопию (ЭГДС) с определением кислотности желудочного сока, выполнением биопсии для анализа на H. Pylori и гистологическим исследованием подозрительных участков. Эти мероприятия позволят вовремя выявить гастрит, дуоденит и инфекцию H. Pylori, избежать развития язвенной болезни и онкологии.
2. Для своевременной диагностики заболеваний в нижних отделах пищеварительного тракта рекомендуется, помимо вышеуказанных процедур, 1 раз в пять лет выполнять колоноскопию с уточняющей биопсией подозрительных участков, начиная с 45 лет. Это позволит вовремя пролечить заболевания кишечника и избежать развития желудочно-кишечного кровотечения.


 Читайте также:
Читайте также: