как узнать была ли имплантация эмбриона при неудачном эко
Отделение по лечению повторных неудач имплантации и привычного невынашивания беременности
Отсутствие имплантации требует специализированного подхода, поэтому в Институто Бернабеу имеется многопрофильное специализированное отделение
Что такое отсутствие имплантации?
Оно определяется как неспособность достижения жизнеспособной беременности после ЭКО. Т.е. объединяет
как тех пациенток, которые не беременеют, так и тех, у которых случается выкидыш на ранних сроках.
NORMAL IMPLANTATION
IMPLANTATION FAILURE
REPEATED MISCARRIAGE
Причины отсутствия имплантации эмбриона?
Этот вопрос очень сложный, потому что мы не знаем многие кульминационные процессы надлежащей имплантации эмбриона.
Изначально нужно думать, что причина исходит не от одного (мать), а от трех пациентов: она, он и эмбрион.
Да, мы знаем, что некоторые причины материнские, но большинство из них эмбриональные и не всегда мы можем диагностировать и успешно лечить их, отсюда высокая степень неуверенности и тревоги пациента, когда врачи не могут установить причины.
Тем не менее, в последние годы достигнут значительный прогресс в этой области.
Правильное изучение отсутствия имплантации требует многопрофильной оценки, поэтому в ИНСТИТУТО БЕРНАБЕУ создана группа, специализирующаяся на этих нарушениях, в которую входят гинекологи, эндокринологи, молекулярные биологи, генетики и эмбриологи.
Исследование для диагноза и лечения отторжения при имплантации эмбриона и повторного аборта

Хотя мы еще далеки от точного определения женских факторов, которые оправдывают отторжение при имплантации и повторный аборт, в исследование их причин появились новые достижения.
Трехмерное УЗИ, которое проводят УЗИ-специалисты с помощ ью современного оборудования, позволяет исключить аденомиоз, заболевание, при котором внутренняя оболочка (эндометрий) прорастает в мышечную ткань матки. Это заболевание сильно влияет на восприимчивость эндометрия и анатомические аномалии матки.
Однако, иммунологические анализы часто не помогают в этих случаях, а лечение при таком исследование не улучшает репродуктивное здоровье пациентки. Но учитывая, что эта сфера деятельности продолжает развиваться, IB имеет специальный отдел репродуктивной иммунологии, который оценивает этот фактор и внимательно следить за достижениями в этой области.
Кроме того, мы проводим исследовани е сокращений матки во время переноса эмбрионов. Не следует забывать, что матка — это мышечный орган, и поэтому любая неправильная стимуляция матки приведет к увеличению сокращений, которые могут отторгнуть эмбриона. Прогресс нашего исследования о сокращение матки был опубликован в престижном журнале «fertility & sterility».
Наконец, Instituto Bernabeu проводит исследования об эффективности закапывания веществ в полость матки, за несколько суток до переноса, которые стимулируют эндометрий и повышают биологическую компетентность.
Помимо этого, мы проводим анализ IBgen RIF, который исследует различные генетические, иммунологические и гематологические факторы. Таким образом, всего один анализ исследует различные причины.
Наше последнее исследование доказывает влияние микробиома (своеобразной экосистемы микроорганизмов половых органов) на фертильность. В случае нарушения микробиома, мы включили анализ, чтобы стабилизировать эту экосистему организма. (Узнать больше).
Кроме того, внутриматочная PRP-терапия обогащённой тромбоцитами плазмой выявила преимущества в некоторых тщательно отобранных случаях. Последние исследования проявили хорошие результаты, на бумаге, при использовании плазмы для восстановления и регенерации разных тканей в случаях отторжения эмбриона после имплантации и у женщин с тонким эндометрием. Использование обогащенной тромбоцитами плазмы, полученной из крови пациентки, в лечебных целях, может улучшить рецептивность эндометрия и, соответственно, имплантацию эмбриона.

МУЖСКОЙ ФАКТОР исследуется с помощью кариотипа, фрагментации ДНК, андрологического осмотра и оценки хромосом.
Кариотип (совокупность признаков полного набора хромосом), который исследует клетки крови, может быть совершенно нормальным, а хромосомы сперматозоидов нет. Поэтому, мы включаем в осмотр анализ FISH, который позволяет определить число сперматозоидов (в основном более 1000) с хромосомными аномалиями.
Гинеколог может порекомендовать исследование мейоза сперматозоидов при нарушении параметров спермы, чтоможет быть причиной неудачного ЭКО, отторжения при имплантации эмбриона или выкидыша.
Мейоз – это процесс, при котором клетки-предшественники сперматозоидов разделяют пополам свою генетическую нагрузку, и число хромосом уменьшается с 46 до 23. В ходе этого процесса возможны нарушения, из-за которых у сперматозоидов окажется аномальное количество хромосом, что может вызвать бесплодие, аномалии плода, выкидыши или неудачное ЭКО.
Для исследования необходимо провести тестикулярную биопсию, хотя иногда это возможно определить в сперме, избегая при этом биопсию. Результат анализа поможет подобрать адекватную ВРТ.

Но, несомненно, именно в ЭМБРИОНАЛЬНОМ ФАКТОРЕ мы достигли наибольший прогресс.
Именно этот фактор несет ответственность за большинство случаев отторжения при имплантации и повторных абортов.
Не следует забывать, что этот фактор происходит от сочетания двух репродуктивных клеток: сперматозоида и ооцита. Поэтому, мы внимательно обрабатываем эти клетки, строго следим за развитием и условиями культивирования в лаборатории, и аккуратно переносим эмбрион в матку матери. При отторжени и следует принять во внимание все эти процессы.
Действительно, на сегодняшний день мы располагаем методами молекулярной биологии и генетики, которые позволяют нам анализировать полностью хромосомы зародыша, поскольку наиболее частой причиной отторжения при имплантации и аборта на ранних сроках является аномалия числа и расположения эмбриональных хромосом.
При перенос хромосомно — нормальных эмбрионов процент наступления беременности не зависит от возраста матери и одновременно значительно снижает риск абортов; то есть, всегда, когда нам удается перенести эмбрионы без хромосомных аномалий, пациент будет иметь успех, независимо от возраста.
Техника Полного Хромосомного Скрининга, известная в английской аббревиатуре как Преимплантационная генетическая диагностика или преимплантационный генетический тест эмбриона (ПГД/ПГТ), проводимая приблизительно на 5-й день эмбрионального развития, показывает высокую эффективность для удовлетворения наиболее актуальных вопросов для пациентов и врачей, которые заботятся о них: Почему не прививаются эмбрионы? Почему происходит выкидыш? Стоит ли повторять лечение? Не пора ли закончить или изменить лечение?
Comprehensive Analysis 1 day. 100%
Признаки беременности после ЭКО
Правильное поведение перед переносом эмбрионов
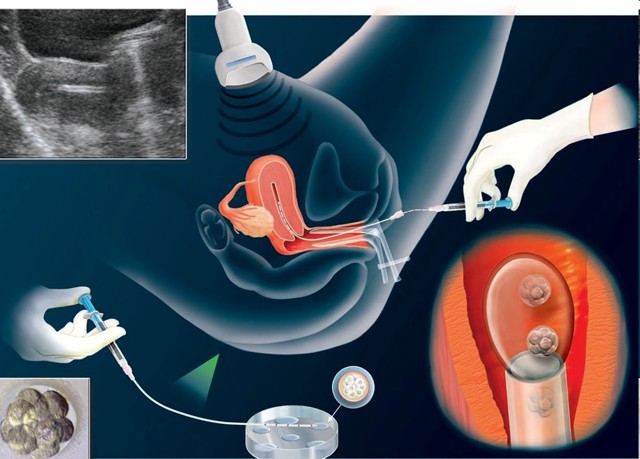
Перенос эмбрионов – это финальная и важнейшая часть протокола ЭКО, требующая правильной подготовки пациентки и высокого мастерства лечащего врача. Перед переносом пациентке следует избегать физических нагрузок, предпочесть пищу, не вызывающую газообразования, выполнить назначения лечащего врача (обычно назначают препараты прогестерона, фолиевую кислоту и некоторые индивидуально подобранные препараты).
В процессе наблюдения за развитием эмбриона, лечащий врач находится в постоянном контакте с эмбриологом и будущими родителями, ежедневно обсуждая с ними перспективы переноса. В зависимости от количества эмбрионов и их качества, перенос проводится либо на третий, либо на пятый день жизни эмбрионов. В случае, если эмбрионов мало или они развиваются с отставанием, принимается решение о переносе на 3й день, причем предпочтительнее перенос 2х эмбрионов сразу. В случае, если количество и качество эмбрионов позволяет, их продолжают наблюдать до 5-го дня, до образования т.н. бластоцисты. Процедура проводится при наполненном мочевом пузыре. Важнейшее значение имеет позитивный настрой, доверие к своему врачу и клинике, максимальное спокойствие и уверенность в успехе!
Подсадка эмбриона при ЭКО – технически сложная процедура. В нашей клинике она проводится с постоянным ультразвуковым контролем, при этом и врач, и будущая мама могут видеть на экране всё происходящее в матке, вплоть до места, куда помещен эмбрион. Перенос осуществляется с помощью ультратонкого катетера со специальным покрытием, не повреждающим эмбрион. Вся процедура длится обычно не более 5 минут и абсолютно безболезненна. «Золотым стандартом» считается перенос одного здорового эмбриона с целью профилактики многоплодной беременности, которая считается осложнением ЭКО. Вариант беременности двойней обязательно обсуждается с пациентами перед переносом независимо от того, сколько переносится эмбрионов, т.к. даже при переносе одного эмбриона двойня возможна.
Имплантация эмбрионов после ЭКО
Имплантация эмбриона (эмбрионов) происходит в течение 1-3х дней; время имплантации зависит от возраста эмбриона. Дольше этот процесс длится у эмбрионов, перенесенных на 3й день развития: им необходимо «дорасти» до стадии бластоцисты (5-дневки), и только потом наступает имплантация в стенку матки. При переносе же бластоцисты (эмбриона 5го-6го дня) имплантация наступает в течение первых суток. Перечисленные факты важны для понимания появления признаков беременности после ЭКО.
Правильное поведение после переноса эмбрионов
После окончания процедуры переноса эмбриона в матку, пациентка остается под наблюдением в дневном стационаре клиники на полтора-два часа. При выписке рекомендуют соблюдать постельный режим до 3-4х дней, назначают препараты прогестерона, фолиевую кислоту и ряд препаратов, подбираемых индивидуально. Пациентке стоит воздержаться от перегрева, физических нагрузок, отказаться от половой жизни вплоть до сдачи анализа на беременность (ХГЧ). Тест сдают на 12й день после переноса и результат обсуждают с лечащим врачом.
Первые симптомы беременности после ЭКО
Первые симптомы беременности после ЭКО до сдачи ХГЧ бывает тяжело дифференцировать. Дело в том, что многие реакции на введение прогестерона, который входит в стандартную «поддержку» после переноса в рамках ЭКО, совпадают с симптомами беременности. Это может и повышение температуры тела до 37,5 С (об этом всегда предупреждают врачи, это нормально для беременности), ощущение вздутости живота, боли в молочных железах на фоне их набухания, наконец, многие ощущают тянущие боли в низу живота. Стопроцентной связи между появлением указанных симптомов и наступившей беременностью, к сожалению, нет.
Многочисленные гуляющие по интернету «графики» появления симптомов беременности по дням после переноса эмбриона не имеют никаких научных или каких-то иных оснований. Так же, как и после естественного зачатия, беременность после ЭКО может протекать (и часто протекает) бессимптомно, а может заявить о себе через несколько дней после имплантации (которая, как мы помним, происходит через 1-3 дня осле переноса эмбриона).
В норме не должно быть кровяных выделений; при поддержке имплантации микронизированным (вагинальным) прогестероном выделения обычно смешаны с лекарством белого цвета, на этом фоне кровь хорошо видна. Появление таких выделений – повод немедленно дать знать об этом своему врачу, чтобы он скорректировал прием и дозировку лекарств!
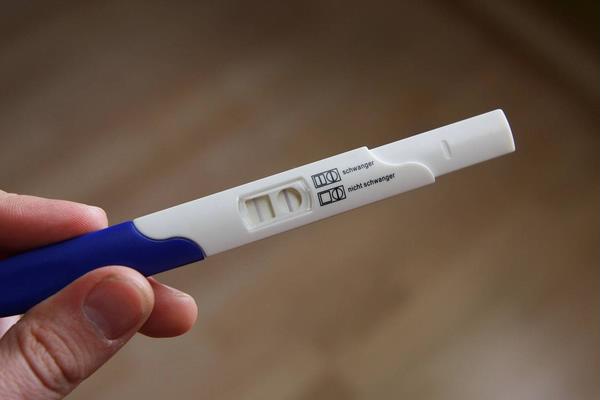
Можно понять женщин, которые начинают проводить мочевой тест на беременность чуть ли не с первого дня. Только что мы выяснили, что это бессмысленно: он ничего не покажет. Стандартно – нужно сдать анализ крови на ХГЧ на 12-14й день после переноса; если переносилась бластоциста (эмбрион 5-го дня развития) можно сдать на 9-10й день, анализ с высокой вероятностью покажет достоверные цифры. Более ранняя сдача чревата тем, что полученные цифры не дадут возможности однозначной трактовки: при отрицательном результате ХГЧ беременность не исключена, а получение низкого результата не может быть расценено как наступившая беременность. И то и другое только запутывает и привносит негативные эмоции.
Точно так же, как не существует стопроцентных ранних признаков маточной беременности после ЭКО, нет и признаков грозного осложнения – внематочной беременности. Никакие вновь появившиеся ощущения не должны смущать и вызывать подозрения; на ранних стадиях установить этот диагноз невозможно, да и частота его после ЭКО крайне невелика, хотя вероятность и существует.
Необходимо упомянуть о беременности двойней. Прямой связи между наступившей многоплодной беременностью и величиной ХГЧ, сданного на 12-14й день после переноса, не установлено. Поэтому даже получение высоких цифр ХГЧ не должно обманывать: всё прояснится при первом УЗИ – его делают обычно на 23-25й день после переноса. Точно так же нет связи между появлением ранних (до сдачи ХГЧ) признаков беременности и беременности двойней: они появляются не чаще и не отличаются от таковых при одноплодной беременности.
Период ожидания после переноса эмбриона и до сдачи ХГЧ – ответственный. Именно в этот период происходит имплантация, определяется исход всего протокола ЭКО. Крайне важно в этот период оставаться на связи со своим репродуктологом, в точности выполнять все его назначения. Не стесняйтесь задавать вопросы своему врачу: это поможет не упустить важного на пути к главной цели!
Генеральный директор Центра Репродукции и Генетики «ФертиМед»
Аншина Маргарита Бениаминовна
Скидка 50% на первичный прием репродуктолога
Заполнив анкету для будущих родителей, вы сэкономите время врача на первичном приеме, поэтому он будет для вас стоить 50% от обычной цены.
Имплантация эмбриона при ЭКО: признаки, сроки
детей родилось у нашей команды
средняя результативность ЭКО по сети
клиники по всей России, включая 2, готовящихся к открытию
Процесс зачатия не всегда оказывается легким для пары, которая планирует пополнение в семье с помощью ЭКО. Чтобы в женской утробе начал развиваться эмбрион, мало одного лишь слияния яйцеклетки со сперматозоидом. Намного более важным является имплантация эмбриона после ЭКО, которая не всегда происходит по разным причинам. Чтобы имплантация после ЭКО прошла успешно, есть определенные правила поведения для будущих родителей, желающих увидеть неоспоримые признаки имплантации эмбриона.
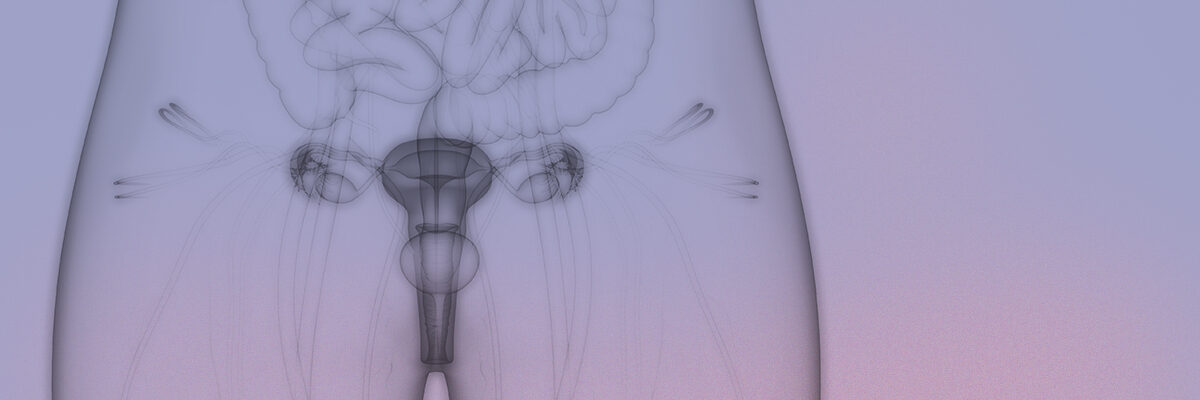
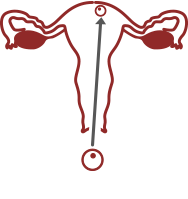
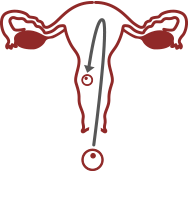
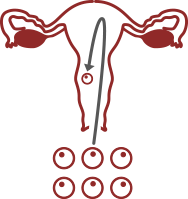
Как происходит имплантация после ЭКО
Имплантация эмбриона – это прикрепление оплодотворенной яйцеклетки к маточной стенке с целью последующего развития плода. Только после имплантационного периода считается возможным говорить о беременности женщины.
После оплодотворения яйцеклетка двигается по маточным трубам вверх по направлению к матке. В этом ей помогают ворсинки на стенках труб, которые словно перекатывают яйцо. Когда яйцеклетка оказывается в матке, она избавляется от защитной оболочки и с помощью трофобласта (ворсинок внутренней оболочки) закрепляется в стенке матки, где и будет развиваться. Ворсинки глубоко внедряются в эндометрий матки, получая для эмбриона питание.
Здесь действуют правила естественного отбора. К примеру, если мембрана слишком плотная или бластоциста имеет генетические нарушения, имплантация может быть сорвана. Женский организм может стремиться отторгнуть также эмбрион с генетическими патологиями. Это происходит при условии, что женский организм распознает ошибки в генетической информации. Во всех подобных случаях включаются естественные механизмы защиты, происходит отторжение эмбриона и наступление менструации. То есть, беременность не наступает.
Процесс имплантации эмбриона после ЭКО практически не имеет отличий от природного зачатия.
Основные фазы имплантации:
Факторы успешной имплантации после ЭКО
Период, когда матка активно взаимодействует с зародышем, называется имплантационным окном. Это ограниченный промежуток времени, поэтому успешная имплантация после ЭКО в большей мере зависит именно от своевременного переноса плодного яйца в матку.
Обычно имплантационное окно действует на 20-21 днях менструального цикла. Однако это не четкие рамки, так как на данный промежуток могут влиять принимаемые для стимуляции яичников лекарственные препараты и индивидуальная длительность цикла. В таких случаях возможны сдвиги – на день раньше или позже.
Как было описано выше, успешная имплантация эмбриона при ЭКО невозможна без освобождения яйцеклетки от защитной оболочки. Когда плодное яйцо попадает в полость матки, бластоциста должна освободиться от белковой оболочки, иначе прикрепление к маточной стенке просто невозможно. Этот процесс в репродуктивной медицине называется хетчингом. Если защитный слой слишком плотный, и самостоятельное сбрасывание не происходит, программа ЭКО позволяет произвести искусственный хетчинг.
Имплантация эмбриона – на какой день она возможна
Обычно главный вопрос, который интересует будущих мам: на какой день происходит имплантация эмбриона?
Имплантация по срокам прикрепления делится на два типа:
При проведении ЭКО характерна поздняя имплантация эмбриона. Это обусловлено тем, что зародышу, выращенному в искусственной лабораторной среде, требуется чуть-чуть больше времени для адаптации в организме.
Имплантация после ЭКО чаще всего опаздывает на несколько дней. Поэтому парам, предпринимающим попытки забеременеть, не стоит ждать быстрого результата или отчаиваться раньше времени и штурмовать интернет вопросом: «имплантация эмбриона на какой день происходит».
Обычно имплантация завершается на 10-12-й день после проведения переноса зародыша или дня овуляции. Если даже в эти сроки прикрепление не произошло, конкретный пройденный цикл ЭКО можно считать не результативным. Однако более точный прогноз может дать только лечащий врач на основе анализа динамики ХГЧ.
Кстати, женщинам, пытающимся определить, на какой день у них произойдет имплантация эмбриона, стоит знать, что при процедуре ЭКО внедрение плодного яйца в матку может затянуться до 3 суток (при естественном зачатии срок этого процесса составляет обычно менее 2 суток).
После переноса – имплантация эмбриона на какой стадии? Об успешном внедрении можно говорить после завершения хетчинга. После переноса зародыша, которому менее пяти дней, процесс имплантации идет чуть дольше – 2-3 суток, после переноса пятидневного зародыша (бластоцисты) – прикрепление может произойти на следующие сутки. Все достаточно индивидуально.
Вопрос по сроку имплантации эмбриона (на какой день она происходит) при процедуре ЭКО не должен сильно волновать будущих родителей, так как позднее закрепление никак не влияет на успешное протекание беременности, удачные роды и рождение здорового ребенка. Намного важнее, чтобы специалисты центра репродуктивной медицины проводили тщательное наблюдение за имплантацией эмбриона при ЭКО после переноса, так как неполноценное закрепление может в будущем стать причиной выкидыша.
Имплантация эмбриона признаки
Стоит отметить, что наступление беременности – индивидуальный момент. И организм женщины может как бурно отреагировать на свое новое положение, так и практически не изменить своего поведения (то есть, признаки имплантации эмбриона будут отсутствовать).
Классическими признаками наступления имплантации эмбриона считаются:
Стоит повторить, что все признаки имплантации эмбриона, перечисленные выше, являются субъективными и не обязательными. Если они отсутствуют в конкретном случае, это не значит, что беременность не наступила.
Точный ответ могут дать только лабораторные анализы и современные диагностические обследования. Так, на раннем сроке беременности в крови и моче отмечается повышенный уровень ХГЧ. А плодное яйцо размером всего в несколько миллиметров можно увидеть в полости матки. Это уже является главными и несомненными признаками успешной имплантации эмбриона.
Причины неудачной имплантации после ЭКО
Для того, чтобы прикрепление зародыша к стенке матки прошло успешно, необходим целый ряд условий:
Причины отсутствия имплантации эмбриона после ЭКО:
Как повысить шансы на успешную имплантацию эмбриона после ЭКО
Процедура ЭКО оказывает серьезное влияние на организм женщины, подвергающейся гормональной терапии и подсадке эмбриона.
Поэтому, чтобы способствовать долгожданной успешной имплантации эмбриона после ЭКО, врачи рекомендуют женщинам после переноса зародыша в ее матку в течение 10-14 дней соблюдать ряд правил.
Кроме соблюдения стандартных рекомендаций и самостоятельного мониторинга своего состояния, для успешной имплантации после ЭКО рекомендована медикаментозная поддержка. С этой целью обычно пациентке назначают прием прогестерона сразу после переноса зародыша. Также в рамках подготовки к имплантации (усиления кровотока в матке) назначаются препараты для разжижения крови (аспирин, гепарин).
Лучшим фактором успешной имплантации после ЭКО является обращение к опытным лицензированным врачам, которые имеют многолетний стаж успешной имплантации. Центр ЭКО г. Волгоград занимается вопросами репродукции уже не один год, а лучшим критерием успешной работы клиники является процент успешной имплантации после процедуры ЭКО.
Причины неудач ЭКО
Многие женщины говорят о том, что добились на работе всего, чего хотели, а счастья от этого не испытали и только родив ребенка, почувствовали себя по-настоящему счастливыми! А Вы уже один или два (может быть даже три) раза делали процедуру ЭКО, и ни одна из них не принесла долгожданных двух полосок? Это тяжело… и не просто решиться на следующую попытку…
Однако надо верить! Верить в себя и врача!
При этом Вы можете узнать о том, что же влияет на успешность экстракорпорального оплодотворения, ведь не зря говорят: «Предупрежден, значит вооружен!». Неудачное ЭКО может быть вызвано множеством причин. Давайте рассмотрим основные из них.
Причины общего характера
Причины, связанные с репродуктивной системой женщины
Причины, связанные с другими органами и системами организма женщины
Причины общего характера
1. Медицинские ошибки
В чем могут заключаться медицинские ошибки при ЭКО?
2. Несоблюдение назначений врача-репродуктолога
Женщины, имеющие опыт неудачи ЭКО, как правило, прочли уже очень много медицинской литературы по наболевшему вопросу, обменялись опытом на соответствующих интернет-форумах… Они искренне верят в то, что знают про свою проблему не хуже лечащего врача и могут сами скорректировать себе лечение… И, к сожалению, забывают, что для успешного ЭКО необходимы знания во многих областях медицины: анатомии, физиологии, фармакологии, эмбриологии и т.д. Поэтому необходимо выполнять назначения лечащего врача в полном объеме и точно в срок!
3. Просто неудачная попытка ЭКО
Такое тоже, к сожалению, бывает. Когда на благоприятном фоне врач все делает правильно и аккуратно, случается неудача… Просто неудача – это редкость!
В этом случае, Вы вместе с врачом должны все тщательно проанализировать, при необходимости провести дополнительные обследования. А если все было сделано правильно – проанализировать себя, свою готовность идти дальше и снова пробовать, готовность стать матерью, изменив раз и навсегда привычный образ жизни. Возможно, у Вас возникнет желание проконсультироваться с психологом – сделайте и это.
Причины, связанные с репродуктивной системой женщины
1. Низкое качество эмбрионов
При оценке качества эмбрионов учитывается: скорость роста эмбриона, размеры бластомеров, степень фрагментации цитоплазмы. Эмбрионы для переноса могут быть хорошего, среднего и плохого качества. В случае, если эмбрион среднего или плохого качества, вероятность наступления беременности снижается.
Почему эмбрионы могут быть низкого качества?
Некачественные яйцеклетки. На качество яйцеклеток женщины (ооцитов) влияет множества факторов, таких как возраст, вредные привычки, окружающая экологическая обстановка и пр. При этом возраст играет существенную роль: чем старше женщина, тем ниже вероятность беременности даже посредством ЭКО.
Низкое качество спермы. Это можно диагностировать по снижению одного или нескольких показателей спермограммы, по повышению процента фрагментации сперматозоидов, которые ведут к снижению качества эмбрионов, а значит к мЕньшей вероятности наступления беременности.
Если у Вас уже было несколько неудачных попыток ЭКО с плохим качеством эмбрионов, Вам стоит использовать донорские яйцеклетки или провести оплодотворение донорской спермой.
2. Неудачная имплантация эмбриона в полости матки
Современные технологии позволяют контролировать все стадии развития эмбриона, кроме имплантации. Именно эта стадия необходима, чтобы эмбрион внедрился в эндометрий и начала развиваться беременность. В большинстве случаев проводится перенос эмбрионов (от 1 до 3-х) в полость матки на 5-е сутки (реже на 3-и сутки) после пункции фолликулов. Для наступления беременности подсаженный в полость матки эмбрион должен имплантироваться в слизистую матки (эндометрий). Поскольку в полость матки эмбрион попадает в защитной оболочке, то ему необходимо прорвать эту оболочку (так называемый, «выклев» или, говоря научным языком, хетчинг эмбриона) и имплантироваться в эндометрий. Иногда эмбрион не может самостоятельно это сделать и ему проводится вспомогательный хэтчинг.
3. Заболевания слизистой оболочки матки (эндометрия)
Одним из ведущих критериев успешности ЭКО является качество эндометрия, в том числе его толщина и структура. Для наступления беременности необходимо, чтобы на момент подсадки эмбриона толщина эндометрия была не менее 8мм.
Существует множество патологий слизистой оболочки матки, препятствующих благоприятному исходу ЭКО. Чаще всего встречаются: эндометрит, миома, синехии, аденомиоз и т.д., а их выявлению способствует диагностическая гистероскопия, Пайпель биопсия эндометрия, УЗИ.
4. Заболевания маточных (фаллопиевых) труб: гидросальпинксы
Одной из причин неудачи ЭКО является непроходимость фаллопиевых труб, а именно скопление жидкости в полости труб — гидросальпинкс. Образование жидкости может быть связано с хроническим воспалительным процессом органов малого таза.
По поводу влияния гидросальпинксов на возможность наступления беременности врачи придерживаются двух крайних точек зрения. Одни считают, что если при УЗИ-диагностике гидросальпинксы не были явно выделены, то они не влияют на наступление беременности. Другие занимают противоположную позицию, отмечая, что именно гидросальпинксы выступают основной причиной неудач ЭКО. И связывают это с тем, что скапливающаяся в полости труб жидкость обладает токсическим действием на эмбрион, а поскольку при стимуляции, в большинстве случаев, гидросальпинксы увеличиваются, то и их поражающее действие усиливается соответственно.
Поэтому необходимо в случае обнаружения гидросальпинксов удалить фаллопиевы (маточные) трубы лапароскопическим методом. Как показывает статистика, у большинства женщин после удаления труд наступает беременность.
Причины, связанные с другими органами и системами организма женщины
1. Старший репродуктивный возраст женщины (более 38-40 лет)
Для наглядности используем таблицу данных о результативности вспомогательных репродуктивных технологий (с собственными яйцеклетками женщин) в США. В таблице отражен процент успешности той или иной стадии ЭКО.
эмбрионов
беременность
Объективными показателями качества яйцеклеток женщины являются Антимюллеров гормон (АМГ) и фолликулостимулирующий гормон (ФСГ). Повышение уровня ФСГ (более 12 мЕд/мл) и снижение уровня АМГ (менее 1,0 нг/мл) говорит о низком качестве яйцеклеток. Если собственные ооциты некачественны, либо их недостаточно – необходимо использовать донорские яйцеклетки.
2. Генетические нарушения
К неудаче ЭКО ведут многие хромосомные и/или генетические патологии самого эмбриона и/или его родителей. Для исключения данной патологии у родителей проводятся такие сложные исследования, как:
Для исключения патологии у эмбриона проводят предимплантационную генетическую диагностику (ПГД), которая заключается в генетическом исследовании 1 клетки эмбриона (бластомера) до момента переноса эмбриона в полость матки.
3. Патология иммунной системы
Исследования репродуктивных проблем человека показывают серьезную роль иммунной системы в процессе наступления или не наступления беременности. Поэтому в случае неоднократной неэффективности программы ЭКО, врач посоветует обследовать Вам иммунную систему.
Назначения могут быть следующими:
При обнаружении патологии иммунной системы проводится коррекция выявленных нарушений.
4. Патология эндокринной системы
Особенностью проведения экстракорпорального оплодотворения является стимуляция функции яичников, результатом которой может быть активация эндокринной патологии, существовавшей (явно или неявно) в организме женщины.
Поэтому, если у вас есть какое — либо заболевание эндокринной системы (например, гипотиреоз, гипертиреоз, аутоиммунный тиреоидит, сахарный диабет и т.д.), Вам необходимо проконсультироваться с врачом-эндокринологом по вопросу гормональной подготовки к ЭКО и о постоянном контроле Вашего состояния со стороны эндокринолога. И будет очень хорошо, если выбранный Вами врач — репродуктолог специализируется по эндокринологии.
5. Нарушения системы гемостаза крови
Нарушения в системе свертываемости крови часто приводят к преждевременному прерыванию беременности. Согласно современным медицинским исследованиям, патология системы гемостаза является причиной неполноценной имплантации и нарушений плацентации, что обусловливает выкидыши на ранних сроках.
Да-да, ожирение может быть виновато и в неудаче ЭКО тоже! Почему? Потому что в подкожно-жировом слое задерживаются препараты, вводимые для стимуляции яичников, В итоге мы получаем, во-первых, слабый ответ; во-вторых, увеличение срока проводимой стимуляции. Кроме этого, для женщин с избыточным весом характерна патология развития фолликула, которая, наряду с другими факторами, провоцирует невынашивание.
Поэтому необходимо приводить вес в норму до начала процедуры ЭКО.
Другие факторы
К этому разделу можно отнести следующие причины неудач ЭКО:
• психологический настрой на то, что «ну вот, а вдруг опять не получится?», «я вот на форуме прочитала, что у девочки были результаты анализов как у меня и у нее не получилось – значит и у меня не получится» и т.д.
При такой ситуации вам необходимо изолировать (психологически обязательно и физически по возможности) себя от людей с негативным настроем в Ваш адрес и негативно относящихся к тому, что Вы делаете в отношении ЭКО.
Если Вы по жизни – «человек дела», то каждую новую попытку начинайте с чистого листа и только с уверенностью в удачу, проанализировав возможные причины неудачи!
Если Вам ближе религиозный подход, тогда идите к Богу за помощью, верой, силами.
Если Вам ближе философствование и размышление о жизни, спросите себя: «Зачем Вам это?» / «Для чего Вам послана неудача ЭКО?» / «Что Вы можете изменить в себе, в своем образе жизни, в отношениях, что может поспособствовать наступлению беременности?»
Не бойтесь что-то менять в своей жизни! Идите вперед, не оглядываясь назад! Верьте в себя и своего доктора! Все у Вас будет хорошо!