как узнать есть ли гной в зубе
Что такое абсцесс зуба и как его лечить?
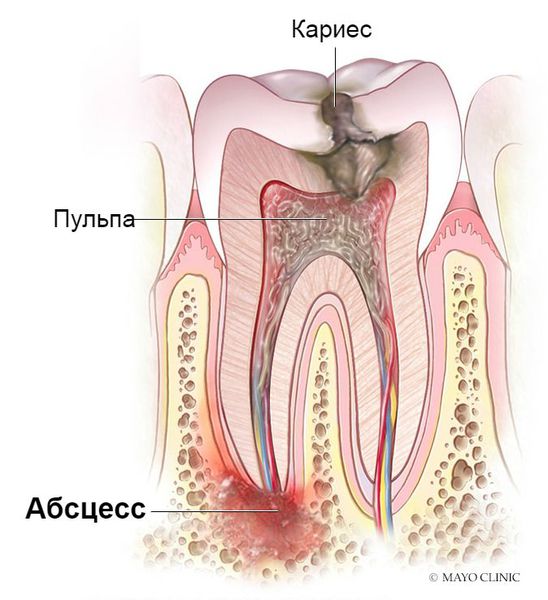
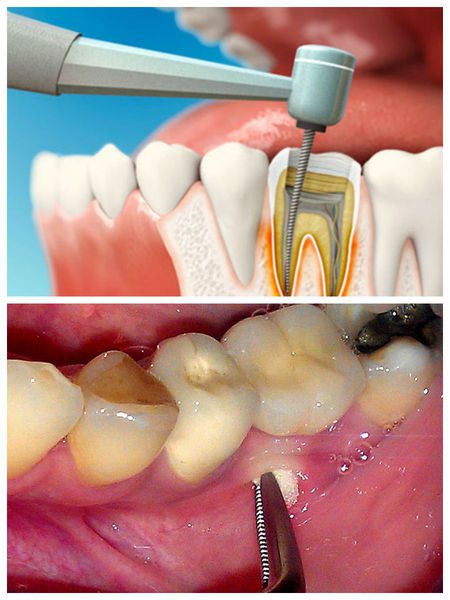
Абсцесс зуба можно назвать инфекционным процессом, который заключается в концентрации гноя в области корней зубов. Гной скапливается в, чаще всего мертвой, пульпе зуба.
Причины
Основными причинами появления абсцесса зуба можно считать:
Абсцессу подвержен любой зуб в полости рта, но больше всего подвержены те зубы, которые участвуют в пережевывании пищи, а также зубы мудрости. Абсцесс часто сопровождается инфекциями в дыхательных путях.
Симптомы
Специалисты называют такие симптомы, которые сопровождают абсцесс:
После того как корень зуба умер, симптомы (не все) могут пропасть, но это временный эффект, так как инфекция все равно будет развиваться.
Возможно, что гнойник может открыться самостоятельно. Это означает переход острого в хронический абсцесс, после этого симптомы стихают. Хронический абсцесс чреват другими обострениями с осложнениями.
Осложнения
Хронический абсцесс является самым безобидным осложнением. Возникает с различной периодичностью. Хронический абсцесс трудно поддается лечению и может привести к осложнениям.
Гнойный абсцесс зуба опасен осложнениями, при отсутствии лечения могут возникнуть:
Как лечить абсцесс
Специалист легко может диагностировать абсцесс зубов. Для этого ему нужно осмотреть пациента. Также врач может назначить рентгенографию, для того, чтобы исключить врачебную ошибку при постановке диагноза.
Главная цель лечения абсцесса — устранение специалистами инфекции, вместе с этим нужно суметь сохранить зубы и исключить осложнения.
Врачи часто используют дренирование абсцесса. Для этого проводится такая процедура, как прохождение каналов корня зуба. Также удаляют отмершие части корня поврежденного зуба. Дальше зуб пломбируется и, если есть необходимость, ставится коронка. Дренирование может проводиться с помощью надреза опухшей десны, если зуб удален.
Если инфекция смогла развиться и сохранить зуб проблематично, то врач удаляет его.
Иногда используют современный метод лечения, а именно: низкоинтенсивный лазер. Такой лазер позволяет вскрывать абсцесс, проводить его дренирование с меньшей болью.
Также специалистами может назначаться курс антибиотиком и полоскание для снижения боли и дискомфорта.
Профилактика
Методы профилактики абсцесса несложны. Они включают в себя поддержание гигиены ротовой полости, своевременного лечения заболеваний, периодическое посещение стоматолога, исключение каких-либо травм рта.
Не стоит оставлять без внимания такое заболевание, как абсцесс зуба.
При возникновении малейшего подозрения на абсцесс нельзя затягивать и нужно сразу обращаться в стоматологическую клинику.
Альвеолит
Альвеолитом называется воспаление лунки (альвеолы), оставшейся после удаления зуба. Эта патология развивается далеко не всегда, ее развитие зависит от множества факторов. Для заболевания характерны сильная боль в области лунки, образовавшейся после хирургического вмешательства, общая слабость, повышенная температура, головная боль, увеличение подчелюстных лимфоузлов, плохой запах изо рта и другие неприятные проявления.
Альвеолит — это не только мучительное физически, но и опасное заболевание. При отсутствии должного лечения в течение нескольких дней, воспалительный процесс может вылиться в ограниченный остеомиелит, гнойное расплавление кости челюсти, и тогда снова потребуется хирургическое вмешательство.
При своевременной диагностике патологии и грамотной санации лунки, прогноз лечения благоприятный. Главное — вовремя обнаружить симптомы заболевания и начать лечить его.
Классификация
В зависимости от характера заживления лунки, стоматологи выделяют несколько основных форм альвеолита зуба:
Причины воспаления
Заболевание может развиться только после экстракции зуба. Чаще всего лунка, образовавшаяся после удаления, заживает уже через сутки после операции, и больной чувствует себя лучше. Но если сгусток крови, который прикрывает открытую рану, сдвигается или деформируется, в лунку может проникнуть инфекция, в этом случае развивается альвеолит десны. В результате поверхность ранки затягивается долго, и больной страдает от сложных неприятных ощущений.
Предрасполагающие факторы для развития воспаления:
На самом деле, альвеолит является довольно редким заболеванием. По статистике, от него страдают примерно 3% пациентов, прошедших операцию по удалению зуба. Чаще лунка не формируется должным образом при удалении резцов и моляров нижнего ряда.
Но особенно распространен альвеолит при удалении нижних зубов мудрости: по данным специалистов, примерно в 20% случаев удаление «восьмерок» с затрудненным прорезыванием осложняется альвеолитом. Кроме того, считается, что риск развития заболевания неразрывно связан с возрастом. Это объясняется тем, что замедляется метаболизм, ослабляется иммунитет, и ухудшаются регенеративные способности организма.
Симптомы альвеолита
Как правило, первые симптомы воспаления пациент оставляет без должного внимания, считая их нормой после операции. После экстракции зуба, как уже было отмечено, в течение суток болезненные ощущения считаются нормой. По мере заживления лунки боль стихает и совсем проходит через несколько дней.
Если у больного развивается воспалительный процесс, то неприятные ощущения не стихают ни через день, ни через два, а через 3–5 дней после операции возникает сильная, пульсирующая боль в лунке, усиливающаяся по мере развития инфекции.
При альвеолите больные могут жаловаться как на нестерпимую, так и умеренную боль. Пульсация и болезненность фокусируются, как правило, только в зоне удаления. Однако в редких случаях боль иррадиирует на половину лица.
Другими характерными симптомами альвеолита считаются:
В редких случаях на фоне заболевания появляется слабость, повышенная утомляемость, а на слизистой оболочке полости рта появляются вторичные инфекционные очаги.
Диагностика
Основным признаком заболевания является появление острой боли, которая не стихает ни через 24 часа, ни через 2–3 дня после удаления зуба. Иногда стоматолог может определить хронический альвеолит при профилактических осмотрах полости рта. В этом случае на месте ретинированного зуба появляется пустая лунка без грануляционных тканей. На дне лунки уже видна кость.
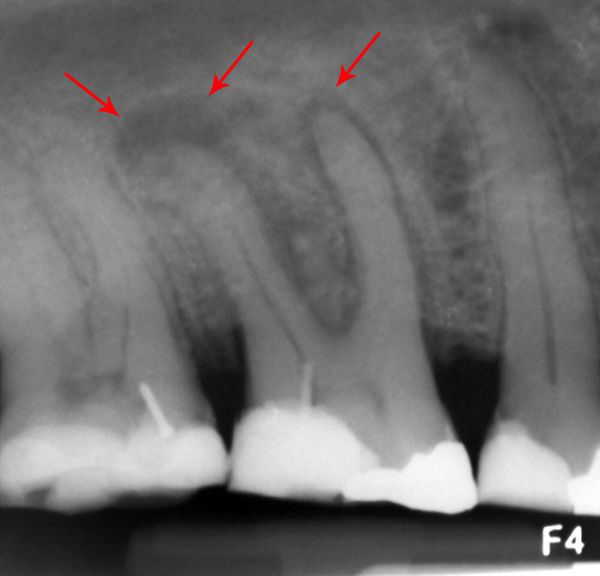
Определить наличие изменения тканей стоматолог сможет в ходе осмотра, также может быть назначена рентгенография и радиовизиография пораженной области.
Лечение альвеолита
При воспалении лунки главное — устранить очаг инфекции, предотвратить развитие воспаления и сохранить зубной ряд. Для того чтобы облегчить состояние пациента, стоматолог использует следующие методы терапии:
При грамотном подходе признаки альвеолита стихают через 2–3 дня после начала лечения. Если же терапия не была начата вовремя, остаточные боли могут затягиваться на 2–3 недели.
С разрешения стоматолога возможно дополнительное лечение альвеолита народными средствами:
Профилактика
Лучшей профилактикой патологии после удаления зуба станет внимательное отношение к себе и выполнение всех рекомендации хирурга. Во время заживления лунки откажитесь от вредных привычек, употребления слишком горячих, острых, сладких блюд, по возможности перейдите на пюреобразное питание. А при подозрениях на воспаление как можно скорее обратитесь к стоматологу.
Ни в коем случае нельзя оставлять без внимания первые симптомы альвеолита. На фоне воспаления могут возникнуть более серьезные проблемы:
Современные методы лечения альвеолита позволяют быстро купировать симптомы воспаления и избежать сложных последствий заболевания. Чем раньше пациент обратится к врачу, тем меньше вероятность развития осложнений.
Лечение альвеолита в клиниках «СТОМА»
Хирурги клиник «СТОМА» в обязательном порядке осматривают пациентов и дают рекомендации по уходу за образовавшейся после удаления зуба лункой. В случае возникновения проблем после экстракции, пациент всегда может позвонить в клинику и уточнить, действительно ли началось воспаление, и что делать, чтобы снизить болевые ощущения.
В любое время после удаления пациент может обратиться в наши клиники. Лечащий хирург осмотрит его и назначит грамотную терапию.
Не стесняйтесь звонить нам в любое время и консультироваться по поводу своего состояния. Чем раньше мы начнем лечение альвеолита, тем меньше риск развития осложнений.
Гнойный пульпит
Последнее обновление: 24.02.2021
Гнойный пульпит (его еще называют пульпарным абсцессом) – это заболевание пульпы зуба, для которого характерно наличие гноя в камере пульпы. Чаще всего возникает вследствие неправильного или неквалифицированного лечения врачом.
Когда количество серозного вещества в пульпе увеличивается, наступает кислородная недостаточность. В результате происходит нарушение обменных процессов и кислотно-щелочного баланса, что в конечном итоге приводит к накоплению молочной кислоты и снижению защитной активности клеток. Ткань распадается и возникает абсцесс. Когда же врач вскрывает пульпарную камеру, то экссудат получает возможность оттока, давление в камере снижается и пульпа восстанавливает свои регенеративные функции. Если же гнойная полость вскрывается самопроизвольно, то гной попадает в кариозную полость, а пульпит становится хроническим.
Также это заболевание могут вызвать различные раздражители пульпы: сильные антибиотики, лечебные пасты, пломбировочные материалы. В некоторых случаях в повреждении пульпы может быть виноват отломанный зуб, если линия перелома находится возле его полости.
Пути возникновения пульпита
Выделяют три основных пути возникновения гнойного пульпита:
Симптомы гнойного пульпита
Для гнойного пульпита характерна следующая симптоматика:
Как правило, при этом заболевании пациент даже затрудняется ответить на вопрос, какой именно зуб у него болит. К тому же, к болевым ощущениям нередко добавляются и другие симптомы: общая слабость, незначительное повышение температуры и недомогание.
Диагностика гнойного пульпита
В первую очередь стоматолог выслушивает жалобы пациента и осматривает его ротовую полость. Если в процессе осмотра у пациента отмечается болезненная реакция, из полости рта наблюдается запах гноя, а дентин в полости его зуба размягчен – это повод отправить пациента на рентгеновский снимок, который подтвердит или опровергнет диагноз, а также позволит оценить глубину процесса. Также стоматолога должен насторожить светлый оттенок дентина или его пигментация. Нередко больной зуб и слизистая вокруг него покрыты белым налетом, на переходной складке наблюдается отек, а если нажать на зуб, то может выделяться гной.
Очень важно правильно диагностировать такое заболевание, как гнойный пульпит, ведь его довольно легко перепутать с другими стоматологическими болезнями. Среди них:
Гнойный пульпит: лечение
Главный принцип лечения этого заболевания – избавление каналов от гноя. Но прежде необходимо оценить состояние пульпы. Как правило, гной в канале приводит к тому, что пульпа утрачивает свою функциональность и способность к восстановлению. Поэтому чаще всего требуется либо полное, либо частичное удаление пульпы, которое производится под анестезией.
Гнойному пульпиту могут быть подвержены не только постоянные зубы, но и молочные, которые также необходимо лечить. В этом случае методы используются те же, но при этом врач должен тщательно подбирать дозировку медикаментов и методы наркоза. Также важно не забывать, что у молочных зубов корневое отверстие более широкое.
Наибольшую опасность представляет гнойный пульпит у беременных женщин. В этом случае врач должен использовать методы минимальной терапии, стараясь избавить пациентку от боли и сопутствующих симптомов, сохранить зуб и при этом не навредить ребенку. После проведенного лечения стоматолог еще некоторое время должен следить за состоянием пациентки и при необходимости принимать экстренные меры.
Если же гнойный пульпит образовался на зубе мудрости, то здесь лечение выглядит нецелесообразным, поэтому зуб сразу удаляют.
Выделяют два основных метода лечения этого воспалительного заболевания.
Витальный метод лечения гнойного пульпита
В некоторых случаях для лечения гнойного пульпита может применяться витальный метод, суть которого заключается в том, чтобы сохранить жизнеспособность корневой пульпы, удалив все пораженные некрозом участки и тщательно запломбировав не только зуб, но и зубные каналы.
Этот метод состоит из нескольких этапов:
Девитальный метод лечения гнойного пульпита
Как правило, этим методом лечат зуб в два этапа. Во время первого посещения стоматолог под действием анестезии производит вскрытие зуба и его дезинфицирование, а затем закладывает в него специальную пасту, которая вызывает отмирание зубного нерва. Чаще всего для этого используют мышьяковистый ангидрид или его более современные аналоги. В конце первого визита врач ставит на зуб временную пломбу.
Во время второго посещения стоматолог удаляет временную пломбу, затем очищает от пульпы полость зуба и тщательно пломбирует каналы зуба. После чего устанавливает пломбу.
Какой метод предпочесть
Какой метод выбрать в каждом конкретном случае, решает стоматолог. Многие пациенты предпочитают витальный способ, ведь с его помощью зуб будет вылечен за одно посещение стоматологического кабинета. В тоже время нужно понимать, что безболезненно и без последствий живой нерв может извлечь только квалифицированный стоматолог. В противном случае может произойти обрыв кровеносных сосудов, что в конечном итоге может вызвать периодонтит.
Что касается девитального метода, то он опасен тем, что для умерщвления нерва используется мышьяковистый ангидрид. Если пациент по какой-то причине не явится к врачу в назначенный день, то время будет упущено и зуб, возможно, придется удалить.
В любом случае, какой бы метод ни был выбран, после стоматологического лечения понадобится некоторое время, чтобы вернуться к нормальной жизни и забыть об операции. Вполне нормально, что пару-тройку дней пациент будет продолжать чувствовать боль во время глотания или приема пищи. Спустя некоторое время она пройдет.
Что будет, если не лечить пульпит
Если кто-то думает, что для избавления от гнойного пульпита достаточно пить обезболивающие средства, он ошибается. Даже если зуб не будет болеть, он будет постепенно разрушаться и гнить, и, в конце концов, выпадет. Поэтому такие средства, как полоскания водкой или шалфеем, раствором перекиси водорода или прополиса — это не панацея от воспалительного заболевания, а лишь временное обезболивающее средство.
Народными методами лечить гнойный пульпит нельзя ни в коем случае, потому как в большинстве случаев «домашнее» лечение принесет лишь временное облегчение, а в конечном итоге приведет к потере зуба.
Гнойный пульпит, вовремя не вылеченный, может привести в острому периодонтиту. В результате же этого заболевания может начаться:
Также в медицинской практике были случаи, когда больные игнорировали заболевание, а инфекция распространялась по организму и вызывала заражение крови, что может и вовсе привести к смерти.
Поэтому, если по какой-то причине нет возможности обратиться к стоматологу сразу, можно принять средство от боли, но затем сразу же, как получится, посетить стоматологическую клинику.
Не забывайте: каждая минута промедления может быть чревата самыми негативными последствиями.
Профилактика гнойного пульпита
Гнойный пульпит – довольно коварное заболевание, которое может развиться в любой момент и практически у каждого пациента. Чтобы избежать его появления, нужно строго следить за гигиеной своей ротовой полости, своевременно обращаться к врачу и лечить кариес и другие стоматологические заболевания.
Посещать специалиста необходимо и при появлении малейших симптомов в виде реакции на холодное и горячее, боли при надкусывании или пульсации в зубе.
Также важно обращаться только к квалифицированным врачам, которые смогут качественно и профессионально поставить пломбу. Помните: чем лучше пломба, тем дольше зуб останется здоровым.
Надеемся, проблема пульпита не коснется вас никогда, а все посещения стоматологов будут исключительно профилактическими. Укрепить зубы и предотвратить появление кариеса и пульпита поможет профессиональная зубная паста «АСЕПТА PLUS РЕМИНЕРАЛИЗАЦИЯ».
Это средство повышает устойчивость зубов к образованию кариеса, высокие концентрации гидроксиапатита и термальной грязи способствуют укреплению зубов и дёсен и снижают повышенную чувствительность.
Клинические исследования
Проведенные клинические исследования доказали, что регулярное применение профессиональной зубной пасты АСЕПТА РЕМИНЕРАЛИЗАЦИЯ уже через 4 недели улучшило состояние эмали на 64% и снизило чувствительность зубов на 66%.
Отчет по определению/подтверждению профилактических свойств средств индивидуальной гигиены полости рта «АСЕПТА PLUS» Реминерализация
врач-исследователь А.А. Леонтьев, зав. кафедрой профилактической стоматологии, д.м.н., профессор С.Б. Улитовский
Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова, кафедра профилактической стоматологии
Клинический опыт применения серии средств «Асепта»
Фукс Елена Ивановна ассистент кафедры терапевтической и детской стоматологии
Государственное бюджетное образовательное учреждение высшего профессионального образования Рязанский государственный медицинский университет имени академика И.П. Павлова Министерства здравоохранения и социального развития Российской Федерации (ГБОУ ВПО РязГМУ Минздравсоцразвития России)
Что такое абсцесс зуба? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гармаш Л. С., стоматолога со стажем в 8 лет.
Определение болезни. Причины заболевания
Провоцирующие факторы развития абсцесса :
Симптомы абсцесса зуба
Часто абсцесс зуба начинается с обострения хронического воспалительного процесса:
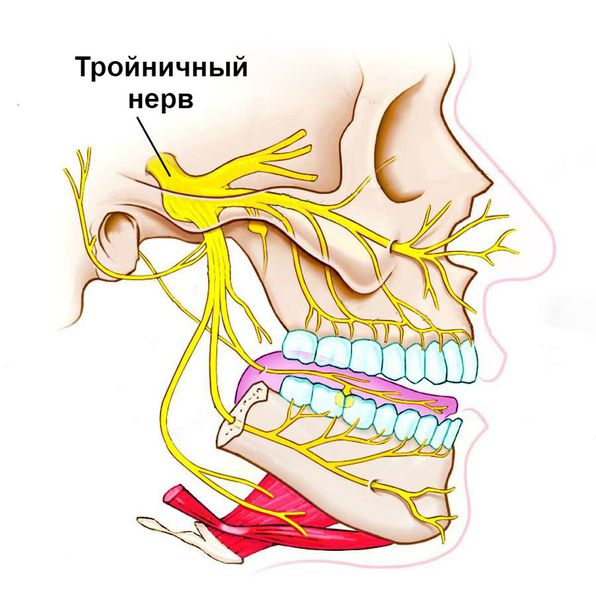
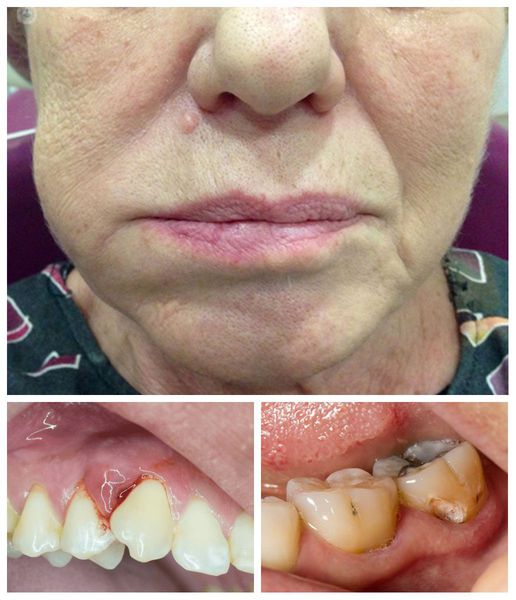
В этих случаях в поражённой области возникает постоянная ноющая боль различной интенсивности. При надавливании на проблемный зуб она заметно усиливается и распространяется по ходу пролегания тройничного нерва, затрагивая соседние зубы. Постепенно слизистая оболочка вокруг болезненного участка краснеет, отекает, во рту появляется резкий неприятный запах, на языке образуется налёт, слюна становится густой и тягучей.
С проникновением инфекции процесс воспаления распространяется. Это приводит к уплотнению тканей, припухлости лица и шеи, вовлечённых в патологический процесс. Боль из ноющей и локализованной перерастает в пульсирующую и распространённую, выходя за пределы челюсти. В связи этим пациенту становится трудно жевать и полностью открывать рот, может отмечаться боль при накусывании, подвижность зубов, увеличение и болезненность лимфоузлов в поражённой области.
К общим проявлениям абсцесса относятся:
Патогенез абсцесса зуба
В процессе своей жизнедеятельности бактерии выделяют токсины. Они участвуют в образовании биологически активных продуктов, которые усиливают проницаемость сосудов. Воспаление пародонта продолжает прогрессировать, из-за чего в нём скапливаются антигены — чужеродные для организма вещества. Их скопление является первичным очагом инфекции. В ответ на данные антигены организм выделяет антитела, которые борются с чужеродными веществами.
От здоровых тканей очаг инфекции отделяет соединительная капсула. Благодаря ей сохраняется баланс между патогенной флорой и здоровыми тканями. Но, несмотря на борьбу организма с инфекцией, бактерии продолжают проникать в пародонт через корневой канал зуба. Их количество увеличивается, а вместе с этим выделяется больше токсинов и продуктов распада тканей.
При механическом повреждении защитной капсулы (например, во время удаления зуба или лечения корневых каналов) инфекция проникает в окружающие ткани и кровоток, приводя к осложнениям.
Классификация и стадии развития абсцесса зуба
Согласно классификации А. И. Евдокимова, все абсцессы челюстно-лицевой области по своему анатомическому расположению делятся на пять групп:
Все эти абсцессы бывают поверхностными и глубокими.
По тяжести течения болезни абсцессы зуба условно делят на три группы:
Развившись в области корня зуба, инфекционный процесс распространяется на кость и проникает в прилежащие к ней ткани.
Направление распространения инфекции определяется в первую очередь толщиной прилежащей кости и расположением места прикрепления мышцы по отношению к очагу инфекции. Например, вестибулярная кортикальная пластина верхней челюсти достаточно тонкая, поэтому большинство инфекций распространяется на лицевую область, что практически всегда приводит к развитию вестибулярного абсцесса (со стороны преддверия полости рта). Однако если инфекционный процесс проходит через кость выше места прикрепления щёчной мышцы (это иногда происходит при инфекции моляров), может развиться инфекция щёчного пространства.
Осложнения абсцесса зуба
Абсцесс зуба не проходит без лечения. В случае его самостоятельного вскрытия боли могут значительно уменьшиться, однако это не отменяет необходимость в стоматологическом лечении. Если абсцесс не дренировать, инфекция может распространиться на ткани нижней челюсти и другие участки головы и шеи, что может привести к различным осложнениям.
Флебиты и тромбофлебиты
При близком расположении вен к очагу инфекции развивается такое тяжёлое осложнение как тромбофлебит — воспаление вены с последующим образованием тромба. Сначала воспалительный процесс поражает стенки сосудов ( флебит ), затем распространяется на окружающую вену клетчатку (перифлебит) и в конце захватывает всю стенку вены. Из-за поражения сосуда ток крови становится медленнее, состав крови меняется, свёртываемость увеличивается. Всё это способствует образованию тромба. В некоторых случаях тромбы формируются в венозных синусах головного мозга.
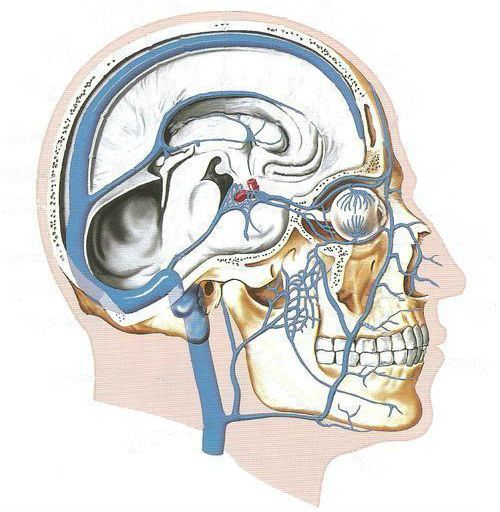
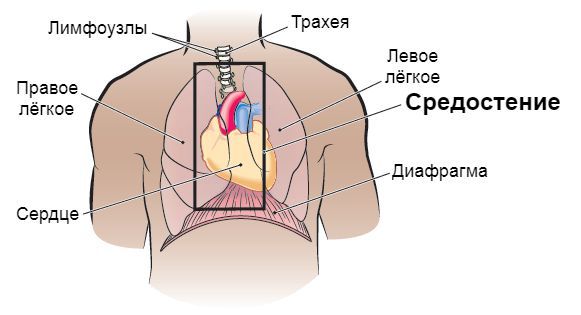
Медиастинит — это воспаление средостения (комплекса органов, расположенных в грудной полости между левой и правой медиастинальной плеврой, задней поверхностью грудины и грудным отделом позвоночника и шейками рёбер). Способно привести к летальному исходу.
Проникнуть в средостение инфекция может контактным путём, через кровь или лимфоток. Гнойный экссудат настолько активен, что способен расплавить межмышечные перегородки и стенки крупных артерий. В связи с этим инфекционный процесс быстро распространяется и создаёт риск появления сильных кровотечений.
Источником распространения инфекции, приводящей к медиастиниту, обычно является воспаление в области верхушки корня зуба (иногда в сочетании с инфекцией миндалин или повреждением слизистой ротовой полости).
Острый или хронический сепсис
Диагностика абсцесса зуба
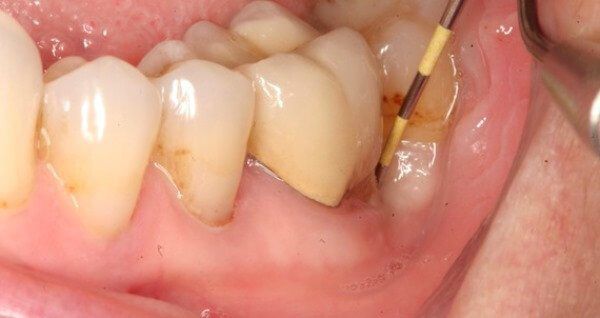
Диагностика абсцессов основывается на данных опроса пациента и объективного исследования. При осмотре обращает на себя внимание гиперемированная и отёчная слизистая оболочка, а также ограниченная отёчность десны округлой или овальной формы. При пальпации очаг поражения мягкий, флюктуирует (колеблется), наблюдается резкая болезненность. Определяется подвижность зубов, положительная реакция на перкуссию (простукивание). При зондировании зубодесневого кармана или надавливании на десну выделяется гнойный экссудат.
Выделяют четыре местных признака, на которых основывается топическая диагностика (определение очага болезни):
Оценивается тип воспалительной реакции и местные проявления в зависимости от локализации и распространённости процесса. Учитывается возраст пациента, местная симптоматика и наличие общих заболеваний, создающих иммунную недостаточность и отражающихся в своеобразии общей картины болезни.
Микробиологическая диагностика важна для определения видов микробных возбудителей, их свойств, уровня концентрации, а также чувствительности инфекционных агентов к антибактериальным препаратам.
Большое значение для установления диагноза и прогноза заболевания имеют исследования крови и мочи:
Большое значение имеют показатели реактивности организма. Наиболее информативны в этом плане данные лейкоцитарного индекса интоксикации, иммунологические показатели и показатели биохимического исследования крови.
Абсцессы необходимо дифференцировать от следующих заболеваний:
Лечение абсцесса зуба
Подход к лечению абсцесса должен быть систематичным, при этом нельзя упускать важную информацию о состоянии пациента. Результаты лечения необходимо оценивать в динамике, с большой тщательностью.
Операция — основной метод лечения абсцесса зуба. Она направлена на устранение причины болезни (некротической пульпы зуба) и дренирование гноя, скопившегося в области абсцесса. Возможны два варианты операции:
При выборе препарата для антибиотикотерапии необходимо учитывать состояние иммунитета, аллергию и предшествующую терапию. Также следует помнить, что подобрать эффективный антибиотик может только врач. Он также выбирает подходящий путь введения препарата (при легкой и средней степени тяжести назначается перорально — путём проглатывания), назначает адекватную дозу и правильный интервал между приёмами или введениями препарата.
Антибиотик используется в течение определённого времени: на протяжении лечения и ещё минимум в течение двух дней после разрешения клинических симптомов (в среднем она должна длиться семь дней). Обычно при успешном лечении улучшение наступает через два дня, полное разрешение симптомов — через 4-5 дней.
Инфекции, захватывающие фасциальные пространства, требуют интенсивного лечения, и пациент как можно раньше должен посетить специалиста для назначения антибиотикотерапии и выполнения оперативного вмешательства.
Прогноз. Профилактика
Профилактика абсцесса зуба предполагает своевременное лечение инфекционно-воспалительных заболеваний полости рта. Также важно не допустить развития кариеса. Для этого необходим хороший уход за зубами. Он включает в себя:
В качестве дополнительной защиты от кариеса можно пользоваться антибактериальным или фторсодержащим ополаскивателем.