как узнать есть ли ревматизм
Ревматизм: причины, симптомы и лечение
Акция! Скидка 20% на первичный прием врача для новых пациентов клиники по промокоду «ПЕРВЫЙ20».
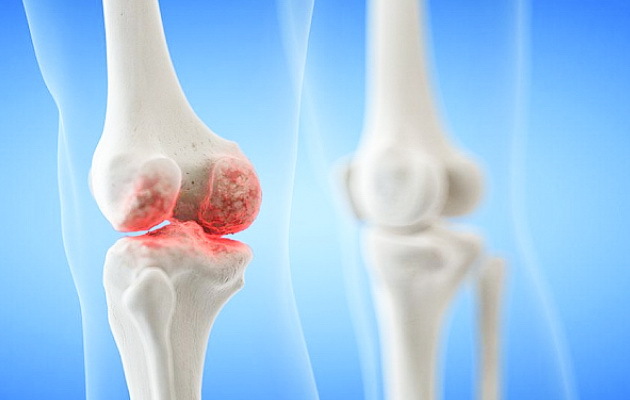
Ревматизм поражает не только суставы, как принято считать. На самом деле, это системное заболевание, которое может затрагивать также сердце, сосуды и ЦНС. Поговорим, как и по какой причине развивается ревматизм, как проявляется болезнь в стадии обострения и как проходит ее лечение в ЛДЦ «Кутузовский» под контролем врача-ревматолога.
Суть ревматизма: что это за болезнь и почему она развивается
Правильнее называть ревматизм острой ревматической лихорадкой. Она представляет собой аутоиммунное заболевание и развивается на фоне перенесенного определенного вида стркптококка(гемолитический стрептококк группы В) – это основная причина ревматизма.
Воспаление затрагивает соединительную ткань опорно-двигательного аппарата, а также сердечнососудистой и нервной системы. Ревматизму подвержены и дети до 14 лет, и взрослые. Главный фактор риска для развития ревматизма – ослабленный по каким-либо причинам иммунитет (например, в силу хронических заболеваний, сложного лечения и т.д.).
Поэтому лучшая профилактика ревматизма – не допускать развития стрептококковой инфекции и строго соблюдать рекомендации врача, если все же столкнулись с одним из инфекционных заболеваний. Кроме того, пациентам с ревматизмом вне фазы обострения рекомендуется делать для профилактики курсы препаратов пенициллиновой группы по назначению ревматолога.
Клинические признаки ревматизма
Заболевание поражает разные системы в организме, поэтому симптомы ревматизма принято разделять на 5 категорий. У одного человека редко проявляются все признаки одновременно: как правило, речь идет о симптомах из 2-3 групп, в зависимости от того, какие системы и органы пострадали сильнее.
Ревматическая лихорадка может проявляться:
Чем опасен ревматизм
Ревматизм может доставить немало неприятных моментов. Конечно, лучше следить за иммунитетом и выполнять профилактические мероприятия, чтобы не допустить развития болезни. Но если заболевание уже поразило организм, следует немедленно обратиться к врачу.
Если вы заметили какие-либо признаки развития болезни, срочно посетите врача. Ранние диагностика и лечение — залог хорошего здоровья в будущем. Запишитесь на прием в ЛДЦ Кутузовский, и наши специалисты подберут вам лечение, порекомендуют профилактические процедуры.
Если вас беспокоят перечисленные симптомы, важно вовремя обратиться врачу-ревматологу за консультацией и обследованием. Помните, что ревматизм поражает не только суставы рук или ног, но и сердечно-сосудистую систему.
Кроме того, без грамотного лечения ревматизм может привести к опасным осложнениям, таким как:
Как диагностировать ревматизм
Распознать ревматизм суставов в острой форме позволяют различные методы инструментальной диагностики и лабораторные анализы.
В зависимости от набора симптомов и общего состояния пациента, врач-ревматолог может направить на такие исследования, как:
Чтобы точно поставить диагноз и отличить ревматическую лихорадку от других заболеваний со схожими симптомами, может потребоваться несколько исследований из списка. Поэтому лучше пройти диагностику полностью в пределах одной клиники – это позволит сэкономить время и как можно скорее перейти к лечению. В ЛДЦ «Кутузовский» у вас есть такая возможность.
Записаться на лечение ревматизма в ЛДЦ «Кутузовский»
Полагаться на народные методы лечения и пускать болезнь на самотек категорически не рекомендуется. Ревматизм – серьезное заболевание, которое затрагивает практически весь организм и чревато опасными последствиями. Лечить его нужно под контролем врача, добиваясь перехода в стойкую ремиссию.
Ревматолог может порекомендовать:
Для подбора эффективной терапии нужно точно определить особенности течения заболевания. Это требует проведения исследований. Чаще всего, кроме лабораторных анализов используют МРТ, УЗИ, гониометрию и термометрию. Пациентам, страдающим ревматизмом, движения даются с трудом и причиняют боль. Поэтому в Кутузовском лечебно-диагностическом центре позаботились, чтобы вы прошли обследование с максимальным комфортом.
Все необходимые анализы вы сможете сделать на территории медицинского центра. Консультация врача-ревматолога и диагностические исследования проводятся по предварительной записи. Нашим пациентам не приходится стоять в очереди или долго ждать результатов анализов. Приходите в лечебно-диагностический центр, чтобы пройти диагностику и подобрать оптимальную схему лечения.
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-ревматологом Мазановой Ларисой Ивановной.
Ревматизм суставов
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Поражение суставов при ревматизме — постинфекционно-иммунологическое заболевание с воспалением соединительной ткани сердечно сосудистой, дыхательной и суставной систем. Страдают дети и подростки в возрасте 6-15 лет, у взрослых патологию диагностируют крайне редко. Возникает после перенесенного фарингита, ангины. Характеризуется воспалением, лихорадкой, слабостью, суставной болью. Клиническая картина зависит от пораженного органа или системы.
Рассказывает специалист ЦМРТ
Дата публикации: 12 Июля 2021 года
Дата проверки: 19 Июля 2021 года
Содержание статьи
Причины ревматизма суставов
Основные причины воспаления соединительной ткани сердца и суставов следующие:
Патология активизируется при снижении иммунитета.
Симптомы патологии
При ревматическом поражении суставов наблюдаются следующие симптомы:
Чаще патология сопровождается кардитом. Особенность болезни — полное излечение при своевременном назначении адекватной противоревматической терапии.
Стадии развития
По классификации выделяют активную и неактивную фазы течения болезни. По характеру и продолжительности течения делят на следующие стадии:
По клиническим проявлениям:
Также выделяют дерматологическую форму — кольцевидная эритема, и хорею с выраженными неврологическими симптомами.
Как диагностировать
Что такое ревматизм суставов и как диагностируют патологию (симптомы схожи с большинством болезней суставов). Диагноз ставит врач ревматолог на основании результатов:
Инструментальная диагностика включает: рентген, ЭКГ, УЗИ, КТ.
МРТ – предпочтительный метод диагностики, выявляющий структурные изменения тканей в суставах, окружающих тканей, локализацию и распространенность инфекционно-воспалительного процесса.
К какому врачу обратиться
Лечением ревматизма суставов занимается врач-ревматолог. После диагностики могут понадобиться консультации инфекциониста, кардиолога, ортопеда или невролога. Восстановлением после лечения занимается физиотерапевт, врач ЛФК.
Ревматизм
Терминология
Ревматизм относится к числу тех заболеваний, о которых все знают или, как минимум, слышали. Однако бытующие представления о ревматизме варьируют весьма широко: от вынесенного из детства страха перед кедами («Нельзя постоянно в них ходить – простудишься и заболеешь ревматизмом!») и до более взрослого открытия: оказывается, ревматизмом болеют не ноги, а сердце. Внимательное изучение доступных источников порой только запутывает ситуацию. В самом деле, как понять такую болезнь, при которой страдает не отдельный орган и даже не функциональная система, а целый тип ткани в организме. Тем не менее, именно это и происходит при ревматизме.
Ревматизм — воспалительно-иммунное поражение соединительной ткани, которая в организме присутствует практически повсюду.
Страдают, как правило, соединительнотканные структуры сердца, суставов, сосудов, подкожных слоев. Значительно реже (1-6 процентов в общем объеме регистрируемого ревматизма) встречаются ревматические поражения центральной нервной системы, органов дыхания и зрения, желудочно-кишечного тракта.
Какой-либо эндемичности (региональной зависимости эпидемиологических показателей) ревматизм не обнаруживает: болеют везде. Однако есть четкая зависимость заболеваемости от возраста, – среди первичных пациентов преобладает категория 5-15 лет, – а также обратная корреляция с уровнем жизни населения. Учитывая, что большинство детей на земном шаре (до 80%) живут в т.н. развивающихся странах, не приходится удивляться широкому распространению ревматизма именно в «третьем мире».
В последние четверть века заболеваемость и летальность в России снизились более чем втрое. Однако, если речь идет о столь тяжелом заболевании, да еще и с преимущественно ранней манифестацией, никакие эпидемиологические данные нельзя считать «удовлетворительными», кроме нулевых. На сегодняшний же день статистика противоречива и носит, в основном, оценочный характер (причем это касается не только РФ): как правило, данные 1960‑90‑ых годов экстраполируются на нынешнюю ситуацию. Более-менее достоверной оценкой заболеваемости среди российских детей можно считать частоту на уровне 2-3 случая на 10 000 (и свыше 1,5% всех пороков сердца являются ревматическими); для сравнения, в странах третьего мира этот показатель варьирует от 60 до 220 на 10 000.
В заключение краткого общего обзора следует отметить, что сам термин «ревматизм» в настоящее время употребляется, главным образом, русскоязычной медициной. В официальном международном лексиконе это «Острая ревматическая лихорадка», «Ревматические болезни сердца», «Ревматоидный артрит» и т.п.; впрочем, шифром М79.0 (рубрика «Болезни костно-мышечной системы и соединительной ткани») в МКБ‑10 обозначается «Ревматизм неуточненный».
Причины
Среди причин и триггеров ревматических болезней чаще всего звучит гемолитический стрептококк А-группы, хотя этот патоген не является единственным из возможных. Острый или хронический очаг такой инфекции, – типичной локализацией которого является носоглотка (тонзиллиты, фарингиты, повторные ангины и т.д.), – может активизироваться под влиянием любого снижающего иммунитет фактора, так что с этой точки зрения ревматизм действительно можно считать одной из «болезней промоченных ног». Однако на этом сходство с так называемой простудой заканчивается. Начало собственно ревматического воспаления обусловлено особым аллергическим статусом (повышенной чувствительностью к токсинам инфекционного агента) и генетической предрасположенностью: иммунная система атакует не только патогенный микроорганизм, но и клетки соединительной ткани, обнаруживающее у некоторых людей определенное биохимическое сходство со стрептококком (или иным патогеном). Ревматизм нельзя считать наследственным заболеванием, но роль индивидуальной предрасположенности доказана. В целом, от 0,3 до 3% стрептококковых инфекций приводят к запуску ревматического процесса.
Следует понимать, что этиопатогенез ревматических воспалений, как и многих других полиэтиологических (многопричинных, многофакторных) заболеваний с вовлечением иммунных механизмов, в настоящее время остается недостаточно изученным и интенсивно исследуется специалистами разных профилей.
Симптоматика
По типу течения ревматические болезни стандартным образом делятся на острые и хронические. Клиника острого ревматизма недостаточно специфична; обычно она развивается стремительно и имитирует симптоматику ОРВИ (вкл. общее недомогание, лихорадку, суставно-мышечные боли и т.д.), что нередко затрудняет диагностику до появления критериальных признаков.
Хронический ревматизм является тяжелым, часто рецидивирующим (в т.ч. в зависимости от сезонных факторов) заболеванием, которое резко снижает качество жизни больного, по мере прогрессирования приводит к инвалидизации и при длительном злокачественном течении результирует летальным исходом. Клиническая картина определяется тем, какая именно система организма поражена в наибольшей степени. Наиболее распространенными формами ревматизма являются сердечная форма (симптоматика кардита, формирование пороков сердца и, как следствие, сердечной недостаточности), суставная форма (ревматоидный артрит: поражение суставных сумок и хрящевой ткани, отечность, болезненность, та или иная степень несостоятельности суставов), а также смешанная форма, при которой хроническое поражение суставов сочетается с нарастающей сердечно-сосудистой патологией. Кожная форма (аннулярная сыпь, ревматические узелки), а также неврологическая, легочная, желудочно-кишечная и офтальмологическая формы встречаются существенно реже, однако последствия могут быть не менее тяжелыми (гиперкинетические расстройства, плевриты, поражения сетчатки с частичной или полной слепотой).
Диагностика
Учитывая полиэтиологический характер и многообразие возможных клинических проявлений, диагностика ревматических заболеваний достаточно сложна; она требует тщательного многоэтапного обследования, которое начинается подробным изучением анамнеза. Клиническая картина должна отвечать ряду критериев – в частности, широко применяются критерии А.А.Киселя, критерии Джонса и др. Результаты лабораторных исследований (антитела, иммунные факторы, индикаторы воспаления) в диагностике ревматизма могут оказаться не столь информативными, как результаты клинического анализа. Из инструментальных методов первоочередными назначениями чаще всего становятся ЭКГ, ЭхоКГ, рентгенография, УЗИ, артроскопия и т.д.
Ревматические болезни необходимо дифференцировать с воспалительными процессами иной природы.
Лечение
В зависимости от особенностей конкретного случая, подбирается индивидуальная схема антибактериального лечения, назначаются гормонсодержащие и/или нестероидные противовоспалительные средства. Эрадикация патогена, купирование воспалительной симптоматики, нормализация сердечной деятельности, восстановление иммунного статуса, нормального сосудистого тонуса, суставных функций – все эти меры требуют постоянного контроля врача и в остром периоде должны осуществляться в стационарных условиях. В дальнейшем необходим мониторинг состояния (контрольное обследование не менее двух раз в год) и соблюдение ряда профилактических мер. Эффективным является курортно-санаторное лечение, физиотерапевтические процедуры по назначению врача. Прием антибиотиков при отсутствии противопоказаний назначают на длительный срок.
Одной из важнейших задач является предупреждение развития органических пороков сердца. Лечение должно начинаться как можно раньше, базироваться на результатах доказательной диагностики, носить комплексный характер и осуществляться в строгом соответствии с разработанной врачом стратегией, – включая последующее диспансерное наблюдение, решение медико-социальных вопросов, нормализацию и адаптацию образа жизни и т.д. Только при соблюдении данных условий можно говорить о благоприятном прогнозе или, по крайней мере, об уверенном терапевтическом контроле.
Запишитесь на прием бесплатно
Номер телефона, который вы оставили:
Запишитесь на прием бесплатно
Номер телефона, который вы оставили:
Ревматизм — это воспаление соединительной ткани суставов и сердечно-сосудистой системы. Считается, что им страдают люди старшего возраста, но по статистике чаще заболевают ревматизмом дети и подростки 7-15 лет.
Причины ревматизма
Главная причина ревматизма — стрептококковая инфекция. Болезнь развивается в результате острого тонзиллита, воспаления лимфоузлов, отита, фарингита и др. Ревматизм возникает как ответ иммунной системы, но не у всех: только при нарушении работы защитных сил. Иммунитет вырабатывает антитела, которые агрессивно реагируют на соединительную ткань организма и вызывают воспаление.
Симптомы ревматизма
Болезнь может проявляться по-разному, в зависимости от того, какая система органов больше поражена. Они возникают через 2-3 недели после перенесенной бактериальной инфекции. Основные признаки:
По мере развития болезни боль усиливается в крупных и средних суставах: локтевых, коленных, тазобедренных. Нарушается функция сердца — появляется учащенное или наоборот, редкое сердцебиение, боли в груди, одышка.
Ревматическая атака может проходить также быстро, как возникает, но ревматизм при этом не исчезает. Симптомы могут возвращаться очень редко — от первого до второго приступа иногда проходит несколько лет. Но все это время воспалительный процесс сохраняется, деформируя ткани сердца и суставы.
Что будет, если запустить?
После первой атаки может пройти от нескольких месяцев до нескольких лет. Даже при отсутствии симптомов развиваются опасные последствия ревматизма.
Самое безобидное из них — эритема, — покраснение кожи в виде красной окружности с четкими краями. Она возникает при большинстве ревматических болезней. В четверти случаев воспаление тканей сердца приводит к появлению пороков: сердце становится больше, появляются шумы при прослушивании, аритмия. Поражение митрального клапана может привести к сердечной недостаточности.
Нарушение работы нервной системы приводит к “малой хорее” — непроизвольным движениям конечностей, мышц лица, тела, нарушению координации, почерка, дефектам речи.
Не запускайте болезнь, обращайтесь к врачу (педиатру или терапевту) при появлении первых симптомов — как стрептококковой инфекции, так и признаков ревматизма. А чтобы не допустить болезнь, следуйте советам по профилактике.
Советы по профилактике
Можно заниматься бегом, плаванием, любимым видом спорта. До 20 лет подходят силовые тренировки, занятия, развивающие гибкость и работоспособность суставов (танцы, фитнес). После 35-40 лет нужно позаботиться о здоровье позвоночника и выбрать йогу, пилатес. Подойдут и умеренные кардионагрузки (ходьба, бег, катание на коньках).
После перенесенной инфекции нужно пройти комплексную диагностику: сдать анализы мочи, крови, сделать УЗИ сердца. Детям нужно наблюдаться в течение 3 месяцев у педиатра и ревматолога.
Человек с деформирующим артрозом испытывает боль в суставах и чувство, что они стали жесткими.
Рефлексотерапия — один из самых эффективных методов безмедикаментозного лечения. Её история насчитывает…
Для нормализации работы сустава особенно полезны лечебная физкультура, кинезиотерапия, мануальная терапия…
Диагностика ревматоидного артрита
Ревматоидный артрит (РА) ― это системное аутоиммунное воспалительное заболевание соединительной ткани суставов. Патологические процессы приводят к развитию необратимых изменений. Может быть поражен один или несколько суставов. Как правило, поражаются мелкие суставы кистей и стоп, а также коленные, локтевые, челюстные, тазобедренные и суставы шейного отдела позвоночника.
В результате прогрессирования болезни суставы теряют свою подвижность, снижается качество жизни пациента. Усугубляет ситуацию то, что до сих пор не установлена причина заболевания. Остановить процесс пока невозможно. Всего в мире ревматоидному артриту подвержено до 1% населения, из них 3/4 женщины. Средний возраст начала заболевания ― 40 лет. Проявляется болезнь в период сильного эмоционального стресса, под воздействием неблагоприятных экологических условий, после травмы, перенесенной инфекции. РА характеризуется ранней инвалидностью, в 70% случаев. Среди основных причинам смерти ― инфекционные осложнения и почечная недостаточность.
Причины ревматоидного артрита
В настоящее время нет достоверных данных о причинах развития заболевания. Существует несколько наиболее вероятных версий, поддерживаемых большей частью медицинского сообщества. Наиболее популярная из них состоит в том, что РА вызывает сразу несколько факторов, присутствующих в анамнезе пациента одновременно.
Генетическая предрасположенность к аутоиммунным нарушениям.
Наличие антигена класса MHC II (отмечается у большинства больных).
Инфекционные агенты: парамиксовирусы, гепатовирусы, ретровирусы.
Наличие титров антител к вирусу Эпштейн-Барр (обнаруживают у 80% пациентов).
Активизировать патологический процесс способны любые изменения в иммунной системе, при котором начинается атака на собственную соединительную ткань. Среди пусковых факторов частые переохлаждения, гиперинсоляция (солнечные удары), длительная интоксикация, вирусные и бактериальные инфекции. Может повлиять прием медикаментов, нарушение работы эндокринных желез, длительное состояние стресса и депрессии.
Развитие ревматоидного артрита
При воздействии одного или нескольких факторов в организме запускается неадекватная реакция иммунной системы. Клетки-защитники — лимфоциты перестают диагностировать и уничтожать чужеродные микроорганизмы, их мишенью становятся собственные здоровые клетки. Вырабатываются вещества, вызывающие эрозивно-деструктивные повреждения синовиальной оболочки суставов.
РА движется по следующим стадиям:
Синовит. Клетки тканевого происхождения (синовиоциты) начинают выполнять функцию макрофагов, т. е. переваривать остатки погибших клеток и чужеродные частицы. В результате вырабатывается провоспалительные цитокины, вызывающие активацию Т-хелперов ― клеток стимулирующих усиленную работу иммунитета.
Остеопороз. Снижение плотности костей вызывают активированные макрофаги и моноциты путем производства провоспалительных цитокинов, среди которых ИЛ-1. Этот цитокин активирует остеокласты, растворяющие и разрушающие минеральные соединения и коллаген.
Изменяется состав крови и синовиальной жидкости. Повышается уровень плазматических клеток, вырабатывающих иммуноглобулины. Растет концентрация IgM и IgG к измененному Fc участку IgG (ревматоидные факторы).
Пролиферативная стадия. В это время патологические процессы вызывают повреждение хрящевой ткани и костей. Разрастаются капилляров синовиальной ткани. Синовиоциты приводят к формированию паннуса — агрессивной грануляционной ткани, склонной к опухолеподобному росту с внедрением в хрящ и суставную часть кости.
Последняя, пролиферативная стадия характеризуется образованием эрозий. Без лечения эти процессы могут наступить уже спустя несколько месяцев с начала заболевания. Усиление ангиогенеза способствует прорастанию сосудов в хрящи, проникновению вглубь хрящевой ткани бактерий.
Классификация
Согласно МКБ-10 заболевание систематизируется по следующим группам:
1. Серопозитивный РА:
РА с втягиванием других органов и систем.
Другие уточненные и неуточненные артриты.
По клиническим проявлениям болезнь делят на первичную стадию (с момента начала заболевания прошло менее 6 мес.), раннюю (от 6 мес. до года), развернутую (от 1 года) и позднюю (больше 2 лет). Различают ревматоидный артрит по степени потери функциональности, иммунологическим факторам, активности течения болезни, инструментальным характеристикам.
Для врачей наибольшее значение имеет иммунологическая характеристика. Наличие ревматоидного фактора в крови или наличие анти-ЦЦП (серопозитивные и серонегативные РА). Результаты анализов, выявляющих эти значения, позволяют грамотно спланировать терапию.
Симптомы
Начальная стадия заболевания практические не имеет явно выраженной симптоматики. С течением времени проявляется небольшая скованность в пораженных суставах. Как правило, она возникает к утру, поскольку снижается секреция глюкокортикоидов. Больному трудно двигаться, движения заторможены. Иногда, чтобы встать, требуется помощь. Но, уже через 30 минут ― час все приходит в норму. Клиника может развертываться в течение нескольких месяцев или даже лет, постепенно усиливаясь.
К первичным симптомам также стоит отнести:
периодические суставные боли;
Вторая стадия характеризуется стремительным делением клеток, уплотнением синовиальной оболочки. Отмечается симметричная отечность суставов, кожные покровы в пораженных областях имеют повышенную температуру. Также наблюдается внезапные боли, усиливающиеся при активном движении. Чтобы полностью пройти им необходимо такое же время покоя, которое было затрачено на движение.
Третья стадия ― активная фаза воспаления с вовлечением хрящей и костей. Пораженные суставы начинают деформироваться, что ведет к усилению боли и утрате двигательной функции.
Ревматоидный артрит часто имеет сопутствующие заболевания суставов, а смазанная симптоматика затрудняя дифференциальную диагностику. Среди сочетающихся полезней ревматизм, остеоартроз и иные системные патологии соединительной ткани. Единственным специфическим проявлением ревматоидного артрита можно назвать узелки, так называемые подкожные образования на разгибательной поверхности. Их можно обнаружить при пальпации.
Внесуставные проявления РА
Патологические процессы вызванные ревматоидным артритом, протекающие вне суставов встречаются у трети больных. Эти симптомы также усложняют диагностику, влияют на выбор тактики лечения. Среди них:
Кожные васкулиты (язвенно-некротические, ливедо-ангииты, инфаркты ногтевого ложа).
Синдром Шегрена (поражение слюнных и слезных желез).
Поражения глаз (склерит ― воспаление глубинного слоя глаза, эписклерит ― воспаление соединительной ткани глаза).
Интерстициальное заболевание легких (воспаление альвеол, легочных капилляров и других тканей).
В результате воспалений, сопровождающих ревматоидный артрит, могут возникнуть патологии со стороны сердечно-сосудистой, дыхательной, нервной систем. Самым серьезным осложнением считается АА-амилоидоз, вызывающий почечную недостаточность.
Отдельно стоит выделить различные ассоциированные заболевания, не вызванные напрямую, но связанные с РА. Это ишемическая болезнь сердца, тромбоэмболия, анемия, психоневрологические нарушения, среди которых внимания заслуживает депрессия. Как любое другое аутоиммунное заболевание с хроническим воспалением, ревматоидный артрит влияет на психологическое состояние. Пациенту рекомендовано прохождение психологических курсов и комплексное, всестороннее обследование.
Диагностика
В первую очередь врач изучает клинические критерии ревматоидного артрита. Заподозрить болезнь следует у пациентов с симметричным полиартритом. Важное значение имеет поражение лучезапястных, II и III пястно-фаланговых суставов. Необходимо исключить гепатит С. Обратить внимание на наличие или отсутствие изменений цвета кожи у воспаленных суставов, наличие деформации конечностей, тендосиновит сгибателей или разгибателей пальцев. Диагностика также включает результаты лабораторных и инструментальных.
Лабораторные исследования
В задачи лаборатории входит анализ крови на РФ, анти-ЦЦП, СОЭ, СРБ. Наиболее прогрессивным анализом является титр антител к АЦЦП, анти-ЦЦП, anti-CCP.
РФ ― анализ на антитела к человеческому гамма-глобулину обнаруживают 70% больных РА. Однако, показатель не критичный, поскольку титры могут быть выявлены при других вирусных заболеваниях и патологиях соединительной ткани. Анализ на РФ подтверждает ревматоидный артрит в сочетании с положительным тестом на АЦЦП.
К дополнительным анализам стоит отнести биохимическое исследование крови для определения активности воспаления. Общий анализ крови для выявления анемии, иммунологическое исследование для установки наличия ревматоидного фактора (антител IgM).
Инструментальная диагностика
Рентгенологическое исследование. В первые месяцы заболевания рентгенография способна показать только отек мягких тканей. Краевые эрозии, остеопороз, сужение суставной щели выявляют к концу первого года заболевания или позднее.
Магнитно-резонансная томография. Наиболее информативный метод исследования в настоящий момент. Она позволяет выявить ранние признаки воспаления, обнаруживает эрозии и поражения субхондральной кости.
Исследование синовиальной жидкости. Процедуру проводят при экссудативных изменениях суставов, для дифференции РА от артритов другой природы. Свидетельствует о развитии ревматоидного артрита помутнение, желтоватый цвет синовиальной жидкости. Содержание лейкоцитов увеличивается до 50 000/мкл.
Важное значение при постановке диагноза ― исключение схожих заболеваний: микрокристаллический артрит, саркоидоз, реактивный и псориатический артрит, системная красная волчанка, остеоартрит и иные болезни.
Лечение
Терапия направлена на сдерживание развития болезни, уменьшение воспаления и предупреждение деформаций суставов и потери их функциональности. Назначаются следующие медикаменты:
Нестероидные противовоспалительные вещества. Они в некоторой степени снижают боль, замедляют прогрессирование РА. Могут включать ингибиторы и блокаторы для ИЛ-1, ИЛ-6, ФНО-альфа. Они не блокируют развитие эрозии и болезни, потому используется как вспомогательные средства.
Глюкокортикоиды. Назначаются в сочетании с противовоспалительные препаратами. Позволяют контролировать развитие тяжелых моноартикулярных и олигоартикулярных симптомы. Не используются на постоянной основе, так как часто вызывают неприятные метаболические эффекты.
Базисные препараты. Основные лекарственные средства, способные существенно замедлить прогрессирование артрита. Курсы приема от нескольких недель до нескольких месяцев. Препараты отличаются по химическому составу и фармакологии. Они комбинируются между собой для подбора оптимального лечения с наибольшим эффектом. Согласно статистике ⅔ пациентов прошедших курс отпечают значительные улучшение, более половины из них достигают полной ремиссии. Однако, следует знать о токсичности этих препаратов. Врач и пациент должны взвесить все риски, проводить регулярных контроль за состояние больного.
Таким образом, основное лечение включает базисные препараты, в особенности метотрексат, биологические препараты-антагонисты, иммуномодулирующие лекарства. К другим методам вспомогательной терапии относятся физиотерапевтические процедуры, лечебная гимнастика, сбалансированное сочетание физической нагрузки и отдыха. Отказ от алкоголя и курения может продлить жизнь пациента. Исправить искривление суставов можно при помощи хирургической коррекции.
Прогноз
Ревматоидный артрит сокращает продолжительность жизни человека по ряду причин. В 2 раза увеличивается риск сердечных заболеваний. Это вызвано наличием хронического воспаления. Усугубить ситуацию могут сопутствующие патология, например, диабет, ожирение, алкоголизм.
Медикаментозная терапия также не совершенно. Может вызвать сопутствующие заболевания, стать одним из факторов развития злокачественных новообразований. К критериям неблагоприятного прогноза относят:
ранние (до 4 мес.) рентгенологические изменения суставов;
стойкое увеличение скорости оседания эритроцитов;
постоянное вовлечение новых суставов;
носительство антигенов HLA-DR4.
Около 10% больных обречены на тяжелую инвалидизацию с потерей навыков самообслуживания. Наиболее тяжело ревматоидный артрит протекает у женщин, курящих, представителей европеоидной расы.
Преимущества лабораторий АО «СЗЦДМ»
В лабораторных терминалах Северо-западного центра доказательной медицины можно сдать анализы позволяющие диагностировать ревматоидный артрит и другие аутоиммунные заболевания. Среди преимущества АО «СЗЦДМ»:
Новое современное оборудование,
Квалифицированный и доброжелательный персонал,
Быстрая готовность результатов и удобные способы их получения.
Лаборатории находятся в Пскове, Великом Новгороде, Калининграде, Санкт-Петербурге и других городах Ленинградской области. Вы можете сдать анализы в любой из них без привязки к проживанию и регистрации.