как узнать группу крови у грудничка
Скрининг новорожденным из пятки стандартный на 5 наследственных заболеваний и расширенный, 43 показателя
В детском медицинском центре «Санаре» проводится неонатальный скрининг на базе лаборатории Морозовской детской городской клинической больницы.
Суть скрининга в том, что выявляются достаточно часто встречающиеся в популяции заболевания, успех лечения которых целиком и полностью зависит от раннего начала терапии. В терапии этих состояний определяющую роль играет именно время и грамотный подход.
Согласно Приказу № 185 Минздравсоцразвития РФ от 22.03.2006 «О массовом обследовании новорожденных детей на наследственные заболевания», скрининг новорожденных проводится на 5 наследственных заболеваний:
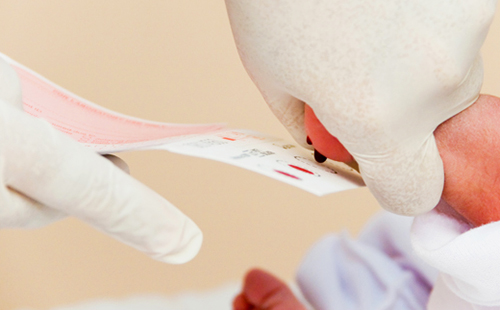
Процедура забора крови для неонатального скрининга
Образец крови у новорожденного ребенка берется таким же способом, как для неонатального скрининга на фенилкетонурию, галактоземию, гипотиреоз, адреногенитальный синдром и муковисцидоз.
Исследование можно провести и для детей старшего возраста!
Если забор крови производится у ребенка старше 1 года, то кровь для проведения исследования берется из пальца.
Для новорожденного ребенка можно использовать пятна крови, которые были взяты для неонатального скрининга, у ребенка старшего возраста забор производится на специальный индивидуальный бланк-фильтр.
Анализы детям: пальчиковый забор крови или кровь из вены?
Сделать анализ крови ребенку, как правило, является волнительной процедурой не только для малыша, но и для мамы. Из вены или из пальца? Как лучше, чтобы все прошло быстро и безболезненно? Многие считают, что пальчиковый забор крови – намного проще и менее травматичный.
К тому же взятие крови из вены у маленьких детей – манипуляция часто затруднительная. Сильная эмоциональность ребенка, а еще и тоненькие, маленькие венки все усложняют. Успешность всей процедуры во многом зависит от опыта медсестры. А есть ли разница? И существуют ли отличия между капиллярной (кровь из пальца) и венозной кровью?
Кровь из пальца. Какие анализы можно сдать?
С помощью забора крови из пальца можно сделать целый ряд лабораторных исследований: общий анализ крови, проверить кровь на сахар, узнать группу крови, провести анализы методами ПЦР и ИФА на определение вирусных инфекций, наличие гельминтоза и даже аллергическое исследование на специфические антитела.
Тем более с появлением современных методик количества крови из пальца, забранного однократно, вполне достаточно, чтобы произвести каждый из этих анализов и даже несколько сразу. Но почему же тогда многие лаборатории рекомендуют сдавать кровь из вены?
Капиллярная и венозная кровь: отличия
Главные отличия венозной и капиллярной крови – химический состав. Пусть и незначительные, но они есть. Считается, что использование крови из пальца может стать причиной погрешностей в результате. А дело все в наличии межклеточной жидкости в её составе, которая способствует деформации клеток и образованию микро сгустков. И сохраняется такая кровь намного хуже. В результате анализ может быть испорчен и потребуется его повторное проведение.
В венозной крови отсутствует данная составляющая, соответственно и сгустки образуются меньше. К тому же в определенных случаях, когда для исследований требуется большой объем материала, более подходящим будет венозный забор крови. Современные одноразовые системы, разработанные специально для тонких детских вен, делают данную процедуру практически безболезненной.
Поэтому капиллярную кровь на сегодняшний день рекомендуют использовать для единичных видов исследований. Таковым является и самый распространенный – клинический (общий) анализ крови, который позволяет оценить общее состояние здоровья и выявить наличие воспалительных процессов.
Правила сдачи общего анализа крови из пальца
Идеальным временем для сдачи анализов считается утро. Кровь на клинический анализ следует сдавать натощак. Со времени предыдущего приема еды должно пройти не менее 8 часов. Деток до года рекомендуется кормить как обычно, в привычном режиме. Малышей постарше можно напоить небольшим количеством воды, а перекус взять с собой. Если ребенок проходит лечение лекарственными препаратами, об этом обязательно следует предупредить врача или медработника, берущего анализ.
Где сдать анализы ребенку в Полтаве?
Сдать общий анализ крови из пальца ребенку и пройти другие лабораторные исследования вы можете, посетив лабораторию Медлайн ЦМЭИ. Опытный медицинский персонал, к отбору которого мы подходим тщательным образом, обеспечит быстрое и комфортное прохождение необходимых процедур.
Как узнать резус фактор плода
Статья опубликована: 2018-03-30
Рейтинг: 5 из 5
Под понятием «резус фактор» подразумевают белок, который покрывает поверхность эритроцитов. Если он отсутствует, значит, данный показатель является отрицательным. Этот параметр обязательно учитывается при беременности, поскольку его разное значение у женщины и плода может спровоцировать резус-конфликт. Поэтому вопрос о том, как определить резус фактор у ребенка до рождения с высокой точностью, является жизненно важным.
Для чего это необходимо? Возникновение такого конфликта чревато самыми неприятными последствиями. Это может вызвать гемолитическую болезнь, быть гибель плода или рождение ребенка с различными патологиями. Формирование резуса у плода происходит на восьмой неделе беременности, именно в этот период и может возникнуть опасная ситуация.
Поэтому, во время беременности обязательно проводится анализ на определения резус-фактора. Это поможет в дальнейшем контролировать ситуацию, по количеству выявленных антител следить за возможным развитием конфликта и своевременно назначить терапию. Точная диагностика и своевременно принятые меры позволят благополучно выносить и родить абсолютно здорового ребенка.
Как определить резус фактор крови у ребенка
До недавнего времени анализ проводился с применением инвазивных методик. Чтобы узнать резус фактор крови у плода, проводили процедуру кордоцентеза или исследовали амниотическую жидкость. Для этого производили забор материала из пуповины или околоплодных вод путем проникновения в полости. Такие манипуляции сопряжены с определенным риском, вероятность прерывания беременности достигает до 3%.
Поэтому инвазивные исследования назначали только при достижении определенного уровня антител. Несмотря на всю сложность, данная методика не обеспечивала необходимой точности результата.
На сегодняшний день существует безопасная и надежная альтернатива инвазивным методам исследования — это неинвазивный пренатальный ДНК тест. Она позволяет безо всяких рисков для плода и будущей мамы провести необходимые анализы и получить точный результат.
Как узнать резус фактор ребенка
Современные технологии позволяют проводить высокоточные молекулярно-генетические исследования без вмешательства в полость матки. Как узнать резус фактор крови ребенка самым безопасным и точным способом? На первых сроках беременности в крови женщины уже присутствуют фетальные ДНК, доля которых может составлять до 5% от общего количества.
Путем лабораторного анализа молекул ДНК плода устанавливается наличие или отсутствие гена RhD. Если он обнаруживается, значит, показатель малыша – положительный. Такое исследование получило название «ПЦР» — полимеразная цепная реакция. Материал для его проведения – венозная кровь будущей мамы.
Начиная с восьмой недели беременности, когда необходимые признаки сформировались на клеточном уровне, проведение ПЦР позволит абсолютно точно установить пол, наличие гена RhD и возможные наследственные заболевания.
Как определить резус фактор крови у ребенка в лаборатории ДТЛ
Молекулярно-генетический Центр «ДТЛ» специализируется на проведении современных исследований, основанных на последних научных достижениях. Наличие специального оборудования, штата высококлассных опытных специалистов позволяет проводить самые точные и результативные анализы.
Мы имеем большой опыт по проведению безопасных неинвазивных исследований для определения различных состояний плода. Все, что требуется от будущей мамы – сдать анализ крови. Сделать это можно непосредственно в нашем Центре или его представительствах в других городах. Для получения детальной информации и бесплатной консультации – предлагаем заказать обратный звонок.
Анализ на группу крови и резус-фактор у детей
Если спланировать пол будущего ребенка, предугадать его цвет волос или глаз, характер невозможно, то группа крови наследуется по вполне реальным расчетам. Чтобы разные показатели родителей и ребенка не стали неприятным или волнующим фактом, стоит узнать подробнее, как он наследуется у детей.
Виды групп крови
Группа крови предопределена еще на стадии зачатия ребенка. Она формируется из показателей отца и матери, и повлиять как-либо на этот результат невозможно. Нельзя также изменить ее в течение жизни – это показатель, являющийся постоянным для человека.
Кровь на группы была разделена не так давно – только в начале прошлого века. В ходе кропотливых исследований было выявлено, что на поверхности каждого эритроцита имеются антигены – структуры, которые сгруппировали на А, В и 0.
Человек может иметь антигены только группы А, только группы В или не иметь ни тех, ни других – в этом случае определяется группа как 0. Чуть позднее было установлено, что эритроциты могут иметь и оба антигена – А и В.
Таким образом сформировались 4 группы крови:
Как определяются
Информация о собственной группе крови крайне важна для лечения, переливания, диагностики разных заболеваний. Поэтому данный анализ делается сразу после его рождения вместе с неонатальным скринингом. Исследования на определение показателей крови проводятся в клинических лабораториях.
Процедура выглядит следующим образом:
Для того, чтобы определить принадлежность крови, специалисты следят за реакцией материала с антителами в сыворотке. Такая реакция называется агглютинация и означает процесс склеивания эритроцитов и их оседания в среде определенных антител.
Различное поведение эритроцитов в сыворотке трактуется так:
Как наследуется
Если хочется узнать заранее пол малыша, то ученые медики и генетики озадачены прогнозом другого характера – возможностью спланировать потенциальные заболевания и угрозы для ребенка, исходя из исследований данных родителей. Так и появились труды, направленные на формирование правил наследования группы крови у детей.
Все генетические исследования пришли к тому, что практически всегда можно спрогнозировать группу крови ребенка по показателям родителей.
Существуют лишь некоторые редкие исключения, но общая картина выглядит так:
По таким несложным подсчетам можно заранее установить многие важные показатели будущего ребенка. Как правило, малыши наследуют гены родителей пополам, пропорционально.
Определение по таблице
Для того, чтобы быстро и точно определить, какая, возможно, группа крови будет у будущего ребенка, удобнее воспользоваться таблицей со всеми данными и вариантами:
Есть исследования, которые позволяют по ней спрогнозировать будущий пол ребенка, а также его характер. Современное обследование при помощи ультразвука может предоставить более достоверные сведения о поле ребенка, а вот характерные признаки нравов у групп крови, как ни странно, имеются.
Эти факты научными исследованиями не доказаны и являются скорее выводами по наблюдениям.
Резус-фактор
На мембране каждого эритроцита в крови 85% населения планеты имеется белок, который обозначается как Rh и носит название «положительный резус-фактор».
Положительный резус обозначают аббревиатурой DD или Dd. Если такого белка нет, то и резус становится отрицательным, и обозначается как dd.
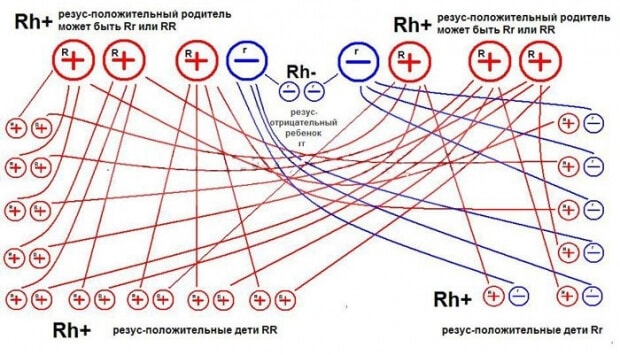
Если в семье у одного из родителя имеется положительный резус, малыш почти точно получит такой же. Когда в семье оба родителя являются носителями резуса отрицательный – то и у малыша будет отрицательный. А в случае «смешанных» резусов у родителей, предугадать его ребенка и вовсе невозможно.
Резус-конфликт
Достоверно спрогнозировать резус-фактор ребенка можно в редких случаях, если родители обладают только DD или dd резусом. Если же в семье имеется гетерозиготный резус Dd – определить заранее у малыша его практически невозможно.
Для таких прогнозов нельзя составить точные таблицы или системы подсчета. Случается, что в семье у родителей с положительным резусом появляется ребенок с отрицательным – это может являться передачей его через поколение.
Наиболее нестабильным считается случай, когда будущая мать обладает отрицательным резусом, а у отца – положительный.
В случае, если малыш унаследует отцовский резус, организм матери будет воспринимать плод как инородное тело и станет пытаться его отторгнуть. Такие ситуации называются резус-конфликтом. Но современная медицина умеет контролировать эти процессы и в случае необходимости – вводить в организм матери иммуноглобулин. Для обнаружения конфликта беременной необходимо регулярно сдавать кровь.
Изучив информацию о возможных проблемах с той или иной группой крови и резусами, можно заранее обезопасить себя и будущего малыша от врожденных заболеваний.
После появления ребенка на свет крайне важно сразу сделать анализ на определение группы – новорожденный даже не почувствует забора крови, а результаты могут быть готовы всего в течение нескольких минут. Кроме этого важно и родителям быть осведомленным о своей группе крови. Эта информация бывает нужна в критических ситуациях, когда нет времени на дополнительные анализы.
Учитывая, что некоторые прогнозы вовсе не поддаются систематизации, не стоит искать причины, почему два ребенка в одной семье станут носителями разных групп крови и резусов. Как выяснилось, показатели резуса могут «выстрелить» и сквозь поколения, чего уж точно невозможно заранее предусмотреть.
Генетический скрининг новорожденных
Поделиться:
В последнее время технологии в сфере генетики развиваются настолько быстро, что не за горами не только генная терапия для большинства болезней, но и возможность исследования генома конкретного живого человека.
С одной стороны, это даст возможность заранее предусмотреть развитие определенных заболеваний еще в раннем детстве, задолго до того, как появятся первые признаки патологии. С другой — а нужно ли это делать? Действительно ли это нужно пациенту? Насколько необходимо исследовать геном новорожденного, если на то нет никаких видимых показаний?
Этика в медицине
Прежде всего, если мы говорим об этике, нужно разобраться, что такое этика применительно к медицине. Ее основные принципы сформулировал давным-давно Гиппократ, древнегреческий ученый, которого называют отцом медицины. Давая клятву Гиппократа, врач обещает не вредить больному, обязуется помогать ему и ставить его интересы в аспекте выздоровления превыше всего. Этими и некоторыми другими принципами врачи руководствуются и по сей день вне зависимости от специальности.
Читайте также:
Зачем сдают пуповинную кровь
Генетики, как и другие медицинские специалисты, работают в интересах пациента, и если в его качестве выступает новорожденный — то именно его интересы должны выходить на первый план. Однако говорить от своего имени только что появившийся на свет человек не может, за него это делают родители, нередко дополняя или даже подменяя интересы ребенка своими.
Скорее всего, опасаясь за его жизнь и здоровье, они будут выступать за полный генетический скрининг своего сына или дочери в любом случае — чтобы знать, с чем им и ребенку предстоит столкнуться в жизни. Но насколько это необходимо?
Не нужен скрининг обязателен
Здесь возникает сложный вопрос, который вызывает бурные дебаты среди врачей и ученых. Да, технологии сейчас позволяют исследовать геном по меньшей мере частично. Да, полученная таким образом информация может быть полезна и для самого ребенка, и для его родителей (нет смысла рассматривать новорожденного отдельно от людей, с которыми он находится в теснейшей связи). Да, в некоторых случаях генетические данные помогут если не воспрепятствовать развитию болезни, то хотя бы замедлить его. Так считают некоторые специалисты.
Другие эксперты возражают: полное секвенирование генома предоставит генетикам огромный массив данных, из которых будет крайне затруднительно выделить действительно значимые. Какая-то часть сведений будет совершенно бесполезной, и не факт, что в этой части не затеряется важная информация. Кроме того, на получение вышеуказанных бесполезных сведений будут тратиться деньги, которые могли бы пойти на более нужные для тех же новорожденных вещи, в частности, на борьбу с послеродовой депрессией у их матерей.
Еще один важный момент — это актуальность полученных данных здесь и сейчас, возможность трансформировать полученную информацию в действия по предотвращению той или иной напасти. Совершенно необязательно, что такие действия можно будет предпринимать сразу после рождения, а значит — это месяцы и годы ожидания, стресс, тревожность и другие проблемы с психикой, которые, как уже неоднократно доказано, влияют на благополучие ребенка.
Мнение специалистов
Ученые из Центра Гастингса (это расположенный в США научно-исследовательский институт биоэтики) и Калифорнийского университета в течение 4 лет занимались исследованиями именно в области проведения «повального» генетического скрининга новорожденных. Они заявили, что исследование генома — это мощнейший инструмент, однако данные, которые он предоставляет, до сих пор изучены не полностью, и не доказано, что они способствуют оздоровлению людей (за исключением специфических ситуаций).
В своем докладе под названием «The Ethics of Sequencing Newborns: Recommendations and Reflections» они отметили, что гораздо эффективнее со всех сторон будет точечное исследование новорожденных из групп риска, а тотальный скрининг всего населения — это излишество. Родителей, по мнению ученых, следует отговаривать от исследования генома, если у их ребенка нет показаний к этому (т. е. подозрений на какое-либо заболевание), так как полученная противоречивая информация спровоцирует стресс и заставит людей тратиться на ненужные обследования.
Похожие результаты ранее получили и другие ученые (также из США). В 2014 году вышла статья «Addressing the ethical challenges in genetic testing and sequencing of children», в которой авторы указывали на то, что для скрининга новорожденных необходимы предпосылки — какие-либо симптомы, которые говорят о вероятности существования того или иного заболевания. В ином случае следует воздержаться от тестирования по крайней мере в детском возрасте — ребенок вырастет и разберется со всем самостоятельно.







 Читайте также:
Читайте также: 
