как узнать о синдроме дауна во время беременности
Синдром Дауна: как не впасть в отчаяние
Когда беременной девушке вдруг сообщают о подозрении на синдром Дауна, легко впасть в отчаяние. Почему бывает этот синдром? Какие анализы и признаки опровергают или подтверждают страшный диагноз? Читайте историю Риты и всё узнаете.
З апланированная беременность вторым ребёнком обернулась для меня многими переменами: в теле, самочувствии, мыслях и ценностях. У нас подрастал сын, и на этот раз мы мечтали о доченьке. Я чувствовала, что во мне всё происходит иначе – полная противоположность первой беременности. Жёсткий токсикоз до 4 месяцев, ломота в теле, тонус, отёки, пигментация – я была готова всё терпеть ради доченьки. И имя ей уже было выбрано – Есения.
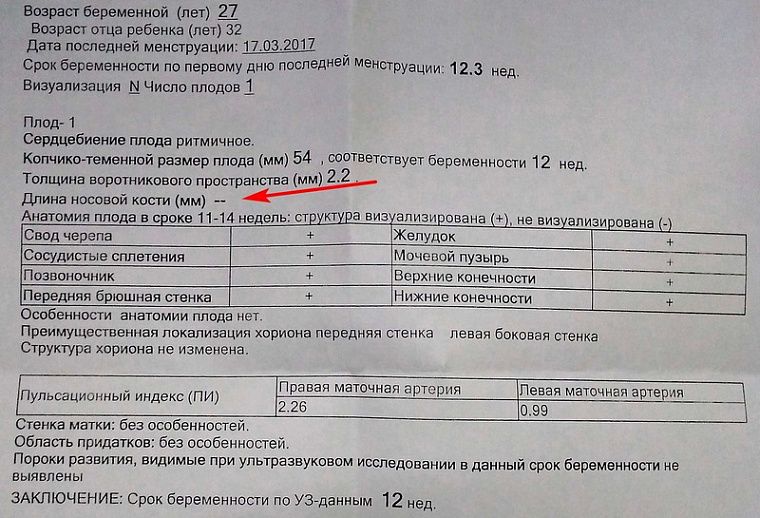
Всё это время я общалась с коллегой, с которой мы были на одном сроке беременности. Обсуждали каждый наш поход к гинекологу, результаты УЗИ, сравнивали параметры наших деток. У неё, наоборот, носовая кость плода длиннее нормы, но анализ пришёл первым – патологий нет. Она меня успокаивала, что всё будет хорошо, и я настроилась на лучшее.
Рано утром звонок из женской консультации:
«Можете подойти сегодня на приём?»
Я отпросилась на часик с работы и побежала к своему гинекологу. Ничего не предвещало беды, но пронизывающий взгляд врача и медсестры с порога насторожили меня.
«Пришли ваши анализы. Плохие. Будем делать повторное УЗИ на 17 неделе».
Слёзы самопроизвольно наполнили глаза, и я не смогла их сдержать. Голос задрожал, сложно было себя контролировать. «Что это значит? Ребёнок – даун?» Они бросились меня успокаивать и рассказывать про кучу случаев, когда анализы и УЗИ плохие, а дети рождались здоровыми.
Синдром Дауна у плода: причины и признаки патологии
Синдром Дауна – генетический сбой при образовании яйцеклеток и сперматозоидов, в результате чего малыш получает лишнюю хромосому: вместо 46 – 47. В 90% случаев лишняя хромосома передаётся от матери и лишь в 10% случаев – от отца. Вся генетика человека собрана в 23 парах хромосом, а в результате мутации в 21 паре появляется лишняя хромосома.
Причины такого сбоя:
Из всего перечисленного у моего малыша было отклонение только по второму пункту.
Настала 17 неделя, и мы с мужем отправились на внеплановое УЗИ. Врач-узист принялась водить датчиком по животу, а я дрожала от страха. Она прочла диагноз предыдущего исследования и начала очень долго искать носик. Спустя пару минут молчания произносит: носовая кость – 3,1 мм. Впервые за долгое время я опять обрела счастье. Носик на месте! Страшное позади. Пол на этом сроке уже можно определить, но малыш прикрылся пуповиной, и как не крутили, ничего не смогли рассмотреть.
Муж вышел из кабинета сияющий, все в коридоре заулыбались.
Амниоцентез во втором триместре
Но опять что-то пошло не так. Оказывается, всё равно носик имеет отклонение от нормы и направили к генетику.
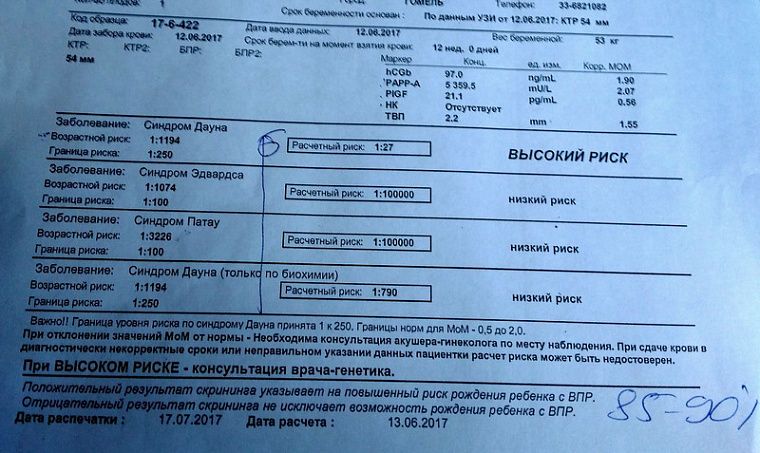
«Рита, по вашим анализам: у вас есть риск генетического отклонения. Мы вам рекомендуем сделать забор околоплодных вод – амниоцентез. Это достоверный анализ, который определит точное количество хромосом у вашего малыша. У нас много случаев было, когда все скрининги были идеальными, а в результате рождались малыши с синдромом. Сделайте амниоцентез и будете спокойны, что носите точно здорового малыша. Даю вам неделю на принятие решения».
Опять вышла, как в воду опущенная, а вдруг и правда ребёнок с отклонениями? А готова ли я к такому ребёнку? Риск выкидыша после амниоцентеза – около 2%. За сутки мы с мужем приняли решение: мы не сможем до самых родов жить в неведении.
Процедуру назначили на следующий день. Дали таблетки валерьяны, чтобы я успокоилась, и сказали 10 минут посидеть успокоиться перед проколом. Положили на кушетку, подключили аппарат ультразвуковой диагностики и большим шприцом искали место введения иглы, чтобы не задеть малыша. Прокола я не ощутила, но ребёнок начал разносить живот. Вся процедура заняла не больше 5 минут.
Чтобы предотвратить ухудшение состояния обоих, я находилась под наблюдением врачей полчаса. Болей в течение дня никаких я не чувствовала, а вот тонус у матки был длительный. В течение пару дней мне рекомендовали пить валерьянку и никаких стрессов, чтобы избежать выкидыша.
Результаты анализа на синдром Дауна
«Результаты будут готовы только через месяц. Если вдруг анализ окажется положительным (подтверждённый хромосомный сбой), мы вам позвоним сами».
Я этого звонка до смерти боялась. Опять меня охватила паника: «А если подтвердится, что я буду делать? Я не смогу растить ребёнка-дауна! Но и избавиться от него тоже не смогу». Жизнь стала невыносима. Чтобы отвлечься, мы с семьей уехали на две недели отдохнуть к морю. Мысли прочь.
Все наши родственники даже и не знали, что я беременна. Наша семья (мама, отец и сестра) держала это в тайне до последнего.
Не прошло и месяца (около 3 недель), как я решилась на звонок. Никому ничего не сказала, вышла на улицу, накрутила пару кругов и нажала «вызвать».
— Здравствуйте, хочу узнать результат анализа. (Я побледнела, сердце перестало биться.)
— Маргарита Валерьевна? (Сердце выскакивало из груди, почему она меня сразу узнала, неужели мне собирались звонить?)
— У вас всё в норме: ребёнок здоров – 46 хромосом. Вы знаете, кого ждёте?
— Нет! (Я хотела закричать от радости в трубку.)
— Тогда на следующем УЗИ узнаете.
— Нет, я не дождусь, говорите!
— МАЛЬЧИК! Поздравляем!
Я настолько была счастлива, что меня ни капельки не расстроил факт, что вместо Есении у нас появится Евгений.
Нужно ли делать аборт и когда, если у плода обнаружен синдрома Дауна?
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna.jpg?fit=450%2C300&ssl=1?v=1572898588″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna.jpg?fit=825%2C550&ssl=1?v=1572898588″ />
Заболевание Синдром Дауна — это генетическая врожденная патология, считающаяся формой умственной отсталости. Дети с Синдромом Дауна медленно развиваются, обладают плохой памятью и визуально отличаются от сверстников. Некоторые пары решают родить такого малыша и с удовольствием его воспитывают. Других диагноз приводит в шоковое состояние и они принимают решение об аборте. Чтобы понять, как поступить, если УЗИ выявило у плода Синдром Дауна, давайте рассмотрим причины и последствия патологии.
Нужно ли делать аборт и когда, если у плода обнаружен синдрома Дауна?
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna.jpg?fit=450%2C300&ssl=1?v=1572898588″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna.jpg?fit=825%2C550&ssl=1?v=1572898588″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna-825×550.jpg?resize=790%2C527″ alt=»Нужно ли делать аборт и когда, если у плода обнаружен синдрома Дауна?» width=»790″ height=»527″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna.jpg?w=825&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna.jpg?w=450&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna.jpg?w=768&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/01/Nuzhno-li-delat-abort-i-kogda-esli-u-ploda-obnaruzhen-sindroma-Dauna.jpg?w=900&ssl=1 900w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Что такое Синдром Дауна
Патология подразумевает врожденную, генетически обусловленную, а значит неизлечимую, задержку физического и психического развития. У таких детей нарушается рост костей, что приводит к изменению строения тела.
У детишек с СД характерная внешность:
Умственное развитие человека с СД даже во взрослом возрасте сохраняется на уровне дошкольника — это главная причина, по которой многие семейные пары выбирают аборт.
При этом нужно отметить, что люди с этим диагнозом очень добрые, ласковые, любят животных и с усердием занимаются разными простыми делами. За открытость и беззлобие их называют «солнечными». Многие из пациентов могут себя обслуживать самостоятельно — одеваться, убирать за собой посуду. Некоторые считают и читают на уровне первоклашек. Но выжить без опекуна они не смогут.
Важные факты о синдроме Дауна
Причины развития синдрома Дауна
Истинная причина развития синдрома Дауна определена совсем недавно — у больных людей выявляется не 46, а 47 хромосом. Лишняя хромосома в кариотипе — результат нарушений в момент созревания и деления половых клеток.
Половая клетка делится, наделяя каждую из новых клеток 23-мя хромосомами. Если в этот момент одна из хромосомных пар не смогла разделиться (явление трисомии), остается лишняя хромосома. Чаще всего такая проблема возникает в возрастных браках — у женщин старше 35 лет, риск рождения малыша с синдромом Дауна повышен.
Группы риска, требующие обязательного скрининга на Синдром Дауна:
Как выявляется СД — эффективная диагностика при беременности
В настоящее время все беременные, вне зависимости от наличия у них наследственных заболеваний, должны проходить скрининг плода на УЗИ и биохимическую диагностику. Всемирная Организация Здравоохранения (ВОЗ) рекомендует пройти хотя бы одну процедуру скрининга во втором триместре беременности.
Болезнь Дауна во время беременности можно определить несколькими методами:
При подозрение на СД нужно пройти минимум два типа диагностики, чтобы удостовериться в наличии патологии на 100% и только после этого принимать решение об аборте.
Результаты УЗИ анализируются вкупе с данными биохимического скрининга, позволяя более точно оценить вероятность наличия генетических аномалий у плода. Если по данным биохимического и УЗИ скрининга риски наличия того или иного генетического нарушения оказываются достаточно велики, назначается инвазивная процедура генетического анализа, которая дает результат с точностью, близкой к 100%. По результатам инвазивного анализа принимается решение о прерывании беременности.
Определение маркеров в крови беременной женщины
Биохимический скрининг подразумевает анализ крови матери, в котором выявляют определенные вещества, которые появляются при наличия генетических отклонений у плода. Их доля постоянно меняется в зависимости от срока беременности.
Биохимический скрининг проводится в два этапа:
Для каждого из перечисленных выше веществ есть некоторые нормы содержания в крови в зависимости от срока беременности. Отклонения в количестве маркеров от определенных норм не подтверждает на 100% генно-хромосомной болезни, а лишь указывает на высокий риск генетических пороков и аномалий. Поэтому, исследование дополняется результатами УЗИ плода. А если остаются сомнения, потребуется дополнительное обследование инвазивными методами.
Кроме данных анализов крови, при биохимическом скрининге учитываются также ряд общих данных о беременной (особенно важную роль играет возраст) и показания УЗИ, сделанного на том же самом сроке. Так или иначе, в качестве результата выдается лишь вероятность существования генетического заболевания у будущего ребенка. Достоверные сведения можно получить лишь в результате инвазивных процедур, то есть амниоцентеза, кордоцентеза или биопсии ворсинок хориона.
Амниоцентез, кордоцентез и биопсия хориона — инвазивные методы генетического скрининга
Если СД не выявлен до 15 недель (женщина пропустила сроки УЗИ, пренебрегала анализами), но есть подозрения на наличие патологии, гинеколог направляет беременную на неприятные инвазивные процедуры.
Полученный клеточный материал культивируют в лаборатории в специальных условиях примерно в течение 2-х недель и затем подвергают полному генетическому анализу. Исследования могут различаться в зависимости от назначений врача-генетика.
Существует более срочная диагностика клеток плода — флуоресцентная гибридизация (FISH), результат такого анализа обычно бывает готов в течение 2-3 дней. Однако возможности метода ограничены, и количество определяемых таким методом отклонений отличается от полного списка наследственных заболеваний. Методом FISH обычно определяют нарушения в количестве хромосом из 13, 15, 17, 18, 21, 22 пар хромосом, а также среди половых хромосом X и Y.
Точность инвазивных методов генетического скрининга составляет 97-99%.
Обязательно ли прерывать беременность?
Начнем с того, что делать или не делать аборт при Синдроме Дауна, женщина решает самостоятельно. Т.е. прерывать беременность в связи с патологией плода ее никто не заставит. Но гинеколог и генетик обязательно предупредят о последствиях — болезнь неизлечима и будет прогрессировать.
Некоторые женщины не хотят делать аборт, планируя сдать больного ребенка в детский дом. Если раньше достаточно было подписать отказ на малыша, теперь закон обязывает платить бессовестных мамаш алименты. Поэтому, произведя на свет ребенка с СД и отказываясь от него, жить счастливо и беззаботно не получится.
В какие сроки делается аборт, если у плода обнаружен СД
Если женщина решает сделать аборт, то его назначают в срочном порядке, чтобы провести его в щадящем режиме. Чем больше срок — тем больше возможных негативных последствий для психики и здоровья можно ожидать.
Нормальные сроки для аборта:
Если сроки упущены, делают поздний аборт — допустимый срок до 22 недель гестации.
В случае, когда женщина решила сохранить беременность, все последующие обследования проводятся по стандартному плану. Роды также ничем не отличаются от обычных.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Как определить синдром Дауна у плода

Что такое синдром Дауна
Геномная патология Дауна обусловлена наличием у человека 47 пар хромосом, вместо положенных 46. Присутствие лишней пары хромосом может иметь различные проявления. Как правило, это особенности внешности и нарушения развития. Внешние признаки синдрома Дауна у ребенка могут быть следующими:
У детей с синдромом Дауна чаще встречаются врожденные пороки сердца, лейкозы, иммунные патологии, заболевания пищеварительного тракта. Характерна умственная отсталость различной степени выраженности, поэтому требуется раннее вмешательство в процесс развития по специальным методикам.
Причины
Исследования в Индии указывают на связь вероятности рождения ребенка с хромосомной аномалией с возрастом бабушки по материнской линии. Чем она старше, тем выше риск.
Способы диагностики
На данный момент существует несколько способов диагностики синдрома Дауна во время беременности:
1. Неинвазивные методики
2. Инвазивные методики
Первый пренатальный скрининг
Скрининг первого триместра включает проведение биохимического анализа крови матери на синдром Дауна, а также ультразвукового исследования. Тест выполняют с 11-й по 14-ю акушерскую неделю. Скрининг первого триместра состоит из 2 этапов:
⚠ Для повышения точности результатов рекомендовано проходить обе части обследования в один день, так как при определении риска учитываются показатели воротникового пространства плода, зафиксированные при УЗИ.

В медицинском центре «МедПросвет» УЗИ диагностику плода проводят по предварительной записи. Сдать кровь для скрининга можно в любой день, без оформления записи. Чтобы повысить точность теста, акушеры-гинекологи рекомендуют планировать сдачу крови на день проведения УЗИ.
Неинвазивный пренатальный тест (НИПТ)
С 9-й по 32-ю акушерскую неделю женщина по собственному желанию может пройти неинвазивный пренатальный тест на хромосомные патологии у плода (НИПТ). Анализ выявляет следующие синдромы:
Неинвазивный тест при беременности на синдром Дауна (и другие патологии) можно проводить независимо от результатов первого пренатального скрининга или в качестве проверки первоначально полученных данных для принятия взвешенного решения о проведении инвазивных манипуляций. Тест стоит пройти, если:
Точность НИПТ составляет 99%. То есть при проведении теста женщина получает точные результаты, а не степень риска. Анализ базируется на выделении ДНК – плода из крови матери и его изучении.
Чтобы пройти высокоточный анализ на трисомии НИПТ, обращайтесь в клинику «МедПросвет». Забор биоматериала проводится по предварительной записи у администраторов клиники. По желанию пациентки результаты могу быть отправлены по электронной почте (нужно остаавить заявление на отправку у администраторов). Обращайтесь к профессионалам «МедПросвет», чтобы материнство было счастливым!
Ранняя диагностика синдрома Дауна: распространенные заблуждения и статистика
Еще в 1866 году Лэнгдон Даун заметил, что у пациентов с синдромом, которые получил название по фамилии ученого, маленький нос, плоское широкое лицо, толстая шейная складка. С возникновением ультразвука стали появляться более глубокие исследования в этой области, и диагностировать синдром Дауна стало возможным уже у эмбрионов. Главный врач Клиники МАМА Виктория Викторовна ЗАЛЕТОВА рассказывает об истории этих исследований и новейших достижениях.
Врачи всего мира работают в условиях определенной догматики: стопроцентной методики дородовой диагностики синдрома Дауна на данный момент не существует. Фактор риска присутствует всегда. И усилия специалистов разных областей во многих странах направлены на то, чтобы сделать его минимальным.
Одним из важнейших критериев — или ультразвуковых маркеров — при диагностировании синдрома Дауна у эмбрионов является толщина воротникового пространства (ТВП). У любого плода на сроке 11-14 недель можно ее измерить. Было замечено, что у 75% эмбрионов с синдромом Дауна ТВП больше, чем у обычных плодов. Позже были открыты не менее важные ультразвуковые маркеры: длина носовых костей, оценка кровотока в венозном протоке и на трикуспидальном клапане.
Риск, что у ребенка будут присутствовать какие-либо хромосомные аномалии, есть всегда. По синдрому Дауна он составляет порядка 1 на 500. Чем старше мама, тем больше риск (риск резко возрастает после 35 лет).
Доктор Николаидес, основатель Фонда Медицины Плода, и его коллеги в Лондоне в первом триместре беременности выявляют до 95% плодов с синдромом Дауна. Но есть так называемые «нечувствительные дауны» — они «нечувствительны» к этой диагностике. Их количество по данным Фонда Медицины Плода порядка 5%. Это те эмбрионы, которые пройдя биохимический и ультразвуковой скрининг показали абсолютно нормальные значения.
В последние годы пренатальная диагностика хромосомных патологий плода совершенствуется. Был разработан метод ДНК секвенирования клеток плода из крови матери. На 9-ой—10-ой неделе беременности пациентка сдает кровь, из которой «вылавливаются» клеточки эмбриона. И эти клетки анализируются на присутствие основных хромосомных патологий. Данный метод тоже имеет погрешность и не может поставить окончательный диагноз. Но ДНК секвенирование позволяет определить необходимость инвазивной диагностики.
Проведение преимплантационной генетической диагностики эмбрионов (ПГД) в рамках программ ЭКО так же является высокотехнологичной методикой выявления основных хромосомных аномалий, в том числе синдрома Дауна. Исследование позволяет заподозрить проблему на самом раннем этапе и не переносить в полость матки эмбрионы с заведомо лишней хромосомой. Но ПГД как и ДНК-секвенирование имеет свой процент ложно-положительных и ложно-отрицательных результатов. Поэтому в последствии для исключения риска хромосомных патологий требуется проведение комбинированного скрининга с дальнейшей инвазивной диагностикой. Инвазивная методика несет определенные риски по потере беременности, но только это исследование дает более точные результаты.
Комбинированный скрининг в первом триместре позволяет заподозрить патологию плода. Это вспомогательный метод, целью которого является выявление группы риска на основе ультразвуковых и биохимических маркеров. У 75% плодов с синдромом Дауна может быть расширено воротниковое пространство, у 25% оно будет нормальное. У 35-40% плодов с хромосомной патологией наблюдается аномальный венозный кровоток — у остальных он будет нормальный. Поэтому нужна комплексная оценка. Чем больше маркеров рассматривается, тем больше вероятность правильного заключения по этому эмбриону. По-прежнему во всем мире идет поиск новых маркеров. Все врачи пренатальной ультразвуковой диагностики очень этим озабочены, каждый год появляются новые исследования на эту тему.
На основе первого скрининга формируется группа риска. Но это еще не означает наличие синдрома Дауна у эмбриона, речь о подозрении. При расчете индивидуального риска отнесение к группе с высокой вероятностью присутствия заболевания в том числе может произойти из-за возрастного фактора, могли сказаться сывороточные маркеры, отражающие гормональный фон. Что касается расширения воротникового пространства, помимо синдрома Дауна, порядка 50-ти патологий сопровождаются этим признаком.
Практика такова: ложно-положительные и ложно-отрицательные результаты присущи любому скрининговому исследованию. Стопроцентная точность невозможна, это вспомогательный метод для выявления группы риска. Последующие исследования — консультация генетика, инвазивные методики и консилиум врачей разных специальностей — дают возможность подтвердить или опровергнуть диагноз.
У специалистов в этой области существует профессиональное определение «российские плоды с синдромом Дауна очень сложны для диагностики». В отличие от европейских плодов с синдромом Дауна они очень часто попадают в окно нормальных значений толщины воротникового пространства, длины носовой кости и пр. Их сложно выявить. Дело в том, что на территории нашей страны смешалось много наций. В наших жилах течет очень разная кровь, велико присутствие генов монголоидной расы. А при анализе ультразвуковой картины учитываются национальные особенности. И зачастую отклонение от нормативных значений можно принять за этнические черты.
Статистически в популяции на 100 000 плодов только 200 будут иметь синдром Дауна. При этом еще 200 будут иметь другие хромосомные дефекты и 99 600 будут иметь нормальный набор хромосом. Таким образом у порядка 5% эмбрионов воротниковое пространство, как ключевой показатель, будет выше нормативных значений.
Акушер-гинеколог, ведущий беременность, основываясь только на данных ультразвукового исследования и на уровне биохимических маркеров, не может судить, есть ли у плода синдром Дауна. После комбинированного скрининга пациентка направляется в медико-генетический центр. Для подтверждения или опровержения диагноза потребуется консультация врача-генетика и инвазивная пренатальная диагностика.
Врач-генетик анализирует уровень сывороточных маркеров, собирает анамнез, анализирует ультразвуковое исследование и, возможно, назначает повторный ультразвук у врача экспертного уровня. Если высокий риск присутствия хромосомной патологии подтверждается, следующий этап — это инвазивная пренатальная диагностика. В зависимости от срока беременности выделяют хорионбиопсию (на сроке от 11 до 15 недель) и амниоцентез.
Хорион — это будущая плацента, для анализа берут ее образец, в этом материале выявляют клетки плода и исследуют их ДНК. Амниоцентез выполняется после 15 недель — для анализа берется амниотическая жидкость (жидкость, в которой находится плод), в ней также выделяются клетки плода.
Инвазивное исследование назначается только при выявлении высокого риска по результатам комбинированного скрининга — 1:100 и выше (1:50, 1:20). Дело в том, что у каждой инвазивной методики есть процент потерь беременности. Он приблизительно равен 1%. То есть после проведения процедуры одна из ста пациенток может потерять беременность. Поэтому проведение инвазивного исследования должно быть оправдано высокими рисками появления ребенка с хромосомными аномалиями.
Инвазивные методы исследование дают порядка 90-99% точности в определении хромосомной патологии плода. Проводить или не проводить инвазивный тест, оставлять или прерывать беременность после подтверждения подозрений — окончательное решение остается за будущими родителями. Им предстоит оценить все риски, возможные последствия и принять итоговое решение. Долг врача — предоставить пациентке максимально полную информацию, дать предполагаемый прогноз. Но решение судьбы беременности и ответственность за будущее ребенка все-таки лежит на его родителях.
В 21 веке планирование и рождение детей происходит в принципиально изменившихся реалиях. Новые возможности медицины по диагностике, ухудшение экологической ситуации, повышение возраста первой беременности. Все эти факторы значительно меняют сам подход к рождению детей. Сегодня вынашивание ребенка требует от женщины достаточно высокой компетентности в медицинских, социальных и даже правовых вопросах. Все большее значение приобретает подготовка к зачатию. Поэтому мировая медицина однозначна в своих рекомендациях: планирование любой беременности стоит начинать с консультации репродуктолога. Обращаясь в Клинику МАМА, вы можете быть уверены, что получите полный цикл диагностических и лечебных услуг европейского уровня.