как узнать плоден или бесплоден мужчина
Анализы на проверку бесплодия: список для мужчин и для женщин
О бесплодии как о диагнозе можно говорить, если у пары, которая не предохраняется при регулярной половой жизни, в течение года не наступает естественная беременность. Причиной может быть женский, мужской или сочетанный фактор. Обследование врач назначает обоим партнерам. В клинике Dr. AkNer работают опытные специалисты, есть все необходимое оборудование для проведения исследований. Центр урологии, гинекологии и репродуктологии предлагает эффективные методы борьбы с мужским и женским бесплодием, подготовку к беременности и ее ведение.
Мужской фактор
Как проверить бесплодие у мужчин – частый вопрос, который задают пациенты. Патология может быть связана с неспособностью сперматозоида оплодотворить яйцеклетку, гормональным дисбалансом либо азооспермией. Осмотр у врача и проведение исследований помогут выяснить несколько важных факторов.
Достаточное ли количество сперматозоидов в эякуляте? Различают олигоспермию (снижение количества клеток) и аспермию (полное отсутствие гамет).
Есть ли изменения морфологии половых клеток.
Проверка на бесплодие у мужчин предполагает неинвазивный и очень результативный анализ семенной жидкости или спермограмму. Для исследования у пациента берут эякулят и изучают его под микроскопом. Мужчинам следует помнить, что качество потенции никоим образом не влияет на фертильность. Даже если с эректильной функцией все в порядке, нарушенный состав эякулята может быть причиной бесплодия.
Нарушение гормонального фона – еще один фактор мужского бесплодия. Оно может быть вызвано высоким содержанием пролактина, недостаточным количеством гонадотропного и фолликулостимулирующего гормонов, низким уровнем тестостерона. Чтобы идентифицировать патологию, врач направит на исследование крови.
Причиной нарушения может быть дисфункция репродуктивной системы. В этом случае визуально обследовать органы и ткани помогает ультразвук.
В анализы на проверку бесплодия для мужчин входит MAR-тест. Исследование показывает количественное отношение нормальных половых клеток к сперматозоидам с высоким уровнем антиспермальных антител. Если параметр повышен, это говорит об аутоиммунном характере проблемы и требует медикаментозного лечения. Для анализа берут эякулят, перед сдачей семени мужчине необходимо в течение 3 дней воздерживаться от половых контактов, приема алкоголя, никотина и медикаментов.
Женский фактор
Проверка на бесплодие у женщин сложнее. Причинами нарушения репродуктивной функции могут быть:
патологии женских половых органов (миомы, кисты);
хронические воспаления, приведшие к образованию спаек и непроходимости маточных труб;
нарушение овуляторного цикла;
прием фармакологических препаратов.
Для установки причины врач собирает анамнез и проводит визуальный осмотр пациентки на гинекологическом кресле. Дополнительные сведения получают с помощью интравагинального УЗИ.
Многих пациентов волнует, как проверить бесплодие у женщин. Для уточнения диагноза назначают ряд анализов:
анализ на инфекции, передающиеся половым путем;
анализ на половые гормоны;
Установить причину патологии помогает посткоитальное исследование. Для этого производится забор цервикальной слизи шейки матки, определяется количество мужских клеток и их активность после полового акта.
Поскольку женский организм участвует не только в зачатии новой жизни, но и в вынашивании ребенка, часть исследований направлена на проверку органов малого таза. УЗИ позволяет:
узнать состояние шейки матки и самой матки;
определить функциональность эндометрия и состоятельность фалопиевых труб;
диагностировать гидросальпинкс (наличие в трубах патологической жидкости, которая препятствует зачатию);
выявить кисты, полипы и другие образования.
Дополнительными методами исследования являются гистеросальпингография, соногистерография, лапароскопия, гистероскопия с биопсией эндометрия.
В каждом случае врач определяет индивидуально, какие анализы нужно сдать для проверки бесплодия. Комплексную диагностику и квалифицированную помощь в лечении вы можете получить в клинике Dr. AkNer. Наши специалисты заботятся о женском и мужском здоровье, восстанавливают репродуктивную функцию, ведут беременность и при необходимости подбирают контрацептивы. У нас вы можете быть уверены в комплексном подходе и положительном результате.
Как определить бесплодие у мужчин в домашних условиях
Мужское бесплодие – это патологическое нарушение в работе репродуктивной системы. Неспособность зачать ребенка половозрелым мужчиной никак не отражается на его сексуальной жизни и наличие эрекции.
Первым звоночком данной проблемы выступает отсутствие детей у пары, которая на протяжении длительного периода (до 1 года) ведет активную половую жизнь без средств контрацепции.
Если женщина имеет высокую способность к оплодотворению, подтвержденную результатами обследований, а беременность за это время не наступила, ставиться диагноз – мужское бесплодие.
Существует несколько методов определения мужской фертильности. Эту патологию можно распознать и в домашних условиях. Только сначала необходимо ознакомится с причинами такого состояния.
Причины бесплодия у мужчин
Развитию мужского бесплодия способствуют следующие факторы:
Есть еще и дополнительные причины мужского бесплодия, которые имеют косвенное отношения к развитию такой патологии. К ним относятся:
Бывает так, что у мужчины полностью отсутствуют показания к развитию бесплодия, но беременность у его партнерши так и не наступает. Тогда врачи могут поставить неутешительный диагноз – бесплодия неясного анамнеза. Бороться с этой проблемой сложно, но возможно.
Как определить в домашних условиях
Часто мужчины в силу разных причин не могут или не хотят пройти обследования в клинике, чтобы подтвердить диагноз бесплодия. Но даже в домашних условиях можно заподозрить проблему, если мужчина следит за своим здоровьем.
На развитие возможного бесплодия указывают такие признаки:
При обнаружении у себя одного из симптомов, необходимо сразу обратится за помощью к профильному специалисту – урологу или андрологу. Своевременное лечение в 90% случаев гарантирует положительный результат, а также предупреждает появление разных неприятных осложнений.
Виды мужского бесплодия
Мужское бесплодие делится на 2 вида:
Согласно физиологическим особенностям фертильность у мужчин может иметь разные формы. Рассмотрим их более детально.
Секреторное бесплодие. В медицине именно эта форма заболевания считается самой распространенной. Характеризуется она дисфункцией выработки спермы в репродуктивной системе мужчины. Вследствие патогенных процессов изменяется численность сперматозоидов, нарушается их подвижность и генофонд.
Главными причинами секреторного бесплодия являются варикоцеле и гидроцеле. В обоих случаях замедляется циркуляция крови в семенниках, что приводит к снижению активности сперматозоидов и даже их гибели.
Перенесенная в юношеском возрасте свинка, крипторхизм, неблагоприятная экологическая ситуация, банальные горячие ванны могут стать причиной секреторного бесплодия у мужчин.
Обтурационное бесплодие. Данная форма заболевания характеризуется невозможностью продвижения сперматозоидов по семявыносящим протокам. Это может быть как врожденная патология, так и приобретенная. Развитию обтурационного бесплодия способствуют всего два фактора – физический и химический.
Кисты, послеоперационные рубцы и опухоли – это физические факторы непроходимости сперматозоидов. Если такие проблемы возникают только с одной стороны канала, обтурационное бесплодие считается односторонним, а если оно поражает всю протоку – двухсторонним. В последнем случае выделение спермы при оргазме у мужчин практически отсутствует.
Экскреторно-токсическое бесплодие. При такой форме недуга выведение семенной жидкости из каналов считается невозможным. Предшественниками выступают опасные болезни: простатит и эпидидимит (воспаление придатков яичек). Слизистая семявыносящих протоков становится чувствительной, она склеивается и блокирует выброс сперматозоидов во время оргазма.
Аутоиммунное бесплодие. Самая загадочная форма заболевания, при которой мужской организм вырабатывает антитела к собственной семенной жидкости. Это может случиться вследствие тяжелых физических травм половых органов и серьезных генетических изменений цитологических структур организма.
Вторичное бесплодие. Мужчина уже имеет одного ребенка, а вот зачать второго никак не получается.
Распространенными являются такие формы мужской фертильности:
Диагностика мужского бесплодия
Определить бесплодие у мужчин можно несколькими способами. Сначала необходимо исключить любые патологические изменения у партнерши, которые могут стать причиной невозможности оплодотворения.
Если со второй половинкой все в порядке, алгоритм обследования мужчины выглядит так:
Лечение мужского бесплодия
Первое и самое главное правило в лечении мужского бесплодия – это коррекция заболевания-провокатора фертильности. После устранения причины недуга приступают к его терапии.
Избавиться от мужского бесплодия можно при помощи одного из 3 методов: консервативного, хирургического и альтернативного. Все зависит от степени тяжести заболевания и его формы.
Еще одним способом оплодотворения выступают современные репродуктивные технологии, а именно ЭКО.
Диагностированное мужское бесплодие – это не приговор. Тщательное обследование и адекватное лечение дадут первые результаты уже через месяц. Главное – не затягивать с визитом к врачу, и тогда у вас есть все шансы ощутить на себе радость отцовства.
Диагностика бесплодия у мужчин
Отсутствие у пары беременности в течение года при регулярной половой жизни без предохранения считается бесплодным браком. Это состояние у супружеской пары может быть обусловлено мужским, женским и сочетанными факторами. Примерно в 60-70% подобных случаев проблема заключается именно в мужском бесплодии (либо сочетанном – когда проблемы выявляются у обоих партнеров). В таких случаях требуется диагностика бесплодия у мужчин в клинике репродуктивной медицины.
Факторы, провоцирующие развитие бесплодия у мужчин
Чаще всего мужское бесплодие вызывает неспособность сперматозоидов оплодотворить яйцеклетку. Выявить патологию можно с помощью спермограммы. Этот анализ позволяет определить количественный состав эякулята, а также морфологию и степень подвижности сперматозоидов. Обычно в результате количественной и качественной оценки спермы удается выявить следующие патологии:
1. Изменение количественного состава сперматозоидов:
2. Изменение подвижности сперматозоидов:
3. Изменение качественного состава спермы:
Каждая из этих патологий может возникать одиночно или в сочетании с другими. Например, при олигоастенотератозооспермии эякулят содержит небольшое количество малоподвижных сперматозоидов с измененной головкой или хвостиком.
Еще одной причиной мужского бесплодия является нарушение гормонального фона. В этом случае заболевание называется эндокринным мужским бесплодием. Его вызывают следующие состояния:
Обнаружить любую из этих патологий можно только при исследовании крови на содержание гонадотропных гормонов ЛГ и ФСГ, а также тестостерона и пролактина.
В крайних случаях причиной мужского бесплодия является азооспермия – патология, при которой в семенной жидкости вовсе отсутствуют сперматозоиды. Ее вызывают:
Преимущества спермограммы
Какова бы ни была причина мужского бесплодия, оно всегда диагностируется с помощью спермограммы. Этот анализ отличается простотой, высокой скоростью и результативностью. Именно поэтому при обследовании бесплодной пары его назначают первым. Мужчине для исследования достаточно сдать эякулят. Женщинам же приходится проводить лапароскопию, гистероскопию и другие не менее болезненные и опасные для здоровья исследования.
По опыту врачей, мужчины так же часто страдают бесплодием, как и женщины. Однако по моральным или другим причинам женщины гораздо чаще обвиняют в нем себя, боясь намекнуть супругу на необходимость прохождения спермограммы. Мужчина должен помнить, что низкая фертильность не является показателем его слабости или низкой потенции. Нередко высокая фертильность семенной жидкости, наоборот, сопровождается слабой потенцией. Также часто в сперме мужчины с высокой потенцией вовсе отсутствуют сперматозоиды. Мужчин из этой категории сложнее всего заставить пройти спермограмму, особенно если они относительно мало состоят в браке. Женщина должна быть более настойчивой, потому что только так можно провести тщательное исследование, выявить причину супружеского бесплодия и составить план лечения.
Примерно 30 % супружеских пар не могут зачать ребенка одновременно из-за мужского и женского бесплодия. При тяжелых формах заболевания обследовать женщину не обязательно, потому что зачать ребенка паре удастся только путем экстракорпорального оплодотворения (ЭКО/ИКСИ).
Диагностика бесплодия у мужчин
Во время первичной консультации у врача-андролога мужчина подвергается тщательному осмотру. Кроме того, специалист составляет анамнез жизни с целью выявления хронических болезней. После этого он назначает следующие анализы:
Каждый из этих трех методов обязательно входит в диагностические мероприятия при подозрении на мужское бесплодие.
Инструментальные методы диагностики
Помимо лабораторного и ультразвукового исследования специалисты по андрологии проводят ряд других анализов:
Чтобы ознакомиться с полным списком исследований, проводящихся для экстракорпорального оплодотворения, перейдите в этот раздел.
Методы диагностики бесплодия у мужчин создаются и совершенствуются каждый день. Однако наиболее эффективным и точным из них до сих пор считается спермограмма. Только после прохождения этого исследования врач может выбрать направление, в котором будут проходить поиски причины бесплодия супружеской пары.
Скидка 50% на первичный прием репродуктолога
Заполнив анкету для будущих родителей, вы сэкономите время врача на первичном приеме, поэтому он будет для вас стоить 50% от обычной цены.
Что такое мужское бесплодие? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рыжкова Алексея Игоревича, андролога со стажем в 14 лет.
Определение болезни. Причины заболевания
Под бесплодием понимают отсутствие зачатия в паре, живущей регулярной половой жизнью без использования контрацепции на протяжении более одного года. [1] С бесплодием ежегодно сталкиваются примерно 15% пар, планирующих зачатие. [2]
Причиной бесплодия могут быть нарушения репродуктивной функции у одного из партнёров (мужчины или женщины) или у обоих партнёров. Последнее наблюдается наиболее часто, так как нарушенная фертильность (способность иметь детей) одного из партнёров может компенсироваться сохранной фертильностью другого. [1]
О мужском факторе, или мужском бесплодии (Male infertility), говорят при наличии у мужчины изменений параметров спермы или механизма её доставки, препятствующих зачатию. Такая ситуация наблюдается у половины мужчин, обследованных по поводу бесплодия в браке. Причины мужского бесплодия достаточно многообразны и включают в себя медицинские факторы:
Причиной мужского бесплодия могут стать факторы внешней среды, такие как:
Образ жизни, вредные привычки и условия профессиональной деятельности также влияют на мужскую фертильность:
У 30% мужчин с нарушением параметров спермы установить причину не удаётся, такую форму мужского бесплодия называют идиопатической (беспричинной).
Патогенез мужского бесплодия
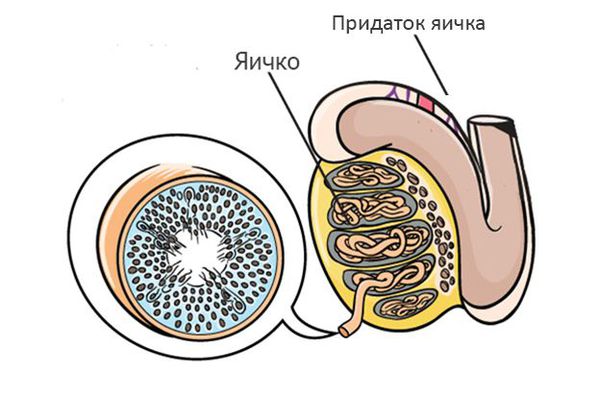
Процесс создания сперматозоидов (сперматогенез) происходит в яичке. 90-95% объёма яичек представлено специальными трубочками — семенными канальцами, в которых происходит процесс создания сперматозоидов — сперматогенез. Процесс создания одного сперматозоида занимает около 70 дней.
Процесс создания сперматозоидов стимулируется фолликулостимулирующим гормоном (ФСГ), который вырабатывается в участке головного мозга — гипофизе. При отсутствии ФСГ сперматогенез не протекает, и сперматозоиды не образуются.
Сперматогенез — процесс достаточно деликатный. Множество факторов могут нарушать его нормальное течение (повышение температуры мошонки, приём лекарственных препаратов, рентгеновское излучение) и привести к созданию сперматозоидов с неправильной структурой (морфологией), слабой подвижностью и дефектным генетическим материалом, не способных к оплодотворению.
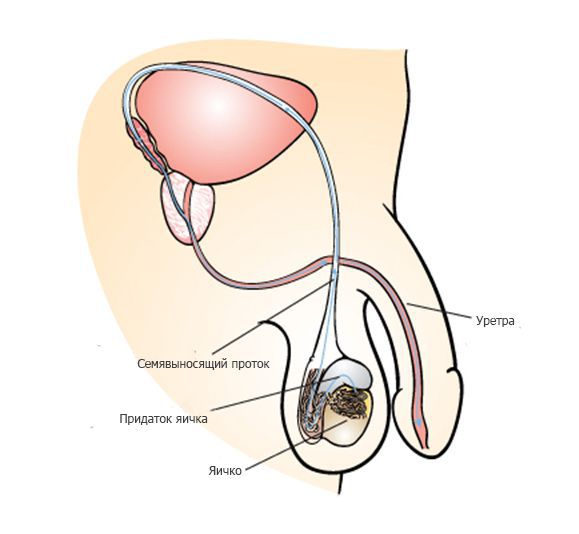
После выхода из яичка сперматозоиды попадают в длинную извилистую трубку, которая называется придаток яичка. В результате прохождения придатка яичка, которое занимает около недели, сперматозоиды улучшают свою подвижность, а также происходит изменение молекул на поверхности сперматозоида, необходимое для взаимодействия с яйцеклеткой.
На фоне воспалительных процессов в придатке яичка процесс созревания сперматозоидов может нарушаться, и они не смогут оплодотворить яйцеклетку. В отдельных случаях, в результате воспалительного процесса или после операций на придатке формируется препятствие прохождению сперматозоидов, в результате чего они не попадают в сперму.
После прохождения придатка яичка сперматозоиды могут храниться в теле мужчины на протяжении нескольких недель, сохраняя способность к оплодотворению. Но если сперма хранится слишком долго, сперматозоиды начинают деградировать и погибать.
Разрушающаяся сперма может повредить новые сперматозоиды, не давая им возможности покинуть придаток яичка. Мужчинам рекомендуется эякулировать каждые два или три дня, чтобы поддерживать качество спермы в оптимальном состоянии.
Во время эякуляции около 250 миллионов сперматозоидов начинают движение через семявыносящий проток и мочеиспускательный канал (уретру) наружу. Движение сперматозоидов обеспечивается сокращением мышц семявыносящего протока и уретры, которые сопровождаются приятными оргастическими ощущениями. Как правило, выброс спермы происходит в несколько порций. Большинство сперматозоидов содержатся в первой порции, во второй и третьей содержится преимущественно секрет дополнительных мужских половых желез — предстательной железы и семенных пузырьков.
Секрет добавочных половых желез (простаты и семенных пузырьков) необходим для обеспечения жизнедеятельности сперматозоидов после эякуляции. При воспалительном или ином патологическом процессе в простате или семенных пузырьках состав их секрета может изменяться, что нарушает функционирование сперматозоидов и снижает вероятность зачатия.
После попадания во влагалище сперматозоиды должны в течение нескольких минут его покинуть и переместиться в шейку матки. Дело в том, что среда влагалища является кислой, что необходимо для защиты женского организма от попадания бактерий и вирусов. Однако кислая среда быстро разрушает сперматозоиды, если сперматозоид находится в ней больше двух минут, он погибает. По статистике, лишь одному из 100 сперматозоидов удается покинуть влагалище и переместиться в шейку матки.
В связи с этим очень важно, чтобы сперматозоиды во время эякуляции попадали максимально близко к шейке матки, что невозможно при таких аномалиях, как гипоспадия (наружное отверстие уретры находится на нижней поверхности полового члена).
Шейка матки содержит специальную слизь, которая, с одной стороны, защищает сперматозоиды от агрессивной среды влагалища, с другой — может препятствовать их дальнейшему движению. Консистенция слизи зависит от гормонального статуса женщины, и большую часть времени она не проницаема даже для самых здоровых и подвижных сперматозоидов. За несколько дней до овуляции консистенция слизи меняется таким образом, что она становится способной пропустить сперматозоиды.
В отдельных случаях в слизи шейки матки могут содержаться антитела (белки, вырабатываемые иммунной системой для борьбы с чужеродными субстанциями, попавшими в организм) к сперматозоидам, которые не позволяют сперматозоидам пройти цервикальную слизь даже во время овуляции.
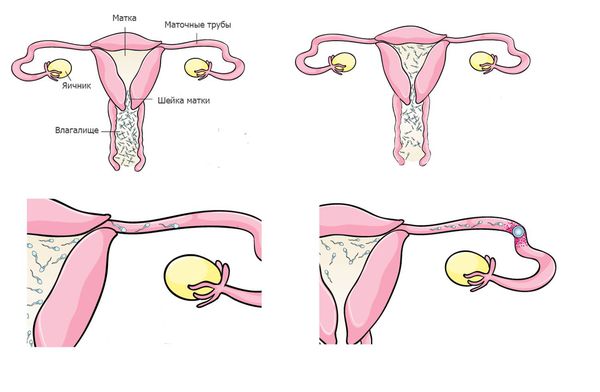
После прохождения шейки матки сперматозоид попадает в матку, и перед ним возникает дилемма — в какую маточную трубу двигаться дальше: правую или левую. Женщины имеют две маточные трубы (по одной с каждой стороны), но только в одну из них каждый месяц из яичника выходит яйцеклетка. В этой ситуации организм женщины приходит на помощь сперматозоиду. В период, близкий к овуляции, за счет гормональных воздействий мышцы матки на стороне овуляции начинают ритмично сокращаться, указывая сперматозоиду на правильное отверстие маточной трубы.
Следующий для сперматозоида этап — прохождение отверстия маточной трубы. Оно очень маленькое, диаметром лишь несколько головок сперматозоида, поэтому сперматозоиды, которые движутся хаотично, не смогут в него войти. Этот этап преодолевают только сперматозоиды с быстрым и прямолинейным движением.
Попав в маточную трубу, сперматозоиды оказываются в достаточно благоприятной среде, прикрепляются к стенкам трубы и ждут выхода яйцеклетки. В таком состоянии они могут находиться достаточно долго — около 48 часов.
Выход яйцелетки из яичника сопровождается повышением температуры в маточной трубе на 1-2 градуса, что служит сигналом для гиперактивации сперматозоидов. Они начинают интенсивные движения хвостом, открепляются от стенки и быстро движутся навстречу яйцеклетке. На этом этапе остаётся 6-8 сперматозоидов, и у них есть несколько часов, чтобы оплодотворить яйцеклетку, так как срок её жизни очень короток.
По сравнению со сперматозоидом, яйцеклетка — довольно большая клетка, самая крупная в человеческом теле. После выхода из яичника она окружена облаком клеток, называемых фолликулярными, через которые сперматозоиды должны проникнуть прежде, чем вступить в контакт с поверхностью яйцеклетки. Чтобы пройти через фолликулярные клетки, сперматозоиды должны использовать интенсивный стиль движения (гиперактивация), который они использовали, чтобы отделиться от стенок маточной трубы.
После прохождения фолликулярных клеток до яйцеклетки добирается 1–2 сперматозоида, которым необходимо попасть внутрь. Для этого у сперматозоида есть мешочек ферментов на самом верху головки, который лопается, как только сперматозоид вступает в контакт с внешней поверхностью яйцеклетки. Эти ферменты помогают растворить внешнюю мембрану яйцеклетки и в сочетании с мощными движениями хвоста помогают сперматозоиду проникнуть внутрь яйцеклетки. Как только сперматозоид попадает внутрь, мембрана яйцеклетки меняет свои химические свойства и становится полностью непроницаемой для остальных сперматозоидов. После слияния сперматозоида с яйцеклеткой образуется эмбрион, и начинается развитие беременности.
Если сперматозоид функционально незрелый и не содержит на своей поверхности необходимые сигнальные молекулы, он не сможет вступить в контакт с яйцеклеткой, и оплодотворение не произойдёт. Существует редкая аномалия — глобулозооспермия, когда сперматозоиды имеют не коническую, а круглую головку. Причиной этого является отсутствие мешочка с ферментами (акросомы), что также исключает проникновение сперматозоида внутрь яйцеклетки.
Классификация и стадии развития мужского бесплодия
Диагностика мужского бесплодия
Диагностика мужского бесплодия включает в себя следующие обязательные методы:
После сдачи образца сперма исследуется в лаборатории, оценивается общее количество сперматозоидов, количество сперматозоидов с неправильной формой (морфологией), а также скорость и характер движения сперматозоидов. Анализ спермы достаточно сложен, выполняется вручную и зависит от квалификации выполняющего его специалиста. Рекомендуется выполнять анализ спермы в специализированных лабораториях, расположенных при центрах лечения бесплодия.
Если анализ спермы не выявляет отклонений от нормы, то перед дальнейшим углубленным обследованием мужчины следует провести тщательное обследование женщины для исключения у неё факторов, препятствующих наступлению беременности.
При выявлении отклонений от нормы дальнейший план обследования составляется индивидуально в зависимости от результатов предыдущих исследований и может включать в себя следующие методы:
Лечение мужского бесплодия
Тактика лечения мужского бесплодия зависит от причины, его вызвавшей.
Хирургическое лечение
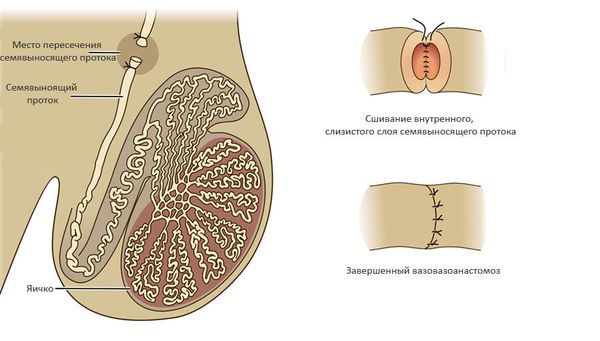
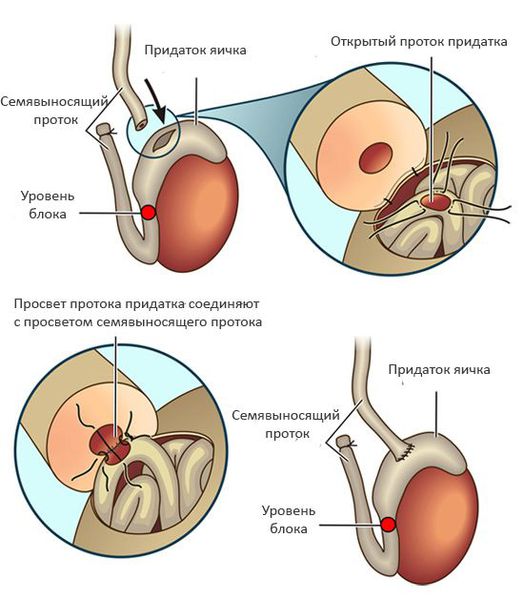
При обструкции на уровне придатка яичка используют вазоэпидидимоанастомоз (соединение семявыносящего протока с протоком придатка яичка). Эффективность данного подхода составляет 60-87% и во многом зависит от опыта хирурга и времени, прошедшего с момента формирования обструкции. [5]
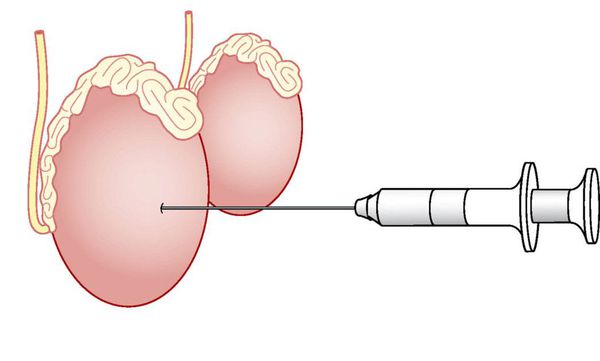
Тонкоигольная биопсия яичка (TESA)
Через кожу в ткань яичка проводят тонкую иглу и выполняют аспирацию (всасывание) тестикулярной ткани, из которой в последующем извлекают сперматозоиды. Преимущество данной методики — в малой травматичности для пациента. Недостаток — низкая вероятность обнаружения сперматозоидов при необструктивной азооспермии (20-30%), что делает данную методику оправданной только при доказанной обструктивной азооспермии, когда вероятность наличия сперматозоидов приближается к 100%. [6]
Открытая биопсия яичка (TESE)
Производится небольшой разрез кожи мошонки — 1,5-2 см, выделяется яичко, рассекается его оболочка на небольшом протяжении. Из полученного отверстия забирается небольшой фрагмент ткани, разрезы зашивают, а полученный материал исследуют на наличие сперматозоидов. Средняя вероятность обнаружения сперматозоидов при необструктивной азооспермии для TESE составляет 40-50%. [6]
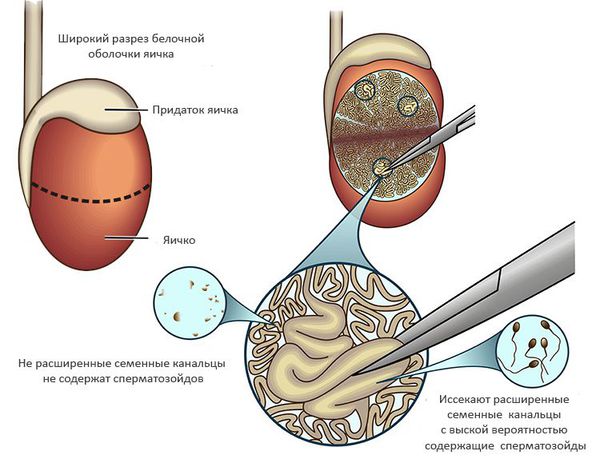
Микрохирургическая биопсия яичек (microTESE)
Методика отличается от TESE использованием операционного микроскопа с 15-20-кратным увеличением, что требует большего разреза на яичке, но позволят детально исследовать его ткань для обнаружения и извлечения расширенных семенных канальцев, которые наиболее вероятно содержат сперматозоиды. Представленный подход значительно повышает шансы на обнаружение сперматозоидов по сравнению с методиками случайной биопсии (TESA, TESE). Средняя вероятность получения сперматозоидов при необcтруктивной азооспермии для microTESE составляет 60-70%. [4]
Лекарственная терапия имеет несколько направлений:
Коррекция образа жизни — основной подход в коррекции идиопатического мужского бесплодия и важное дополнение в лечении установленной причины нарушения фертильности. Пациент получает индивидуальные рекомендации, исходя из особенностей его жизни:
Вспомогательные репродуктивные технологии (ВРТ)
Применение данных методик показано, если наступление беременности без применения ВРТ невозможно (азооспермия, нарушения эякуляции), или бесплодие не поддаётся лечению на протяжении 12 месяцев с момента установления диагноза. Вспомогательные репродуктивные методы включают в себя следующие методики:
Прогноз. Профилактика
Прогноз в отношении мужского бесплодия преимущественно благоприятный. Использование современных методов лечения, в том числе вспомогательных репродуктивных технологий, в большинстве случаев позволяет преодолеть мужской фактор и добиться наступления беременности. Неблагоприятный прогноз для мужчины в отношении возможности иметь детей, как правило, связан с полным отсутствием сперматозоидов не только в эякуляте, но и в яичке (по результатам биопсии или при наличии генетических факторов, исключающих сохранность сперматогенеза).
Далеко не все формы мужского бесплодия можно предотвратить посредством профилактики. Но соблюдение этих простых рекомендаций позволяет значительно снизить вероятность возникновения данного состояния: