как узнать вдохнул ли ребенок инородное тело
Ребенок проглотил посторонний предмет: в чем опасность и что делать?
Анастасия Харитонова, Московский врач, заведующая отделением эндоскопии НИИ неотложной детской хирургии и травматологии.
Это касается детей АБСОЛЮТНО ЛЮБОГО ВОЗРАСТА
Мы привыкли считать, что глотание монет и пуговиц – возрастная особенность малышей, которые ползают по полу и собирают забытые мелкие вещички. На самом деле, мой пятнадцатилетний практический опыт говорит о том, что проглотить посторонний предмет могут дети любого возраста: детсадовца, младшие школьники, даже подростки, имеющие привычку грызть ручку или брать в рот резинку для волос, чтобы освободить руки. Дальше вопрос техники: внезапный смех, испуг, кто-нибудь толкнул, задел – и вот мелкий предмет уже проглочен.
Вопрос №1: проглотил или вдохнул?
Изо рта ребенка мелкий посторонний предмет может попасть либо в пищевод, либо в дыхательные пути. И то, и другое достаточно опасно, но в случае с вдыханием нужно действовать как можно быстрее, так как возникает риск асфиксии (удушения).
Инородный предмет в дыхательных путях
Сценарий первый, самый тревожный: ребенок задыхается
Если ребенок вдруг начал сипло кашлять, возможно с хрипами, у него постепенно ослабевает дыхание, синеет кожа на лице – нужно срочно звонить в «Скорую» и оказать ребенку первую помощь. Если вы не уверены, что точно знаете, как действовать, лучше попросить о помощи диспетчера «Скорой помощи»: вам дадут подробные инструкции о том, как помочь проглоченному предмету выскочить из дыхательных путей или хотя бы сдвинуться так, чтобы ребенок мог дышать.
Сценарий второй: ребенок вдохнул предмет, но не задыхается
Если ребенок, вдохнув инородный предмет, сам прокашлялся и чувствует себя хорошо, это не значит, что опасность миновала: инородное тело осталось в дыхательных путях, оно может сдвинуться и перекрыть воздух, поцарапать мягкие ткани, вызвать воспалительный процесс. Поэтому лучшее, что вы можете сделать – либо по «Скорой», либо самостоятельно приехать в больницу и обратиться за помощью к врачу.
В Москве круглосуточно оказывают помощь детям, проглотившим посторонние предметы, две медицинские организации:
Сценарий третий: все непонятно
То ли вдохнул, то ли поглотил, то ли за шкаф закатилось… Ребенок ни в чем не уверен, вы тем более. Тогда самое простое и мудрое решение – прийти в ближайший травмпункт и сделать рентген грудной клетки. Он практически всегда показывает наличие инородного тела в дыхательных путях, и тогда, скорее всего, вас направят к врачу-эндоскописту, который сможет сделать бронхоскопию и вытащить застрявший предмет.
Сценарий четвертый, загадочный: вам ничего не сказали
Нередки ситуации, когда ребенок просто не придал значения тому, что что-то попало ему в горло и потом перестало мешаться. Бывает, что дети из страха умалчивают о том, что они что-то вдохнули: авось пронесет, никто ругать не станет. В этом случае посторонний предмет никуда не исчезает и может время от времени «награждать» ребенка неприятными последствиями, такими как:
Затрудненное дыхание, внезапные приступы кашля;
Частые бронхиты, хронический воспалительный процесс в дыхательных путях.
Инородный предмет в желудочно-кишечном тракте
Здесь самое главное – что именно было проглочено. Любые предметы глотать нехорошо, но есть такие, которые могут нанести тяжелый вред здоровью ребенка буквально в течение нескольких часов.
Топ-5 самых опасных проглоченных предметов:
Батарейка. Любого размера и наполнения, заряженная или разряженная, батарейка может застрять в пищеводе, вызвать электротравму или ожог слизистой оболочки из-за утечки электролита, фактически это грозит перфорацией и в конечном счете может повлечь даже летальный исход. Вывод: если есть подозрение, что ребенок проглотил именно батарейку, нужно срочно ехать к врачу.
Магниты. Особенно опасно, если несколько небольших магнитов было проглочено с некоторой разницей во времени – тогда высока вероятность, что, оказавшись в желудочно-кишечном тракте, они притянутся друг к другу, повредят ткани и создадут непроходимость.
Силикагелевые шарики. Эти материалы имеют свойство разбухать и вызывать непроходимость. Особенно опасны так называемые гидрошарики, в которые ставят букеты с цветами.
Колющие и режущие предметы. Гвозди, заколки, булавки, иглы, скрепки и все, что может повредить мягкие ткани. Опасны предметы любого размера и диаметра: большие могут сильнее поранить, зато маленькие значительно сложнее обнаружить.
Есть и такие предметы, которые сравнительно легко покидают кишечник ребенка: мелкие монеты, пуговицы обтекаемой формы, кусочки лего, колпачки от ручек, бусины, бисер. Стоит подождать пару дней, и предметы, скорее всего, выйдут сами собой, не причинив ребенку существенного вреда.
Как избежать? Советы родителям
Если ребенок маленький:
Не давайте малышу игрушки, содержащие мелкие детали;
Следите за тем, чтобы все игрушки ребенка были целостны: если мягкая игрушка порвана, из нее может выпасть наполнитель; если в пластиковых деталях есть трещина, можно отломать и проглотить ее кусочек, и т.д.
Уберите или в крайнем случае замотайте скотчем все предметы, работающие на батарейках: пульты, часы, электронные игрушки. Так батарейка не окажется у ребенка в руках.
С ранних лет старайтесь объяснить, почему опасно брать в рот и глотать мелкие предметы, не предназначенные в пищу.
Если ребенок старше трех лет:
Следите, чтобы у ребенка не появлялось привычки вертеть в руках и брать в рот мелкие предметы, особенно иголки при шитье и заколки при причесывании;
Объясните, почему не стоит резко пугать своих сверстников, набрасываться из-за спины (у них во рту может быть посторонний предмет, да и кусок бутерброда в такой ситуации может быть очень опасен).
Не запугивайте детей, не грозите наказанием: пусть ваш ребенок будет готов в случае инцидента прийти к вам и рассказать, что именно он проглотил. Так вы будете предупреждены, а значит, сможете своевременно принять меры.
Как узнать вдохнул ли ребенок инородное тело
а) Причины. Дети очень любят помещать самые разные предметы себе в рот. Из-за этого у них повышен риск попадания инородных тел как в пищевод, так и в дыхательные пути. Особенно часто вдыхают инородные тела и небольшие фрагменты пищи дети в возрасте до трех лет. Ежегодно около 150 детей умирает от заглатывания или аспирации инородных тел. Чаще всего инородные тела пищеварительного и дыхательного тракта встречаются у детей в возрасте до трех лет, после этого возраста они встречаются гораздо реже. Особенно опасен период жизни, когда ребенок становиться физически активным, начинает бегать.
Обычно в это же время ребенок начинает пробовать взрослую пищу и получает доступ к игрушкам с мелкими деталями. Все эти факторы, вкупе с привычкой детей проверять предметы на вкус и «тянуть все в рот» и объясняют ту высокую частоту, с которой инородные тела дыхательного и пищеварительного трактов встречаются в данном возрасте. Инородные тела дыхательных путей чаще всего представлены мелкой, твердой пищей, например, зернами попкорна, орехами и семенами. Особую опасность такие продукты представляют для маленьких детей в возрасте от двух до трех лет, у которых еще не прорезались все 20 молочных зубов. Им требуется больше времени для пережевывания пищи, также они не могут эффективно удерживать ее в полости рта, что повышает риск аспирации.
Наиболее часто встречающимися инородными телами пищевода у детей в возрасте до четырех лет являются монеты, чаще всего мелкие. Дети старшего возраста могут проглатывать как монеты большего размера, так и другие предметы.
б) Течение инородного тела дыхательных путей и пищевода. Инородные тела пищеварительного и дыхательного трактов в большинстве случаев сразу начинают беспокоить пациентов, заставляя их обращаться за медицинской помощью. Если инородное тело не диагностировать вовремя, оно может привести к развитию серьезных осложнений и даже смерти.
Инородные тела трахеобронхиального дерева чаще всего проявляются периодическим кашлем. Клиническая картина может зависеть от локализации инородного тела. Вклиненные инородные тела, расположенные в дистальных отделах дыхательного тракта, приводят к формированию реактивной грануляционной ткани (особенно характерно это для аспирированных пищевых продуктов), повышению секреции слизи и, в конечном итоге, развитию пневмонии. При наличии пневмонии, не поддающейся консервативному лечению, всегда стоит думать о недиагностированном инородном теле. Если инородное тело находится в дыхательном тракте очень долго, оно может проникать через бронх в средостение или приводить к развитию бронхэктазов.
Недиагностированные инородные тела пищевода могут вызывать его перфорацию. После изъязвления слизистого слоя поражается мышечной слой, с последующим формированием перфорации. Перфорация пищевода ведет к развитию медиастинита, грозного осложнения, часто заканчивающегося летальным исходом. Формирующийся отек трахеопищеводной области может приводить к сдавлению дыхательных путей с появлением у ребенка свистящего дыхания.
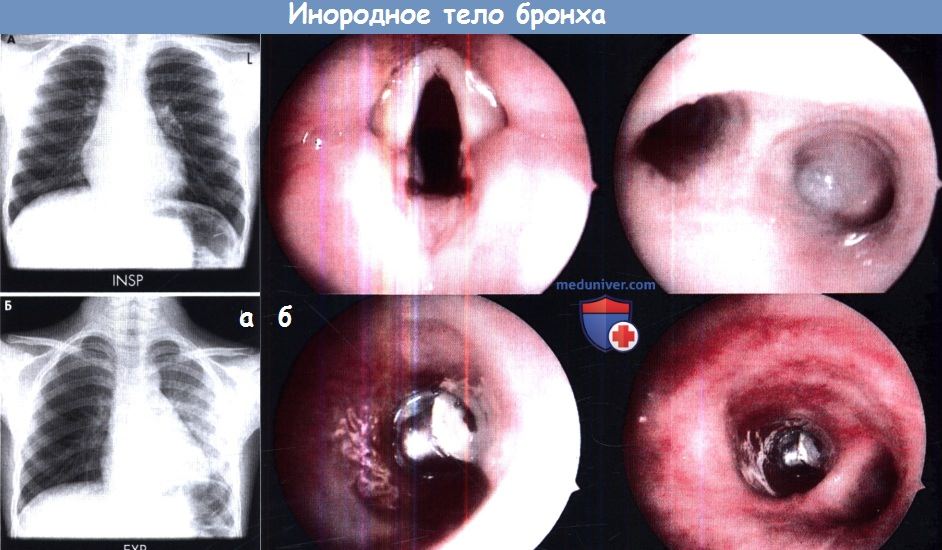
(а) Верху: рентгенограмма органов грудной клетки на вдохе. Внизу: рентгенограмма грудной клетки на выдохе.
В правой половине грудной клетки определяется наличие воздуха, вызванное нахождением в правом бронхе инородного тела.
(б) Удаление инородного тела из правого главного бронха, эндоскопия.
в) Симптомы и клиника инородного тела дыхательных путей и пищевода. В большинстве случаев родители описывают приступ кашля или удушья, развившийся у ребенка после приема пищи или помещения в рот постороннего предмета. Ко всем подобным сообщениям стоит относиться крайне внимательно, чтобы не пропустить проглоченное или аспирированное инородное тело.
В зависимости от конкретной локализации, наличие инородного тела в дыхательных путях может проявляться изменениями голоса, кашлем, стридором, цианозом, свистящим дыханием. У детей с инородным телом бронха часто встречается характерный симптом — одностороннее свистящее дыхание. Необходимо контролировать сатурацию кислорода крови, при наличии гипоксемии ее следует немедленно корректировать.
Дети с инородными телами пищевода часто поначалу не предъявляют каких-либо жалоб. Лишь постепенно развиваются дисфагия и/или одинофагия, повышенное слюноотделение, отказ от приема жидкостей. Дети старшего возраста могут жаловаться на боль за грудиной. У детей с длительно находящимся инородным телом пищевода дыхание может приобрести «свистящий» оттенок, т.к. дыхательные пути сдавливаются окружающими отечными тканями. При проглатывании дисковой батарейки симптомы нарастают стремительно. Истечение щелочи из батарейки приводит к появлению сильнейшей боли за грудиной в течение нескольких часов после попадания инородного тела в пищевод.
г) Диагностика инородного тела. Обследование ребенка при подозрении на наличие инородного тела в дыхательном или пищеварительном тракте должно начинаться с определения тяжести состояния. Инородные тела дыхательных путей могут вести к развитию дыхательной недостаточности и гипоксемии, помощь в таких случаях должна оказываться незамедлительно. У родителей необходимо выяснить подробности инцидента, время, в которое он произошел, наличие проблем с дыханием или приемом пищи до и после аспирации инородного тела.
Рентгенография органов грудной клетки является наиболее информативным исследованием при инородных телах как в пищеводе, так и в дыхательном тракте. Большинство инородных тел, встречающихся в данном возрасте, являются рентгеноконтрастными, поэтому их очень просто диагностировать по простой рентгенограмме грудной клетки в прямой проекции. Рентгенография органов грудной клетки в боковой проекции позволяет уточнить локализацию инородного тела, при наличии объекта округлой формы — отличить дисковую батарейку от монеты.
Рентгеноконтрастные инородные тела дыхательных путей также можно легко определить на боковых и прямых рентгенограммах грудной клетки. При наличии неконтрастного инородного тела полезно выполнение рентгенографии на вдохе и на выдохе (на пораженной стороне отмечается захватывание воздуха). Если ребенок слишком мал, чтобы понять просьбы «вдохнуть/выдохнуть», можно выполнить рентгенографию грудной клетки в билатеральной проекции в положении лежа на спине, обращая внимание на смещение средостения и захват воздуха. Также на стороне инородного тела отмечаются повышение воздушности легочной ткани и ателектаз.
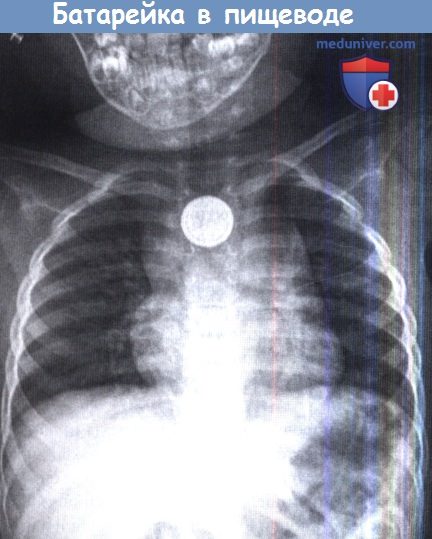
на которой определяется рентгеноконтрастное инородное тело на уровне верхней апертуры грудной клетки.
Вид инородного тела характерен для дисковой батарейки.
д) Лечение инородного тела дыхательных путей и пищевода. Если наличие инородного тела не вызывает сомнений (например, рентгеноконтрастное тело), проводиться его удаление при помощи жесткого эндоскопа под общей анестезией. Даже если на рентгенограммах инородное тело обнаружить не удается, но у пациента сохраняются жалобы, необходимо выполнение эндоскопического исследования под наркозом. При подозрении на инородное тело дыхательных путей у пациента с выраженной симптоматикой исследование проводится незамедлительно.
Инородные тела пищевода обычно удаляются жестким эзофагоскопом в условиях общей анестезии с защитой дыхательных путей. У детей удалять инородные тела пищевода с помощью катетера Фогарти или гибкого эзофагоскопа не рекомендуется из-за наличия риска их попадания в дыхательные пути. При наличии инородного тела с гладкими краями, например, монеты, в течение некоторого времени можно проводить динамическое наблюдение, ожидая спонтанного опущения монеты в пищевод (в это время ребенку не позволяется есть или пить), при неэффективности проводится жесткая эзофагоскопия. Объекты округлой формы, если они уже достигли пищевода, обычно без проблем проходят последующие отделы пищеварительного тракта.
Если по данным анамнеза или рентгенограммы подозревается заглатывание дисковой батарейки, удаление должно проводиться незамедлительно, т.к. истечение из нее щелочи происходит в течение нескольких часов после проглатывания.
Удаление инородного тела из пищевода проводиться под общей анестезией с интубацией трахеи. Обязательно используются миорелаксанты, которые снижают риск перфорации пищевода при продвижении эзофагоскопа. После установки интубационной трубки пациенту придается нужное положение, а эзофагоскоп осторожно вводится в гортаноглотку и далее проводится за перстнеглоточную мышцу в пищевод. Эндоскоп подводится к инородному телу, после чего оно захватывается щипцами соответствующего размера и затем выводится одновременно с эзофагоскопом, располагаясь слегка за ним. Далее необходимо повторно осмотреть пищевод, отмечая наличие повреждений слизистой оболочки.
При длительном нахождении инородные тела могут приводить к изъявлению слизистой и даже частичному повреждению мышечного слоя. Следует быть крайне аккуратным, чтобы не превратить эрозию в полноценную перфорацию.
Инородные тела бронхов также удаляются жестким эндоскопом в условиях общей анестезии. Желательно наличие детского анестезиолога. Для достижения успешного результата необходимы тщательная предоперационная подготовка и взаимодействие с анестезиологом. После доставки пациента в операционную, ребенок вводиться в наркоз либо ингаляционными, либо внутривенными препаратами. После достижения нужной глубины наркоза, гортань орошается местным анестетиком. После этого тщательно осматриваются вся слизистая поверхность гортани и трахея. Чаще всего пациент ведется на спонтанном дыхании.
При осмотре дыхательных путей жестким бронхоскопом дыхание обеспечивается через вентиляционный порт (возможно ведение как на спонтанном дыхании, так и на дыхании с поддержкой). Первым осматривается здоровый бронх, вторым — бронх с инородным телом. Осматривая здоровый бронх, следует убедиться в том, что он свободно проходим и, если возникнет потребность, дыхание можно будет обеспечивать через одно легкое. Затем выбираются подходящие щипцы (совмещенные с оптикой), подходящие для удаления конкретного инородного тела. Инородное тело захватывается и аккуратно выводится, следуя за бронхоскопом. Затем следует вновь осмотреть бронх, чтобы убедиться в полном удалении инородного тела и отсутствии серьезных повреждений.
Если инородное тело имело органическую природу или находилось в дыхательных путях длительное время, часто присутствует грануляционная ткань. Возможно наличие постобструктивной пневмонии, гноя. В редких случаях встречаются повреждения бронхов (бронхоплевральная фистула, пневмоторакс, пневмомедиастинум). Послеоперационное наблюдение проводится в зависимости от клинической картины и находок при бронхоскопии.
е) Прогноз. Большинство детей полностью выздоравливает. При ранней диагностике и аккуратном удалении инородного тела осложнения не развиваются. Если инородное тело присутствовало в дыхательном или пищеварительном тракте достаточно долго, может потребоваться госпитализация для лечения развившихся осложнений.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ребенок вдохнул инородное тело
Поделиться:
Инородные тела в дыхательных путях у детей — проблема распространенная и довольно опасная. Чаще всего в такой ситуации оказываются дети от 5–6 месяцев до 5 лет. Именно в этом возрасте ребенок познает мир через «потрогать», «попробовать на вкус», поэтому он тянет в рот все, что попадается под руку. Это и игрушки, и пуговицы, и мелкие детали конструктора, список можно продолжать до бесконечности.
Отвлекаясь во время смеха или разговора, ребенок случайно может проглотить или вдохнуть посторонний предмет. При более благоприятном раскладе инородное тело пройдет в ЖКТ и через несколько дней удалится естественным путем, более опасный вариант — попадание в дыхательную систему. Именно о нем и пойдет речь.
Если никто из родителей не видел момент проглатывания предмета, а ребенок сам не может рассказать о том, что его беспокоит, патологию можно спутать с инфекционным заболеванием или аллергией. Есть ряд моментов, которые помогут заподозрить наличие инородного тела в дыхательных путях. Характер и степень выраженности симптомов зависят от того, на каком уровне дыхательных путей находится инородное тело, а также от степени закрытия дыхательных путей посторонним предметом и тем, насколько этот предмет плотно сидит.
Гортань
Самыми опасными являются инородные тела гортани. Это связано с тем, что даже при небольшом размере предмета возникает рефлекторный спазм мышц гортани. При полном закрытии голосовой щели инородным телом и выраженном спазме мышц возможна полная остановка дыхания и потеря сознания. В этом случае необходимо срочно извлечь предмет, иначе возможен исход вплоть до летального. При неполном закрытии голосовой щели у ребенка появляется одышка с преимущественным затруднением вдоха, дыхание при этом может быть как бесшумным, так и, наоборот, шумным, свистящим.
Часто в таких случаях наблюдается приступообразный кашель. Если инородное тело в гортани меняет свое положение, периоды удушья могут чередоваться с облегчением состояния. Основным признаком, который позволяет отличить инородное тело гортани от другой патологии, является внезапное начало приступа. Перед появлением данных симптомов ребенок полностью здоров.
Трахея
При небольших размерах инородного тела оно может проникнуть в трахею. Если предмет неподвижен и перекрывает трахею почти полностью — это сопровождается затруднением вдоха, частым дыханием, ребенок беспокоен, кончик носа, уши, пальцы рук и ног могут иметь синюшный оттенок. Частичное перекрытие может проявлять себя периодически возникающим приступообразным кашлем, который будет усиливаться при волнении, физической нагрузке.
Читайте также:
Инородное тело в дыхательных путях
Бронхи
Возможно также продвижение инородного тела в бронхи. Из-за анатомических особенностей инородные тела чаще попадают в правый бронх. Посторонний предмет провоцирует спазм гладкой мускулатуры бронхов, что проявляется приступообразным кашлем с небольшим количеством трудноотделяемой мокроты, одышкой.
Через некоторое время инородное тело бронха провоцирует присоединение инфекции — возникает бронхит или пневмония. Если ребенку поставили диагноз «воспалительное заболевание легких», он болеет долго и его состояние не улучшается — возможно, в его бронхи попало инородное тело.
Что делать, если ребенок задыхается
Если ребенок перестал дышать из-за инородного тела, ему срочно нужна помощь — это жизненно важно. Есть несколько вариантов извлечения предмета.
1) Маленького ребенка — взять за ноги и перевернуть вниз головой лицом к себе. Удерживая его одной рукой, второй несколько раз похлопать по спине.
2) Положить ребенка животом на свое колено или предплечье, его голову опустить вниз и несколько раз похлопать по спине. Если результата нет, то необходимо, не меняя положения ребенка, надавить на корень языка или пощекотать заднюю стенку глотки, чтобы вызвать кашлевой и рвотный рефлексы.
3) Если ребенку больше одного года, то его можно уложить животом на жесткую поверхность и несколько раз похлопать его по спине между лопатками.
4) У детей старшего возраста возможно проведение приема Геймлиха. Нужно встать позади ребенка, обхватить его, поместить свои руки ниже его грудной клетки и выше талии и произвести несколько толчкообразных движений по направлению косо вверх.
Если симптомы выражены незначительно, но есть подозрение на наличие инородного тела, необходимо срочно обратиться к врачу. После соответствующего обследования и подтверждения диагноза будет проведена трахеобронхоскопия, в ходе которой инородное тело извлекут. Впрочем, к врачу лучше обратиться в любой ситуации — кто знает, может быть, предметов было несколько.
Как узнать вдохнул ли ребенок инородное тело
В детском возрасте нередко встречается попадание инородных тел в трахею и бронхи (по данным А. И. Фельдмана, в 36% подобных случаев, из них в 32% случаев в возрасте от 2 до 4 лет). По его же данным, инородные тела у детей чаще попадают в правый бронх (70,2% случаев), более широкий и более прямой, являющийся как бы продолжением трахеи.
Аспирации инородных тел в дыхательные пути содействует порочная привычка детей держать во рту мелкие предметы. У мальчиков чаще находят винтики, гвозди, детали игрушек, радиоприемников и т. п., у девочек — иглы, бусы, булавки и др. Попаданию такого предмета в дыхательные пути способствует понижение рефлекторной возбудимости слизистой дыхательных путей во время сна или наркоза.
Симптомы аспирации инородного тела с самого начала бурные: появляется приступ рефлекторного кашля, который в зависимости от характера и размера инородного тела сопровождается затруднениями дыхания разной степени вплоть до асфиксии, нарушениями фонации рвотой.
Если инородное тело из воздухоносных путей сразу не удалено, то дальнейшие симптомы определяются размерами, формой и материалом: его, а также временем пребывания в легком. Обычно приступы кашля повторяются, особенно ночью. С кашлем выделяется мокрота, нередко с примесью крови, если края инородного тела острые.
Инородное тело иногда пропускает воздух только при вдохе, т. е. играет роль клапана. В таких случаях отмечается характерный шум «хлопанья», устанавливаемый аускультацией, а также определявмый пальпацией. Этот шум объясняется подвижностью инородного тела: при выдохе струя воздуха подбрасывает его кверху и он ударяется о спазматически закрывающиеся истинные голосовые связки. Аускультация «хлопанья» производится на трахее. При пальпации ее пальцы левой кисти накладываются на область яремной ямки (А. И. Фельдмамн).
Инородное тело суживает просвет бронха. Вследствие затруднения выдоха возникает эмфизема соответствующего участка легкого. При значительном сужении просвета бронха воздух не проходит даже при вдохе, развивается коллапс данного участка легкого. Если просвет бронха закрыт не полностью, то ниже места его сужения со временем может образоваться бронхоэктазия. Инородное тело всегда вносит инфекцию и вызывает местную ответную реакцию. Слизистая оболочка бронха набухает, становится гиперемированной, изъязвляется, развивается неразре-шающийся бронхит или бронхопневмония, наконец, абсцесс легкого.
Все эти симптомы объединены в синдром Голцкнехта. При постановке диагноза следует учитывать анамнез, клинические симптомы, данные бронхоскопии и бронхографии.
Из анамнестических данных наряду с указаниями самого ребенка и очевидцев для инородного тела бронхов и легких характерно внезапное появление приступа кашля с афонией и нарушениями дыхания вплоть до асфиксии. Подобная картина может иногда наблюдаться при дифтерии, но тогда в анамнезе уже до начала кашля были заболевание горла, повышение температуры, картина нарастающего заболеванпя. При ложном крупе приступу предшествует катаральное заболевание верхних дыхательных путей. При папилломе гортани афония нарастает медленно.
На стороне инородного тела, если оно достаточно большое, экскурсии трудной клетки отстают, в акте дыхания участвуют вспомогательные дыхательные мышцы, крылья носа, яремные ямки и межреберья принимают явное участие (западают и вздуваются).
С кашлем вскоре начинает выделяться мокрота; примесь крови к ней появляется при травмирующих (острых) инородных телах. У части больных (по А. И. Фельдману, у 15%) с находящимися в бронхах инородными телами отмечается боль на соответствующей стороне грудной клетки. Обнаружить инородное тело в бронхе удается при бронхоскопии. Одновременно производится и удаление его.
Большинство инородных тел, особенно металлических, дает тень на рентгеновском экране или на рентгенограмме. Их обнаруживают многопроекционной рентгеноскопией или рентгенографией во взаимно перпендикулярных проекциях, особенно томографией. Естественная, или так называемая воздушная, бронхография вполне убедительна, если плоскость томографии проходит через плоскость соответствующего бронха.
Наиболее доказательно контрастное рентгенологическое исследование бронхов — бронхография. Рентгенологические симптомы инородных тел в бронхах и в легких бывают прямыми (морфологическими) и косвенными (функциональными) (С. А. Рейнберг). Прямые симптомы — это признаки сужения крупного бронха инородным телом. Среди косвенных симптомов характерны нарушения бронхиальной проходимости: сквозная частичная, клапанная (вентильная) и полная закупорка.


 Читайте также:
Читайте также: 