кавитация в легких что это
Кавитация в легких что это
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Впервые выявленные очаговые образования легких малого размера (до 2 см в диаметре). Динамическое наблюдение или операция?
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2016;(10): 57-60
Павлов Ю. В., Рыбин В. К. Впервые выявленные очаговые образования легких малого размера (до 2 см в диаметре). Динамическое наблюдение или операция?. Хирургия. Журнал им. Н.И. Пирогова. 2016;(10):57-60.
Pavlov Iu V, Rybin V K. First time revealed small formations of lungs (under 2 cm in diameter). Dynamic follow-up or surgery?. Khirurgiya. 2016;(10):57-60.
https://doi.org/10.17116/hirurgia20161057-60
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Факультетская хирургическая клиника им. Н.Н. Бурденко Московской медицинской академии им. И.М. Сеченова
Одиночный очаг в легких (ООЛ) определяют как локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см [15]. Это международное определение отличается от традиционного отечественного представления о легочных очагах, источником которого является фтизиатрическая практика (в классификации туберкулеза легких размер очагов не превышает 1 см, а уплотнения большего размера определяются как инфильтраты, туберкуломы и другие виды изменений) [14, 15].
Патологические образования легких малого размера (до 2 см) в большинстве случаев выявляются при проведении компьютерной томографии грудной клетки, выполняемой по различным причинам [10, 11, 14, 16-18].
Между тем по результатам одного КТ-исследования часто трудно провести дифференциальную диагностику, требуются повторные исследования в динамике. При воспалительном процессе очаги исчезают через 1-2 мес. В случае атипичной железистой гиперплазии очаги не изменяются в течение нескольких лет. При аденокарциноме можно заметить увеличение размера и/или усиление плотности, а также сосудистую конвергенцию [11, 12].
Обнаруженные при таком обследовании очаговые образования в легочной ткани нередко остаются без внимания специалистов, что порой влечет за собой неутешительные результаты лечения этой категории больных.
По мнению С.В. Миллер и соавт. [8], диагностическая торакотомия является завершающим методом комплексного обследования больных с округлыми образованиями легких небольшого размера и обеспечивает действительно раннюю диагностику и своевременное хирургическое лечение. Следовательно, радикальное хирургическое вмешательство, предпринятое при округлом образовании в легком, генез которого неясен, является методом, позволяющим провести морфологическую верификацию ранней стадии злокачественной опухоли и выполнить органосохраняющую операцию.
Другие авторы считают, что в настоящее время не существует единого подхода к определению характера очаговых образований легких. Очевидно, что при высоком риске злокачественной опухоли оптимальный подход заключается в возможно более ранней морфологической верификации диагноза. В случае низкого риска злокачественного процесса более рационально проводить динамическое наблюдение [11].
Результатом этих действий может быть выделение группы пациентов с очевидно доброкачественным процессом, о чем свидетельствуют отсутствие динамики роста очага на протяжении 2 и более лет, наличие «доброкачественных» обызвествлений, включений жира (гамартома) или жидкости (киста) в очаге по данным КТ. В такой ситуации необходимо только наблюдение. Сюда же относятся случаи артериовенозных мальформаций и других сосудистых изменений, а также воспалительные процессы в легких (округлый туберкулезный инфильтрат, туберкулома, мицетома и др.), требующие специфического лечения [5, 9, 13].
Ежегодно в России раком легкого заболевают свыше 63 тыс. человек, в том числе свыше 53 тыс. мужчин. У более 20 тыс. пациентов (34,2%) рак легкого выявляется в IV стадии, поэтому задача обнаружения злокачественных опухолей легких на ранних стадиях их развития чрезвычайно актуальна [2, 7, 8].
Угрожающим фактором при диагностике опухолей легких малого диаметра является их бессимптомность. Отсутствие жалоб, скудная клиническая картина заболевания, сложности с профилактикой и первичным выявлением очагов делают проблему образований легких до 2 см в диаметре актуальной для научных изысканий и практически значимой для сохранения здоровья и нередко жизни пациентов.
Материал и методы
У всех больных при рентгенологическом исследовании, включая компьютерную томографию, были впервые выявлены очаговые образования в легких размером от 0,5 до 2 см. Всем пациентам были выполнены операции удаления участков легочной ткани с опухолью из различных доступов: 44 видеоторакоскопические резекции легкого, 43 миниторакотомии с видеосопровождением, 23 миниторакотомии. Окончательный диагноз формулировали после планового гистологического исследования удаленного патологического образования легкого. Летальных исходов не было.



Результаты и обсуждение

Во 2-й группе у 13 пациентов был выявлен рак легкого. Доброкачественные опухоли (гамартомы) легкого имелись у 18 больных, у 7 пациентов была диагностирована туберкулома. Таким образом, в этой группе частота злокачественных и доброкачественных опухолей вместе с туберкуломами составила 88,4%.
Таким образом, диагностический алгоритм исследований у больных с впервые выявленными периферическими образованиями легких определяют данные мультиспиральной компьютерной томографии. При малом размере образований (от 0,5 до 2 см) показано их удаление без морфологического подтверждения диагноза до операции. Оптимальный оперативный доступ для хирургического лечения пациентов с опухолями легких малого размера следует выбирать в зависимости от диаметра и количества патологических образований. При единичной опухоли легкого размером менее 0,5 см, впервые выявленной при компьютерной томографии, наиболее целесообразной тактикой будет динамическое наблюдение больного и проведение контрольной компьютерной томографии через 3, 6, 12 мес.
Признаки 2019-nCoV инфекции при КТ-визуализации
Аннотация
В этой ретроспективной серии случаев были проанализированы КТ грудной клетки 21 пациента из Китая с наличием клинических проявлений, инфицированных новым коронавирусом 2019 года (2019-nCoV); акцент был сделан на выявление и характеристику наиболее распространенных признаков.
Типичные КТ-признаки включали двусторонние уплотнения легочной паренхимы по типу «матового стекла» и зоны консолидации, которые иногда имели округлую форму и распространялись на периферические отделы легких. Примечательно, что легочные кавитации, солитарные узелки, плевральный выпот и лимфаденопатия отсутствовали. При дальнейшем КТ-контроле у данной группы пациентов за время исследования часто выявлялось легкое или умеренное прогрессирование изменений, что проявлялось в увеличении степени и плотности участков уплотнений ткани легких.
Краткий обзор
Инфекция, вызванная новым коронавирусом 2019 года, проявляется характерными признаками при компьютерной томографии грудной клетки, которые помогают рентгенологу в раннем выявлении и диагностике этой новой глобальной чрезвычайной ситуации для здравоохранения.
Ключевые результаты
Введение
31 декабря 2019 года Всемирную организацию здравоохранения (ВОЗ) известили о нескольких случаях респираторного заболевания неизвестного происхождения, обнаруженных в городе Ухань, провинция Хубэй, Китай, с клиническими проявлениями, напоминающими симптомы вирусной пневмонии и проявляющимися лихорадкой, кашлем и одышкой. По состоянию на 30 января 2020 года ВОЗ определила эту вспышку как глобальную чрезвычайную ситуацию в области здравоохранения. При рентгенографии грудной клетки у пациентов часто обнаруживались затемнения легких. К 3 января 2020 года ВОЗ было зарегистрировано 44 пациента с этим заболеванием неясной этиологии, при этом предварительное эпидемиологическое расследование показало, что большинство пациентов работали или были частыми посетителями оптового рынка морепродуктов Хуанань [1]. Анализ образцов жидкости бронхоальвеолярного лаважа и электронная микроскопия показали, что возбудителем является коронавирус, с его характерной ультраструктурной морфологией при электронной микроскопии, что обусловлено наличием шиповидных отростков, исходящих из вирусной оболочки, что напоминает вид короны.
Обнаруженный вирус был временно назван новым коронавирусом 2019 года (2019-nCoV). Коронавирусы принадлежат к семейству Coronaviridae, отряду Nidovarales и семейству, которое включает вирусы, вызывающие заболевания от обычной простуды до тяжелого острого респираторного синдрома (SARS) и ближневосточного респираторного синдрома (MERS) [2]. Вспышка SARS началась в южном Китае и была признана глобальной угрозой общественному здравоохранению в марте 2003 года, и с ноября 2002 года по июль 2003 года привела к смерти 774 из 8098 инфицированных [3]. Впервые MERS был зарегистрирован в 2012 году в Саудовской Аравии, и на сегодняшний день на 2494 случая инфицирования приходится 858 смертей [4].
По состоянию на 28 января 2020 года в мире зарегистрировано 4593 подтвержденных случая заболевания. Из них 4537 в Китае и 56 из 14 других стран. Кроме того, в Китае подозреваются еще 6973 случая. По состоянию на 28 января 2020 произошло 106 летальных случаев — все в Китае [5]. 30 января 2020 года ВОЗ провозгласила китайский коронавирус глобальной чрезвычайной ситуацией в области здравоохранения. Первоначальный проспективный анализ клинических данных 41 первоначально принятого в Ухане пациента с лабораторно подтвержденным 2019-nCoV показал, что 2019-nCoV вызывал тяжелое заболевание, клинически сходное с SARS, что иногда приводило к потребности в госпитализации в отделение интенсивной терапии (13 из 41 [32 %]) и смерти (6 из 41 [15%]). Все пациенты с пневмонией в этом исследовании имели изменения при компьютерной томографии грудной клетки: по предварительным отчетам, имели место двусторонние уплотнения паренхимы легких у всех пациентов [6].
В данной статье мы опишем и охарактеризуем ключевые КТ признаки, обнаруженные в группе из 21 пациента, инфицированного 2019-nCoV в Китае, чтобы ознакомить рентгенологов и других участников клинических бригад с рентгенологическими проявлениями этого нового заболевания. Раннее распознавание заболевания может ускорить лечение и обеспечить раннюю изоляцию пациента, также это позволит на раннем этапе осуществлять надзор, сдерживание и реагирование общественного здравоохранения на это инфекционное заболевание.
Материалы и методы
Пациенты и КТ грудной клетки
Наша институциональная надзорная комиссия отказалась от требования получить письменное информированное согласие на ретроспективный анализ этой серии случаев, в котором оценивались деперсонифицированные данные и потенциального риска для пациентов не предполагалось. Чтобы предотвратить возможные нарушения конфиденциальности, взаимосвязь между пациентами и исследователями была недоступна.
В период с 18 января 2020 года по 27 января 2020 года в три госпиталя в трех провинциях Китая был госпитализирован 21 пациент с подтвержденной 2019-nCoV инфекцией; всем была проведена КТ грудной клетки. Десяти пациентам из Чжухая (провинция Гуандун) была проведена томография со срезами толщиной 1 мм при помощи сканера UCT 760 (United Imaging, Шанхай, Китай). Девяти пациентами из Наньчана (провинция Цзянси) — томография со срезами толщиной 8 мм при помощи сканера Emotion 16 (Siemens Healthineers, Эрланген, Германия). Два пациента были из Циндао (провинция Шаньдун) и прошли исследование с толщиной среза 5 мм, один при помощи сканера BrightSpeed (GE Medical Systems, Милуоки, Вис) и один при помощи сканера Aquilion ONE (Toshiba Medical Systems, Токио, Япония). Все исследования проводились в положении пациента на спине на высоте вдоха, без введения контрастного вещества. У всех пациентов была подтверждена 2019-nCov инфекция при лабораторных исследованиях жидкости бронхоальвеолярного лаважа, эндотрахеального аспирата, мазка из носоглотки или мазка из ротоглотки.
Отбор пациентов для этого исследования был непрерывным в каждом из трех учреждений, критерии исключения не применялись (таблица 1). В дополнение к информации о возрасте и поле, собранная клиническая информация включала данные о тяжести и характере течения симптомов, а также эпидемиологический анамнез, включая информацию о путешествиях пациентов.
Таблица 1 | Общие данные о пациентах (n = 21)
Анализ КТ-исследований
Каждое КТ-исследование было проанализировано двумя рентгенологами, прошедшими подготовку в области кардиоторакальной радиологии с опытом работы около 5 лет у каждого (M.C. и A.B.) с использованием консоли для просмотра. Исследования рассматривались независимо, и окончательные результаты формировались на основе консенсуса. При возникновении разногласий между двумя основными вариантами интерпретации третий квалифицированный кардиоторакальный рентгенолог, имеющий 10 лет опыта, выносил окончательное решение. Отрицательный контроль и слепой метод не применялись.
Уплотнение по типу «матового стекла» определяли как повышение плотности легочной ткани в виде дымки с сохранением визуализации краев бронхов и сосудов, а консолидацию определяли как повышение плотности легочной ткани с затемнением краев сосудов и стенок дыхательных путей [7]. Каждую из пяти долей легких оценивали по степени вовлеченности и классифицировали как отсутствие (0 %), минимальное (1–25 %), легкое (26–50 %), умеренное (51–75 %) или тяжелое (76– 100 %). Отсутствие вовлеченности соответствовало 0 баллов, минимальное вовлечение — 1 баллу, легкое вовлечение — 2 баллам, умеренное вовлечение — 3 баллам и тяжелое поражение — 4 баллам.
Результат по общей «шкале степени тяжести поражения легкого» формировался суммированием баллов от каждой из пяти долей легкого (диапазон возможных баллов 0–20). Восемь пациентов прошли контрольную КТ грудной клетки во время исследования. Эти сканы также были оценены для определения изменений или прогрессирования во времени, что было качественно оценено с применением консенсусного подхода двумя рентгенологами (M.C. и A.B.).
Результаты
В исследовании приняли участие 13 мужчин и 8 женщин в возрастном диапазоне 29–77 лет; средний возраст ± стандартное отклонение, 51 год ±14.
Уплотнения по типу «матового стекла» и консолидация
Из 21 изначальных КТ-исследований у трех (14 %) пациентов не были выявлены уплотнения по типу «матового стекла»; в сущности, у этих трех пациентов не наблюдалось КТ-признаков патологии органов грудной клетки при поступлении (таблица 2). Из 18 пациентов, у которых визуализировались участки уплотнения по типу «матового стекла» или консолидации, только уплотнения типа «матового стекла» отмечались у 12 (без консолидации). Ни у одного пациента не отмечались зоны консолидации ткани легкого без наличия уплотнения по типу «матового стекла».
Таблица 2 | КТ-признаки, обнаруженные у 21 пациента при первичном обследовании
Распространенность и паттерны повышения плотности легочной ткани
За исключением трех пациентов с нормальным начальным КТ грудной клетки, оставшиеся 18 из 21 пациентов (86 %) по определению имели изменения, затрагивающие по крайней мере одну долю. Из 21 пациента у одного пациента (5 %) была поражена одна доля, у двух пациентов (10 %) изменения определялись в двух долях, у трех пациентов (14 %) были поражены три доли, у четырех (19 %) — четыре, и у восьми пациентов (38 %) патологические изменения распространялись на все пять долей.
Правая верхняя доля была вовлечена у 14 из 21 пациентов при изначальном КТ исследовании (67 %), правая средняя доля — у 12 (57 %), правая нижняя доля — у 16 (76 %), изменения в левой верхней доле отмечались у 14 (67 %) пациентов, левой нижней — у 14 (67 %).
Из 18 пациентов с повышением плотности легочной ткани у 16 изменения были двусторонними, а у двух — односторонним ( у обоих было поражено правое легкое).
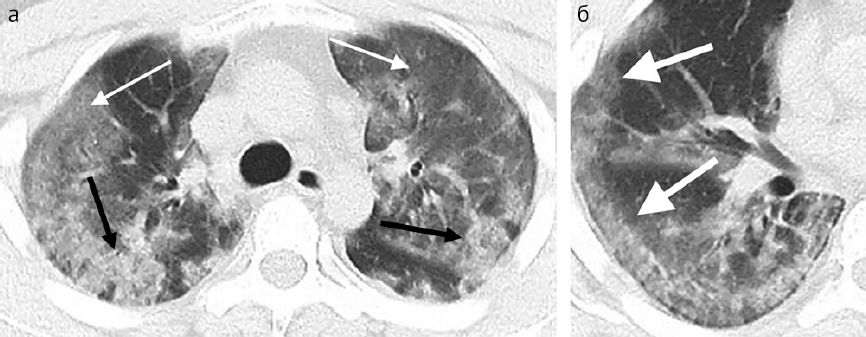
Суммарный балл по «шкале степени тяжести поражения легкого» варьировался от 0 (при трех нормальных КТ-исследованиях) до максимум 19 со средним баллом 9,9. Пациент с наивысшим баллом тяжести поступил в отделение интенсивной терапии (рис. 1).
.
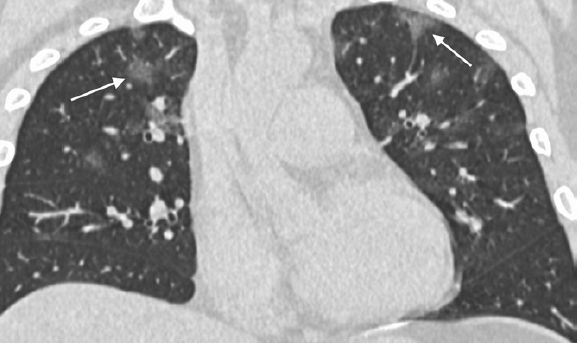
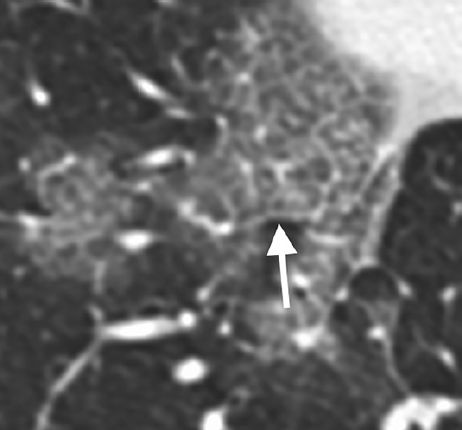
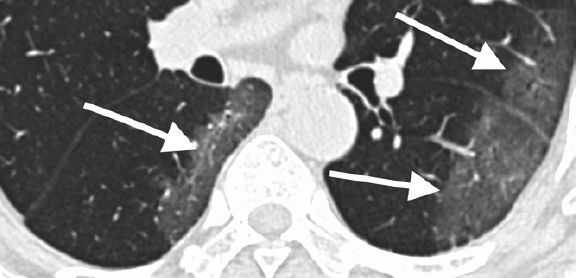
У семи (33 %) пациентов при изначальном исследовании выявлялись уплотнения по типу «матового стекла» и/или участки консолидации округлой формы (рис. 2). Трое из 21 пациентов (14 %) имели уплотнения с преимущественно линейным паттерном, а у четверых (19 %) определялся симптом «булыжной мостовой» (рис. 3). У семи пациентов (21 %) наблюдалось распространение изменений на периферическое отделы легкого (рис. 4). Ни у одного пациента не было обнаружено легочных кавитаций, отдельных легочных узелков, плеврального выпота (-ов), лимфаденопатии, эмфиземы легких или фиброза.
.
Данные КТ-контроля в динамике
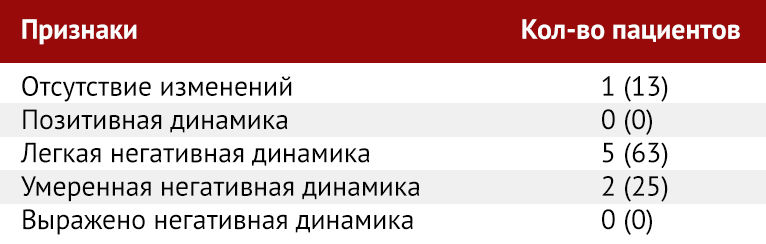
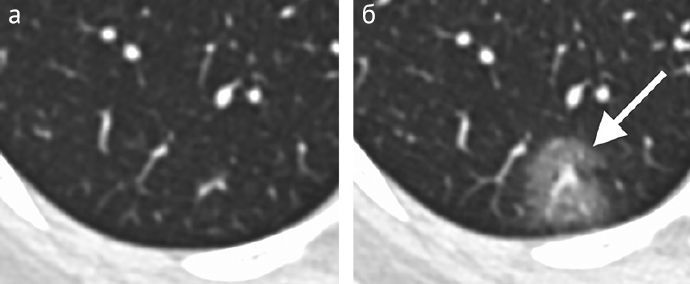
За период исследования восемь пациентов прошли повторную КТ грудной клетки, один из пациентов прошел два контрольных КТ (таблица 3). Среднее время между изначальной КТ грудной клетки и контрольной томографией составило 2,5 дня (диапазон 1–4 дня). У одного из восьми пациентов (13 %) изначальные и последующие КТ грудной клетки не показали патологических признаков, без изменений в динамике. Ни у одного из пациентов не наблюдалась позитивная КТ-динамика. Пять из восьми пациентов (63 %) имели незначительное прогрессирование изменений, и два (25 %) — умеренное прогрессирование. Ни один пациент не продемонстрировал выраженной негативной динамики. Один пациент с незначительным ухудшением КТ картины в динамике, которое определилось при первой контрольной КТ, проведенной через 1 день после первоначального обследования, прошел вторую контрольную КТ через 3 дня (через 4 дня после изначального КТ-исследования). При повторном КТ-контроле отмечался заметный прогресс изменений в виде увеличения количества участков уплотнения и плотности консолидации. Наконец, у одного пациента, не имевшего изменений при изначальной томографии грудной клетки, при контрольной КТ через 3 дня обнаруживалось новое одиночное округлое уплотнение по типу «матового стекла» в периферических отделах (рис. 5).
Таблица 3 | Качественная оценка изменений при КТ-контроле в динамике у восьми пациентов
Обсуждение
Вспышка нового коронавируса 2019 года (2019-nCoV) имеет потенциально далеко идущие последствия для общественного здравоохранения. КТ грудной клетки является ключевым компонентом диагностического обследования пациентов с подозрением на эту инфекцию, и наше исследование показало некоторые лучевые признаки, которые часто встречаются у инфицированных. Среди 21 обследованного пациента уплотнения по типу «матового стекла» наблюдалось у 12 пациентов (57 %), а участки консолидации — у шести (29 %). При этой инфекции патологические изменения с высокой вероятностью распространялись на более чем две доли, (15 из 21 пациента, 71 %) с двусторонним вовлечением (16 из 21 пациента, 76 %).
Вторичные результаты включали уплотнения округлой формы (7 из 21 пациента, 33 %), уплотнения с преимущественно линейным паттерном (3 из 21 пациента, 14 %) и симптом «булыжной мостовой» (4 из 21 пациента, 19 %). Периферическое распространение уплотнений также было достаточно распространено (7 из 21 пациента, 33 %). Отрицательные результаты включали отсутствие отдельных легочных узелков, легочных кавитаций, плеврального выпота и лимфаденопатии.
Вирусы являются частой причиной респираторной инфекции. Лучевая картина разных вирусных пневмоний различна и может совпадать с таковой при других инфекционных и воспалительных заболеваниях легких. Вирусы, принадлежащие к одному семейству приводят к сходному патогенезу заболевания, следовательно, КТ может помочь выявить характерные для них особенности и особенности лучевой картины у иммунокомпетентных пациентов [8]. Эти предварительные данные показывают, что результаты КТ при 2019-nCoV инфекции имеют много общего с КТ картиной при других коронавирусных инфекциях: SARS и MERS.
Вспышки SARS и MERS также были вызваны коронавирусами, поэтому опыт этих эпидемий может быть полезен для борьбы с текущей вспышкой. Также может оказаться полезным соотнесение результатов лучевой диагностики у пациентов с SARS и MERS с данными пациентов с 2019-nCoV инфекцией. Сходство обнаружено в том, что уплотнения типа «матового стекла» и участки консолидация являются первыми признаками при при КТ грудной клетки. Вовлечение периферических отделов легких было также замечено при SARS и MERS. Аналогично, при предыдущих коронавирусных пневмониях отмечался «симптом булыжной мостовой», определяемый как утолщение междольковых перегородок и внутрилобулярные линейные уплотнения в сочетании с уплотнениями по типу «матового стекла», что также наблюдалось у некоторых наших пациентов. Отсутствие легочных кавитаций, плеврального выпота и лимфаденопатии, отмеченное здесь, также было характерно для предыдущих исследований SARS [9].
Многофокальное вовлечение при 2019-nCoV инфекции оказалось более распространенным в нашем исследовании, чем в более ранних исследованиях коронавирусных пневмоний (например, в исследованиях для SARS было типично унифокальное поражение легких) [10]. Более того, в предыдущем исследовании паттернов КТ у пациентов с MERS определялась тенденция к вовлечению базилярных и субплевральных отделов [11]. Однако у пациентов в нашей группе не отмечалось определенного характерного распределения. После выздоровления от MERS-пневмонии отмечалось заметное улучшение, но с часто остаточными фиброзными изменениями. Хотя пока еще слишком рано судить об изменениях КТ-картины у больных 2019-nCoV инфекцией в подострой, хронической стадии или у реконвалесцентов, можно предположить, что характер изменений в динамике будет аналогичным [12].
Уникальным в нашем исследовании по сравнению с другими опубликованными данными о 2019-nCoV инфекции было то, что трое из наших пациентов при поступлении имели нормальную КТ картину легких. У одного из этих пациентов через 3 дня появилось одиночное округлое уплотнение правой нижней доли, что указывает на то, что этот паттерн может быть самым первым рентгенологическим признаком у некоторых пациентов с 2019-nCoV. Еще у одного из этих трех пациентов контрольная КТ, сделанная через 4 дня после первоначального КТ, оставалась полностью нормальной. Оценка негативных данных лучевой диагностики пациентов с подтвержденной 2019-nCoV инфекцией свидетельствуют о том, что КТ грудной клетки не обладает полной чувствительностью и не может в одиночку достоверно и полностью исключить это заболевание особенно на ранней стадии. Это может быть связано с тем фактом, что 2019-nCoV имеет инкубационный период в несколько дней, и может иметь продромальный период с наличием клинических, но не лучевых признаков. Центры по контролю и профилактике заболеваний отмечают, что симптомы 2019-nCoV инфекции могут появляться от 2 дней до 2 недель после воздействия, что аналогично инкубационному периоду MERS [13].
Наше исследование имело несколько ограничений. У нас было относительно небольшое количество пациентов, в том числе только восемь из 21 прошли динамический КТ контроль. Мы не рассматривали рентгенограммы грудной клетки. Вместо этого мы ограничили наше исследование только компьютерными томограммами грудной клетки, поскольку КТ, вероятно, более чувствительна к ранним и /или легким изменениям, как это было в случае предыдущих вспышек коронавирусных инфекций [14]. Тем не менее, рентгенография грудной клетки может быть полезной, поскольку потенциально может служить скрининговым методом в медицинских учреждениях регионов с высокой распространенностью заболевания, имеющих ограниченные ресурсы. Наконец, 11 пациентам была проведена КТ с толщиной среза 5 мм и более, и в этом случае можно было пропустить невыраженные изменения, такие как ранняя и/или минимальная эмфизема и крошечные узелки. Тем не менее, снимки с большей толщиной среза, предоставленные для данного обзора, довольно точно отображают реалии повседневной практики рентгенолога в некоторых районах мира, затронутых вспышкой.
Таким образом, эта работа представляет собой раннее исследование результатов компьютерной томографии грудной клетки у пациентов с новой коронавирусной инфекцией (2019-nCoV), выявившее частые проявления этого заболевания. Рентгенолог играет решающую роль в быстрой идентификации и ранней диагностике новых случаев, что может принести пользу не только пациенту, но и крупным звеньям системы эпиднадзора и реагирования общественного здравоохранения. Нужно признать, что КТ-признаки 2019-nCoV инфекции сходны с таковыми при других вирусных пневмониях, особенно в пределах одного семейства вируса-возбудителя (SARS и MERS). В настоящее время во всем мире меры общественного здравоохранения обновляются и развиваются ежедневно для борьбы с текущей вспышкой. По мере выявления новых случаев у этой популяции пациентов могут обнаружиться другие уникальные лучевые симптомы. Будущие исследования смогут определить, как изменяется лучевая картина заболевания со временем после лечения.