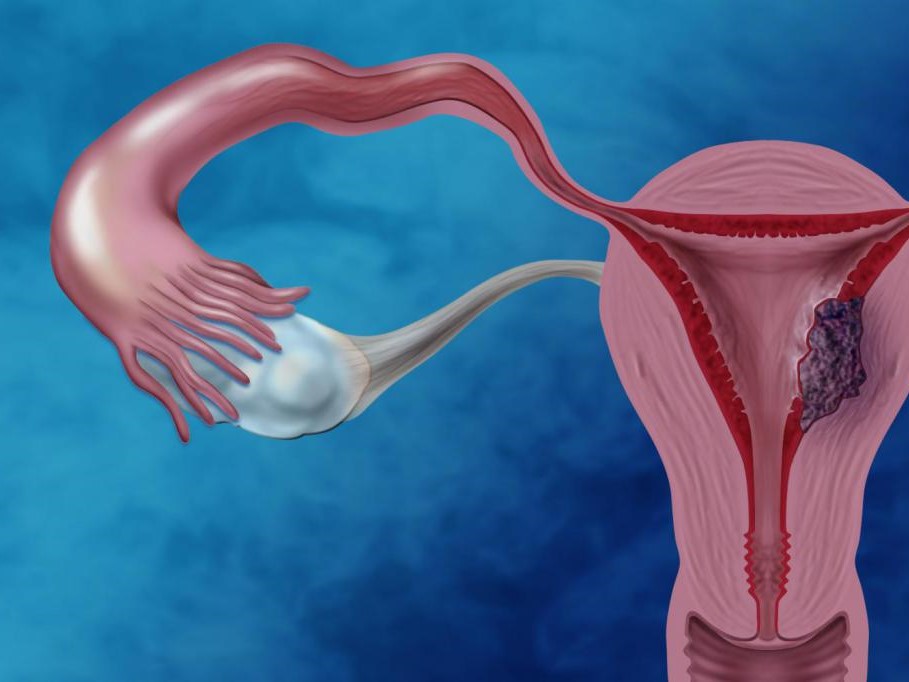
аденокарцинома матки прогноз для жизни
Аденокарцинома матки
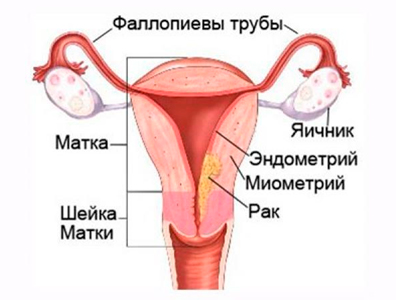
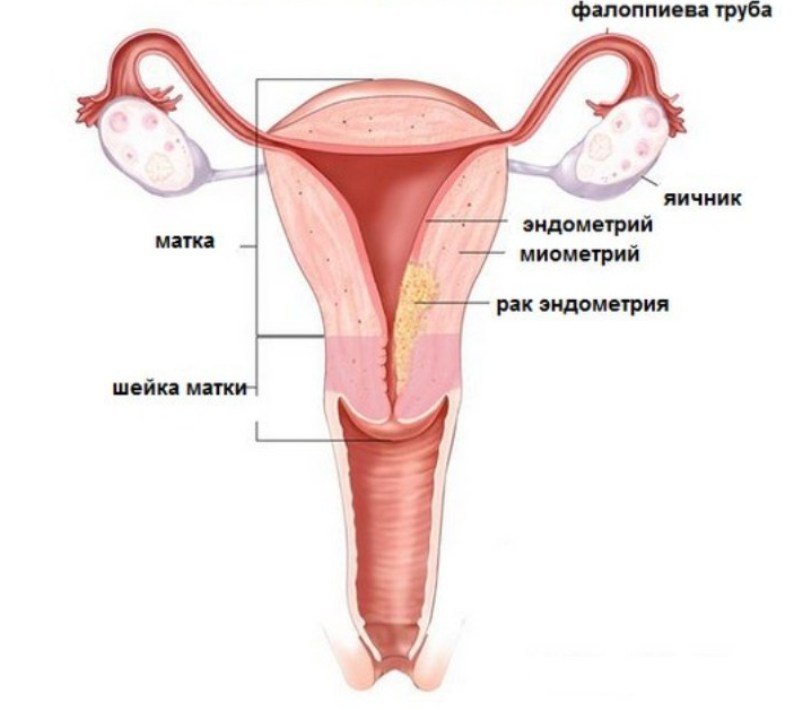
Аденокарцинома матки – злокачественная опухоль эндометрия. Происходит из железистой ткани, чаще поражает дно матки. Может долгое время протекать бессимптомно. У женщин постклимактерического возраста возможны кровотечения, у молодых больных – необычно обильные менструации. При распространении аденокарциномы матки появляются боли в пояснице, увеличение живота, выделения из влагалища и неспецифические симптомы рака (слабость, потеря веса и аппетита). Диагноз устанавливается на основании данных осмотра, лабораторных и инструментальных исследований. Лечение – хирургическое вмешательство, химиотерапия, лучевая терапия, гормонотерапия.
МКБ-10
Общие сведения
Аденокарцинома матки (рак эндометрия) – злокачественная опухоль, происходящая из железистых клеток эндометрия. Является более распространенной разновидностью рака матки по сравнению с лейомиосаркомой (опухолью, происходящей из мышечной ткани), диагностируется в 70% случаев рака матки. Занимает второе место среди злокачественных новообразований у женщин после рака молочной железы. Чаще диагностируется в возрасте 40-65 лет. В настоящее время отмечается увеличение заболеваемости аденокарциномой матки и тенденция к омоложению этого вида рака. 40% больных составляют женщины репродуктивного возраста.
За четверть века заболеваемость в группе женщин 40-49 лет возросла на 30%, в группе женщин 50-59 лет – на 45%. При этом заболеваемость среди женщин в возрасте до 29 лет только за последние 10 лет увеличилась на 50%. Аденокарцинома матки хорошо поддается лечению на ранних стадиях, при прогрессировании процесса прогноз ухудшается. Все перечисленное обуславливает важность регулярных диагностических осмотров и необходимость онкологической настороженности гинекологов в отношении данного заболевания. Лечение аденокарциномы матки осуществляют специалисты в области гинекологии и онкологии.
Причины аденокарциномы матки
Аденокарцинома матки является гормонозависимой опухолью. Состояние железистой ткани эндометрия циклически изменяется под влиянием половых стероидных гормонов. Увеличение количества эстрогенов провоцирует усиленную пролиферацию клеток эндометрия и повышает вероятность развития опухоли. В числе факторов риска развития аденокарциномы матки, связанных с изменением гормонального фона, специалисты указывают раннее начало менструаций, позднее наступление климакса, синдром поликистозных яичников, гормонпродуцирующие опухоли яичников, ожирение (жировая ткань синтезирует эстрогены) и длительный прием больших доз эстрогенсодержащих препаратов.
Вероятность развития аденокарциномы матки повышается при наличии некоторых заболеваний, в частности, при гипертонической болезни и сахарном диабете. Стоит отметить, что гормональные и обменные нарушения являются частым, но не обязательным фактором, предшествующим развитию аденокарциномы матки. У 30% больных перечисленные выше расстройства отсутствуют. В числе других факторов риска онкологи называют отсутствие половой жизни, беременностей и родов, а также наличие рака молочной железы и рака эндометрия у близких родственников. Злокачественная опухоль часто развивается на фоне аденоматоза и полипоза матки.
Классификация аденокарциномы матки
С учетом уровня дифференцировки клеток различают три вида рака эндометрия:
С учетом направления роста опухоли выделяют три вида аденокарциномы матки: с преимущественно экзофитным ростом (опухоль растет в полость матки), с преимущественно эндофитным ростом (опухоль прорастает подлежащие ткани) и смешанную. Чаще выявляются злокачественные новообразования с экзофитным ростом.
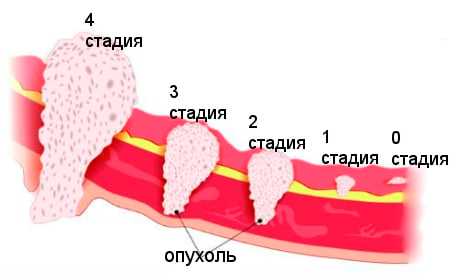
С учетом распространенности процесса различают четыре стадии аденокарциномы матки:
Симптомы аденокарциномы матки
Болезнь долгое время может протекать бессимптомно. У женщин постклимактерического возраста настораживающим признаком являются маточные кровотечения. У женщин репродуктивного возраста возможны слишком обильные и слишком длительные менструации. Кровотечения не являются патогномоничным признаком аденокарциномы матки, поскольку данный симптом может появляться при целом ряде других гинекологических заболеваний (например, при аденомиозе и миоме матки), однако наличие этого симптома должно вызывать онкологическую настороженность и послужить поводом для углубленного обследования. Особенно это касается появления маточного кровотечения в период установившегося климактерия.
Молодые женщины, страдающие аденокарциномой матки, нередко обращаются к гинекологу в связи с дисфункцией яичников, бесплодием, нерегулярными менструациями и выделениями из влагалища. Пожилые пациентки могут предъявлять жалобы на серозные выделения различной консистенции. При развитии аденокарциномы матки бели становится обильными, водянистыми. Наличие зловонных выделений является прогностически неблагоприятным признаком, свидетельствующим о значительном распространении и распаде аденокарциномы матки.
Боли обычно появляются при распространении опухолевого процесса, локализуются в поясничной области и нижней части живота, могут быть постоянными или приступообразными. Часть пациенток обращаются к врачу только на стадии прорастания и метастазирования. В числе возможных жалоб при поздних стадиях аденокарциномы матки – слабость, отсутствие аппетита, снижение веса, гипертермия и отеки нижних конечностей. При прорастании стенки кишечника и мочевого пузыря наблюдаются нарушения дефекации и мочеиспускания. У некоторых женщин выявляется увеличение размеров живота. На поздних стадиях возможен асцит.
Диагностика аденокарциномы матки
Диагноз устанавливают на основании данных гинекологического осмотра, результатов инструментальных и лабораторных исследований. Простейшим методом лабораторной диагностики аденокарциномы матки является аспирационная биопсия, которую можно многократно проводить в амбулаторных условиях. Недостаток методики – низкая информативность на начальных стадиях аденокарциномы матки. Даже при повторных исследованиях вероятность обнаружения начальной стадии рака по анализу аспирационного содержимого составляет всего около 50%.
В ходе скринингового обследования и при появлении подозрительных симптомов назначают УЗИ органов малого таза. Этот метод инструментальной диагностики позволяет выявлять объемные процессы и патологические изменения структуры эндометрия. Ведущее место в диагностике аденокарциномы матки занимает гистероскопия. В ходе процедуры гинеколог не только осматривает внутреннюю поверхность матки, но и осуществляет прицельную биопсию измененных участков, РДВ полости матки и цервикального канала.
Перспективным диагностическим методом при аденокарциноме матки является флуоресцентная диагностика – эндоскопическое исследование полости матки после введения в организм фотосенсибилизаторов, избирательно накапливающихся в измененных тканях. Методика позволяет визуализировать объемные образования диаметром до 1 мм. После гистероскопии и флуоресцентной диагностики проводят гистологическое исследование биоптата. Для оценки распространенности аденокарциномы матки, выявления пораженных лимфоузлов и отдаленных метастазов применяют КТ и МРТ.
Лечение аденокарциномы матки
Наилучшие показатели пятилетней выживаемости при аденокарциноме матки отмечаются после проведения комплексной терапии, включающей в себя оперативное вмешательство, лучевую и медикаментозную терапию. Лечебную тактику, интенсивность и время использования каждого компонента комплексной терапии онкогинекологи определяют индивидуально. Показанием к операции являются I и II стадии аденокарциномы матки. Целесообразность хирургического вмешательства на III стадии определяют с учетом количества неблагоприятных прогностических факторов.
При раке эндометрия может выполняться гистерэктомия, пангистерэктомия либо расширенное удаление матки с аднексэктомией, удалением регионарных лимфоузлов и тазовой клетчатки). Лучевую терапию при аденокарциноме матки применяют на этапе предоперационной подготовки и в послеоперационном периоде. Используют дистанционное облучение и брахитерапию матки (облучение с помощью цилиндра, вводимого в матку или влагалище).
Химиотерапия и гормонотерапия при аденокарциноме матки являются вспомогательными методиками, направленными на уменьшение риска рецидивов и коррекцию гормонального фона. В процессе химиотерапии применяют цитостатики. В ходе гормонотерапии назначают препараты, влияющие на прогестероновые и эстрогеновые рецепторы, расположенные в области злокачественного новообразования. При аденокарциноме матки IV степени хирургическое вмешательство не показано, лечение осуществляется с использованием химиотерапии и радиотерапии.
Прогноз и профилактика аденокарциномы матки
Профилактические мероприятия по предупреждению и своевременному выявлению аденокарциномы матки включают в себя регулярные осмотры гинеколога, периодические УЗИ органов малого таза, своевременное лечение предраковых заболеваний матки, коррекцию эндокринных нарушений, сбалансированную диету и физические нагрузки для сохранения нормального веса, мероприятия по снижению веса при ожирении, адекватную терапию сахарного диабета и гипертонической болезни.
Аденокарцинома матки — симптомы, стадии, лечение, операция и прогноз
Аденокарцинома матки — опухоль злокачественного характера, берущая начало из железистых клеток эндометрия, в которых под действием различных факторов происходят патологические изменения. Аденокарцинома эндометрия матки занимает третье место среди онкологических заболеваний. У 80-90% пациенток с раком тела матки диагностируется именно аденокарцинома.
Виды аденокарцином
Эти опухоли можно разделить на два вида. К первому патогенетическому типу относятся эстрогенчувствительные опухоли, выявляемые в большинстве случаев у женщин в период менопаузы, а также у пациенток, страдающих ожирением, имеющих в анамнезе онкологические заболевания яичников, молочной железы, кишечника. Большей частью опухоли первого типа являются высокодифференцированными. Эндометриоидная аденокарцинома матки 2 типа диагностируется реже, ее особенностью является более глубокая инвазия в миометрий. Этот вид опухоли, как правило, низкодифференцированный, обладает более высокой потенцией к лимфогенному метастазированию.
Также аденокарциномы можно разделить на виды в зависимости от степени дифференцировки опухолевых клеток:
| Степень дифференцировки: | Характеристики: |
|---|---|
| высокодифференцированный рак (G 1) | встречается не более чем в 5% случаях, большинство клеток сохраняет нормальную структуру, опухоль растет медленно; |
| умеренно дифференцированный рак (G 2) | выявляется в 5-50% случаев, в структуре опухоли чаще встречаются разнородные по морфологическим признакам клетки, наблюдается усиленное деление клеток; |
| низкодифференцированный рак (G 3) | обнаруживается более чем в 50% случаев, клеточный полиморфизм выражен ярко, в структуре клеток наблюдаются множественные признаки патологических изменений; опухоль отличается быстрым и агрессивным ростом. |
Течение заболевания — стадии
Стадирование необходимо для выбора адекватной тактики лечения. Стадия аденокарциномы матки определяется на основе гистологической дифференциации и распространенности злокачественного процесса.
Стадии аденокарциномы матки
Определить стадию заболевания можно только в ходе обследования. Существующие сегодня методы диагностики (УЗИ, томография, гистероскопия с раздельным диагностическим выскабливанием слизистой шейки и полости матки и др.) позволяют быстро и точно определить степень развития опухоли, уровень ее дифференцировки, наличие метастазирования и др. Окончательный диагноз выставляется на основании гистологии, при аденокарциноме матки, как при любом злокачественном заболевании, гистологическое исследование частиц опухоли также служит для прогнозирования лечения.
Симптомы аденокарциномы матки
В некоторых случаях заболевание на начальных этапах протекает бессимптомно и является случайной находкой при обследовании: либо профилактическом, либо по поводу другого заболевания. Но большая часть пациенток обращается к врачу, когда появляются настораживающие признаки, при аденокарциноме матки — это кровяные выделения. У женщин, не достигших менопаузы, возникают обильные и длительные менструации, появляются выделения в межменструальный период. Также возможно появление водянистых выделений с неприятным запахом, болей тянущего характера внизу живота, отмечается диспареуния — дискомфорт и боли при половом акте. После наступления климакса характерным симптомом аденокарциномы эндометрия матки является маточное кровотечение.
На более поздних стадиях присоединяется слабость, потеря аппетита, необъяснимая потеря веса, повышение температуры. При распространении злокачественного процесса на кишку и мочевой пузырь возникают нарушения, связанные с работой этих органов. Однако эти признаки не относятся к характерным, они могут появляться и при других заболеваниях, поэтому для определения причины их появления необходимо комплексное обследование.
Лечение
Основным методом лечения аденокарциномы матки является операция, цель которой — радикальное удаление опухоли. Объем оперативного вмешательства планируется в зависимости от локализации опухоли, ее гистологической структуры, вероятности формирования регионарных метастазов и т.п.
При аденокарциноме метастазы распространяются в основном лимфогенным путем, лимфоузлы, служащие в качестве естественного барьера, на какое-то время могут задержать широкое распространение раковых клеток в другие структуры. При удалении опухоли до образования регионарных метастазов возможно стойкое излечение в большинстве случаев. При поражении регионарных лимфоузлов необходимо расширенное хирургическое вмешательство, что улучшает прогноз при аденокарциноме матки. На поздних этапах заболевания, когда пораженными оказываются отдаленные лимфоузлы, появляются метастазы в других органах, удаление первичной опухоли и регионарных лимфоузлов является частью лечения. Помимо операции, также может назначаться химиотерапия, гормонотерапия, облучение.
Хирургическое лечение
Объем оперативного вмешательства зависит от стадии болезни, которая определяется на этапе дооперационного обследования.
В нашей клинике при планировании тактики лечения у конкретного пациента принимает участие консилиум специалистов: кроме хирурга привлекаются также химиотерапевты и радиологи — независимо от предполагаемой стадии болезни.
Мой подход к лечению
Непременным условием для меня является индивидуальный подход к лечению пациентки, при этом я учитываю целый ряд деталей: возраст пациентки, наличие сопутствующих заболеваний, личные пожелания, касающиеся лечения, и др. Например, у женщин до 45 лет с диагностированной высокодифференцированной опухолью 1 стадии, при отсутствии данных об имеющихся метастазах, мутации гена BRCA или при отсутствии синдрома Линча может быть проведена экстирпация матки и удаление маточных труб с сохранением яичников. При наличии умеренно- или высокодифференцированной опухоли 1 А или 1 В стадии возможно проведение операции без тазовой и парааортальной лимфаденэктомии и т.д.
Прогноз после операции при аденокарциноме матки
Выживаемость после оперативного лечения зависит от целого ряда факторов. В первую очередь имеет значение своевременное начало терапии. Также на прогноз влияет степень дифференцировки опухоли. При высокодифференцированном раке прогноз более благоприятный, чем при низкодифференцированной опухоли. Одним из факторов прогноза является также возраст пациентки, у более молодых женщин выживаемость выше, чем у пациенток старше 70 лет.
По сводным данным Международной федерации гинекологии и акушерства, усредненные показатели пятилетней выживаемости составляют:
Хирургическое удаление аденокарциномы матки считается одним из наиболее сложных в гинекологической онкологии. Наличие в зоне операции важных для организма нервных и кровеносных структур, риск заброса частиц опухоли на здоровые ткани и т.п. — все это требует максимально бережного оперирования и огромного опыта.
За более чем 30-летний опыт работы техника операции отработана мною детально по всем этапам. Мною лично проведено более 160 лапароскопических операций у пациенток со злокачественными опухолями матки. Полученные результаты обобщены в многочисленных научных трудах и монографиях. Для гинекологов и онкологов я также ежегодно провожу мастер-классы, темой которых является хирургическое лечение рака матки.
ФАКТОРЫ ПРОГНОЗА У БОЛЬНЫХ РАКОМ ТЕЛА МАТКИ.
Прогноз при раке тела матки и выживаемость больных во многом зависят от стадии заболевания, определенной на основании интраоперационных находок и результатов гистологического исследования.
Не маловажное значение имеет и своевременность точного прогноза. Наиболее точная диагностика с визуализацией опухолей выполняется с помощью позитронно-эмиссионной томографии, совмещенной с компьютерной томографией.
Результаты лечения опровергают традиционное представление о благоприятном клиническом течении рака тела матки (РТМ). Так, 5-летняя общая выживаемость больных РТМ I и II стадий составляет 82 и 65% соответственно, а прогрессирование возникает у 25% больных, лечившихся по поводу РТМ ранних стадий [5].рак матки
В мире РТМ занимает 4-е место в структуре заболеваемости женщин злокачественными новообразованиями и 7-е место в структуре смертности от них. РТМ чаще встречается у женщин в пре- и постменопаузе (75%), однако в последние годы отмечается тенденция омоложения больных РТМ. Значительные темпы прироста заболеваемости РТМ отмечаются в возрастных группах 40-49 (на 12,3%) и 50-56 лет (на 15,6%) [2].
Прогноз при РТМ и выживаемость больных во многом зависят от стадии рака тела маткия, определенной на основании интраоперационных находок и результатов гистологического исследования [3]. При этом учитываются глубина инвазии миометрия, состояние придатков и шейки матки, результаты ревизии брюшной полости и малого таза, биопсии всех подозрительных объемных образований и увеличенных тазовых и парааортальных лимфатических узлов [1]. Данные предоперационного обследования и установленная на этом основании клиническая стадия не совпадают с операционными находками и результатами гистологического исследования у 51% больных РТМ [4]. Таким образом, при РТМ оптимальным является определение морфологической стадии заболевания.
Риск метастазов РТМ в регионарных лимфатических узлах, а также прогрессирования болезни определяется в
Длительное время ведутся научные споры об объемах хирургических вмешательств при РТМ. Эта проблема имеет два аспекта: целесообразность расширения их объема с учетом особенностей лимфогенного метастази-рования и возможность выполнения расширенных операций у больных, обычно страдающих выраженными эн-докринно-обменными нарушениями и сопутствующими заболеваниями сердечно-сосудистой системы. Существуют разные методики визуальной и морфологической оценки состояния регионарных лимфатических узлов при РТМ: УЗИ, пальпация и биопсия увеличенных лимфатических узлов, биопсия одного увеличенного лимфатического узла, селективная и тотальная лимфаденэкто-мия. К сожалению, до сих пор нет единых рекомендаций FIGO по определению морфологической стадии РТМ.
С учетом изложенного целью проведенного исследования являлось изучение эффективности трех методик комбинированного лечения РТМ, выявление факторов прогноза и разработка научно обоснованных рекомендаций по выполнению расширенных операций при РТМ.
В исследование включены 395 больных РТМ IA- IIIC стадий в возрасте 30-89 лет, которым проведено лечение в ГУ РОНЦ им. Н. Н. Блохина РАМН с 1995 по 2005 г. Диагноз у всех пациенток установлен впервые на основании результатов гистологического исследования.
Средний возраст пациенток составил 60,4±0,5 года:
Пятилетняя общая выживаемость при РТМ T1N0M0 статистически достоверно выше, чем при РТМ T1N1M0 (81,3±2,8 и 30,9±17,9% соответственно, р = 0,001). В связи с небольшим количеством пациенток с опухолями Т2а-3bN1 сравнение результатов лечения в этой группе в зависимости от наличия лимфогенных метастазов не проводили. Однако следует отметить, что при наличии регионарных лимфогенных метастазов 5-летняя выживаемость больных была менее 50%. При опухолях Т3а 5-летняя выживаемость больных РТМ с метастазами и без таковых оказалась сопоставимой.
Статистически достоверно ухудшают отдаленные результаты лечения больных РТМ опухолевые эмболы в кровеносных и лимфатических сосудах миометрия (р = 0,035). Пятилетняя общая выживаемость больных РТМ в зависимости от наличия опухолевых эмболов различалась недостоверно, в то время как 10-летняя имела достоверные различия (р = 0,013). Пятилетняя безрецидивная выживаемость больных РТМ составила 59,3±9,4 и 75,7±3,3% соответственно (р = 0,049).
Таким образом, факторами неблагоприятного прогноза, статистически достоверно влияющими на отдаленные результаты лечения больных РТМ I-III клинических стадий, являются стадия, возраст, глубина инвазии ми-ометрия, степень дифференцировки и размер опухоли, наличие опухолевых эмболов в кровеносных и лимфатических сосудах миометрия, опухолевых клеток в смывах из брюшной полости, диссеминации, лимфогенных метастазов.
Источник
Научная статья для специалистов
Вестник РОНЦ им. Н. Н. Блохина РАМН, т. 17, №3, 2006
А. В. Налбандян, В. В. Кузнецов, В. М. Нечушкина
НИИ клинической онкологии ГУ РОНЦ им. Н. Н. Блохина РАМН, Москва
ЛИТЕРАТУРА
Рак эндометрия: факторы риска, диагностика, лечение, профилактика
К злокачественным новообразованиям тела матки относятся:
Наиболее часто (90-92 % случаев) встречается именно рак тела матки. В клинической практике также употребляется термин «рак эндометрия». Наиболее часто рак тела матки диагностируется у женщин в перименопаузе и постменопаузе. Однако может встречается и у женщин моложе 40 лет. О данной патологии подробно рассказала Ольга Николаевна Михеева — врач-гинеколог, онколог консультативно-диагностического центра НМИЦ онкологии им. Н.Н. Петрова.
Структура заболеваемости раком тела матки в России
Ежегодно в России регистрируется более 20 тысяч больных раком эндометрия. В 2018 году на долю рака тела матки приходилось 8,0% от всех случаев злокачественных новообразований, выявленных среди женского населения. Это в 3 раза меньше, чем больных раком молочной железы. При этом интенсивность роста случаев и рака груди, и рака тела матки сопоставима — за последние 5 лет прирост абсолютного числа пациенток 14,9% и 15,6% соответственно [источник: Здравоохранение в России. 2019: Стат.сб./Росстат. — М., 2019. – 170 с.].
В России наиболее высокая заболеваемость раком эндометрия в Санкт-Петербурге. В 2018 году в Северной столице было зарегистрировано 993 новых случая заболевания раком эндометрия.
Рак эндометрия занимает второе место по распространенности у женщин 55-69 лет после опухолей молочной железы и третье место – у женщин 40-54 лет после рака молочной железы и шейки матки.
Структура заболеваемости раком тела матки в мире
Следует отметить, что в развитых странах мира заболеваемость раком тела матки/рака эндометрия в 2,2 раза выше, чем в развивающихся.
В странах Европы и Северной Америки чаще наблюдаются эндокринные заболевания — различные нарушения менструального цикла, ожирение, гипертоническая болезнь, сахарный диабет и присутствует тенденция ограничения рождаемости. Совокупность этих факторов ведет к росту заболеваемости раком эндометрия. В то же время в ряде азиатских стран (Китай, Япония) уровень заболеваемости раком тела матки существенно ниже, чем в странах Европы и Америки.
Гистологические типы рака эндометрия
Рак эндометрия, как правило, представлен эндометриоидной аденокарциномой. Значительно реже встречаются такие гистологические (тканевые) типы как серозная, светлоклеточная, муцинозная аденокацинома, плоскоклеточный рак.
Типы опухолей эндометрия по патогенезу
Патогенез – это особенности возникновения и развития болезни. Ученые выделяют два патогенетических варианта рака эндометрия.
Более 70% случаев рака тела матки относится к первому патогенетическому варианту. Такие опухоли, как правило, обладают низкой степенью злокачественности, развиваются в более молодом возрасте, протекают менее злокачественно, растут медленно и имеют более благоприятный прогноз.
Опухоли второго типа обычно обладают высокой степенью злокачественности, их прогноз хуже, возникают в старшем возрасте на фоне атрофии эндометрия.
Факторы, повышающие риск развития рака тела матки
Развитию рака тела матки первого типа могут способствовать следующие факторы:
Также у пациенток с диагнозом рак эндометрия часто наблюдаются ожирение, сахарный диабет, гипертоническая болезнь, синдром Штейна-Левенталя (у 62% больных раком эндометрия выявляются склерокистозные яичники).
Опухоль возникает на фоне гиперпластических процессов эндометрия (его избыточное разрастание, увеличение толщины и изменение клеток) и дисфункции яичников, часто сочетается с другими гормонально зависимыми опухолями (раком молочной железы, опухолями яичников).
Ожирение как фактор риска развития рака эндометрия
По данным Gynecologic Oncology Group, в 2014 году более 1,9 миллиарда человек в возрасте от 18 лет страдали ожирением. Избыточный вес и метаболический синдром сопровождаются изменениями углеводного и липидного обмена. Именно они являются ведущими звеньями в патогенезе (развитии) как большинства сердечно-сосудистых заболеваний, так и рака эндометрия.
В 2012 году в США почти 70% пациенток с начальными стадиями рака эндометрия имели избыточную массу тела, ожирение различной степени выраженности, а в 1970 году — только 30%.
По данным исследования, проведенного Европейским обществом гинекологической онкологии (ESGO), большинство пациенток с раком тела матки имеют характерный клинический профиль. Он включает в себя высокий индекс массы тела (25 и более) и метаболический синдром. Метаанализ 3132 случаев РЭ показал, что относительный риск рака эндометрия у женщин с метаболическим синдромом составляет 1,89, с ожирением – 2,21.
Выраженное ожирение повышает риск заболеть раком тела матки в 6 раз. Превращение в периферической жировой ткани яичникового или надпочечникового андростендиона (андрогенного предшественника эстрогенов) в эстрон (слабый эстроген) нарушает нормальную циклическую функцию репродуктивной системы женщины. В результате прекращаются овуляция и последующая секреция прогестерона — мощного антиэстрогенного гормона. Поэтому происходит хроническая, ничем не ослабленная стимуляция эндометрия эстрогенами, ведущая к гиперплазии и раку эндометрия.
Сахарный диабет как фактор риска развития рака эндометрия
Наличие у женщины сахарного диабета удваивает возможность возникновения рака тела матки. Это связано с повышением уровня инсулина в организме, что, в свою очередь, способствует гиперэстрогении. Нередко диабет сопряжен с ожирением, это также усугубляет ситуацию.
Отсутствие деторождения и риск развития рака эндометрия
Женщины, которые никогда не рожали ребенка, более подвержены вероятности развития рака тела матки. Это обусловлено тем, что во время беременности происходит повышение уровня прогестерона и снижение уровня эстрогенов. Такой гормональный баланс оказывает защитное действие на эндометрий.
Гормональная терапия и риск развития рака эндометрия
Ученые выявили, что рак тела матки чаще обнаруживается у женщин постменопаузального возраста, которые в течение длительного времени получали заместительную гормонотерапию препаратами, содержащими эстроген. Это является одним из серьезных доказательств значения эстрогенов в патогенезе (развитии) рака эндометрия.
Когда эстрогены принимались в «чистом виде» (т.е. без комбинирования с прогестинами), риск возникновения рака тела матки, по имеющимся данным, возрастал в 4–8 раз. В то же время прием современных комбинированных гормональных пероральных контрацептивов, содержащих комбинацию эстрогенов и прогестерона, снижает риск развития рака эндометрия на 50%.
Наследственный фактор в развитии рака эндометрия
В зону риска попадают женщины, чьи прямые родственницы (мать, сестра, дочь) болели раком эндометрия. Также шансы заболеть РТМ существенно увеличиваются в случае, когда в семейном анамнезе присутствует наследственный тип неполипозного колоректального рака, или Lynch Syndrome type II (синдром Линча). Данный синдром включает в себя рак молочной железы, яичников, толстой кишки и тела матки. Вероятность возникновения последнего в течение жизни близка к 20–30%.
Клиническая картина
Основной симптом рака тела матки — маточное кровотечение (кровянистые выделения различной интенсивности). У молодых женщин репродуктивного возраста симптомы заболевания проявляются нарушением менструальной функции — обильные месячные или межменструальные кровотечения.
В редких случаях могут наблюдаться болевые ощущения. Боль свидетельствует о распространенности процесса. Она может быть связана со сдавлением нервных стволов образовавшимся инфильтратом или с тем, что содержимое полости матки растягивает ее стенки.
Следует отметить, что общее состояние ухудшается только при запущенной болезни. Почти все женщины долгое время чувствуют себя хорошо. Поэтому в ранней диагностике рака тела матки очень важно своевременное обращение к опытному гинекологу.
Диагностика рака тела матки
Диагноз «рак эндометрия» можно поставить на основании детального обследования пациента. Оно включает следующие этапы:
Стоит отметить, что ультразвуковые критерии скрининга при патологических процессах эндометрия имеют ряд ограничений и опираются на следующие принципы:
По показаниям может выполняться магнитно-резонансная томография (МРТ) малого таза с контрастированием. Это позволяет оценить глубину инвазии (процесс проникновения раковых клеток в окружающие ткани), а также выявить переход опухолевого процесса на шейку матки. Кроме того, по показаниям может выполняться компьютерная томография (КТ) грудной клетки и брюшной полости. Такое обследование позволяет оценить состояние лимфатических узлов и обнаружить отдаленные метастазы.
Как правило, рак тела матки обнаруживается на ранних стадиях, что в значительной мере увеличивает шансы на хорошие результаты лечения. У 85–90% больных раком эндометрия распространенность опухоли соответствует I–II стадиям по классификации FIGO.
Лечение
Около 90% больных, страдающих раком эндометрия, подвергаются хирургическому лечению. Обычно выполняются следующие оперативные вмешательства:
Затем проводится ревизия брюшной полости и малого таза, осматриваются серозная оболочка, диафрагма, печень, большой сальник, тазовые и поясничные лимфатические узлы.
С 1992 года врачи проводят лапароскопические операции при раке тела матки. В настоящее время достаточно хорошо отработаны техники следующих лапароскопических операций:
При имеющихся неблагоприятных факторах (поражение лимфатических узлов, большие размеры опухоли, распространение опухолевого процесса в мышечный слой матки и др.) после хирургического лечения может быть рекомендована лучевая терапия. Проведение дистанционной (то есть внешней) лучевой терапии и внутриполостного облучения снижает вероятность возникновения рецидива заболевания, поскольку после операции в организме могут остаться раковые клетки.
Лучевая терапия как самостоятельный метод лечения рака тела матки применяется у больных с тяжелыми соматическими заболеваниями, являющимися противопоказаниями для выполнения хирургического лечения, а также у больных преклонного возраста, при IIIB и IIIC стадиях (распространение опухоли на влагалище, поражение параметральной клетчатки, связочного аппарата). Также лучевая терапия применяется при заболевании с факторами неблагоприятного прогноза (опухоли высокой степени злокачественности с обширным распространением).
В некоторых случаях лечение рака тела матки или рака эндометрия может быть проведено с использованием химиотерапевтических и гормональных препаратов.
Прогноз
Рак тела матки или рак эндометрия располагается на последнем месте по летальным исходам среди злокачественных новообразований женской половой сферы, так как зачастую диагностируется на начальной стадии. Во многом это связано с тем, что раннее распознавание данного заболевания не требует сложных методов обследования.
Отметим, что пятилетняя выживаемость при диагнозе рак тела матки в США равна 84%, а в Европе — 77%.
Профилактика рака эндометрия
Чтобы вовремя диагностировать рак тела матки, женщинам в любом возрасте необходимо систематически наблюдаться у акушера-гинеколога и проходить гинекологический осмотр не реже одного раза в год.
Для снижения риска развития рака тела матки или рака эндометрия целесообразно:
Отметим, что при избытке массы тела риск возникновения рака тела матки ниже у тех женщин, которые ведут физически активный образ жизни. При этом риск заболеть возрастает у тех женщин, которые ведут малоподвижный/сидячий образ жизни.
Литература.
Авторская публикация:
Михеева Ольга Николаевна
кандидат медицинских наук, врач-акушер-гинеколог, врач-онколог ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России