Аэробная микрофлора что это
Аэробная и анаэробная среда
При выполнении гематологических исследований используются два типа организмов аэробные и анаэробные. Они отличаются потребностью в наличии кислорода в окружающей среде. Аэробные микроорганизмы могут функционировать только при наличии кислорода, в то время, как анаэробные в нем совсем не нуждаются.
Классификация этих видов проводится на основе реакции на наличие или отсутствие кислорода. Из-за этого аэробные и анаэробные микроорганизмы по-разному выполняют свои функции в процессе клеточного дыхания.
Особенности аэробных микроорганизмов
Аэробные микроорганизмы не могут существовать без кислорода. Он необходим им для роста, развития и участвует в процессах размножения. Благодаря кислороду они способны окислять моносахариды, например, глюкозу.
Генерация энергии в этих микроорганизмах происходит при гликолизе. После него следует цикл Кребса и цепь переноса электронов. Среды, насыщенные кислородом – отличная питательная среда для таких микроорганизмов. Примеры аэробов – бациллы и нокардии.
Типы аэробов
Аэробные микроорганизмы классифицируют по уровню необходимого для жизнедеятельности кислорода:
Бактерии, нуждающиеся в кислороде для выживания, легко выделяются при культивировании в жидкой среде. Так для полноценной жизнедеятельности им необходим кислород, то чтобы выжить они всплывают на поверхность.
Особенности анаэробов
В процессе энергетического обмена эти микроорганизмы не используют кислород. Для этого им необходимы марганец, сера, кобальт, азот, метал или железо. В процессе образования энергии анаэробные микроорганизмы подвергаются ферментации. Для выживания они используют энергию, производимую при анаэробных процессах брожения:
Классификация анаэробных микроорганизмов также определяется по уровню токсичности кислорода:
Анаэробы не способны выживать в среде, богатой кислородом. Для облигатных разновидностей он токсичен, а вот факультативным видам он не вредит.
Сходства между аэробами и анаэробами
Различия аэробов и анаэробов
Отличительные особенности микроорганизмов представлены в таблице.
Аэробная микрофлора что это
Аэробный (неспецифический) вагинит является полимикробным заболеванием, при котором происходит замена анаэробных видов лактобацилл, превалирующих в норме, на аэробные бактерии, главным образом Streptococcus spp., Staphylococcus spp., Enterococcus spp., бактерии семейства Еnterobactеriасеае (E. coli, Klebsiella spp., Citrobacter spp., Enterobacter spp., Serratia spp., Proteus mirabilis, Morganella morganii), с развитием воспалительной реакции.
Распространенность АВ в женской популяции составляет 5–10%, среди беременных она дос-тигает 8,3–12,8%. У женщин с симптомами воспалительных заболеваний полового тракта АВ наблюдается в 23–30% случаев. Наиболее тяжелой формой АВ является десквамативный воспалительный вагинит.
АВ чаще всего выявляется у девочек до периода менархе и у женщин в менопаузальном периоде, когда в силу физиологических причин (низкого уровня эстрогенов, контролирующих обмен гликогена вагинального эпителия) количество лактобацилл снижается. В репродуктивном возрасте основными причинами развития АВ, как правило, являются инфекционные заболевания, эндокринная патология, снижение функциональной активности яичников, воздействие местных повреждающих факторов.
В пожилом и старческом возрасте развитие АВ во многом обусловлено сниженим активности факторов защиты слизистой оболочки влагалища, а именно снижением образования молочной кислоты из гликогена. Замещение условно-патогенными микроорганизмами с преимущественно аэробным катаболизмом других членов микробного сообщества приводит к развитию вагинита с выраженной лейкоцитарной реакцией и клиническими признаками воспаления.
Точные причины и механизм развития АВ до настоящего времени окончательно не определены. Однако установлено, что в этиопатогенезе заболевания микробный фактор играет такую же важную роль, как состояние макроорганизма и те обстоятельства, которые изменяют его иммунобиологические свойства.
К факторам риска развития АВ чаще всего относят: нарушение обмена веществ; общие инфекционные заболевания; алиментарный фактор; хронические стрессовые ситуации; токсическое воздействие некоторых лекарс-твенных препаратов (антибактериальных, цитостатических, глюкокортикостероидных средств, антацидов); различные экстрагенитальные заболевания, осложненное течение беременности и родов.
АВ относится к заболеваниям, которые не представляют прямой угрозы здоровью женщины. Однако при данном дисбиозе вагинального биотопа нижние отделы полового тракта массивно колонизируются условно-патогенными микроорганизмами, которые являются основными возбудителями гнойно-воспалительных заболеваний органов малого таза. Такие бактерии, как Staphylocоccus spp., Streptocоccus spp., колиформные бактерии (Escherichia coli), рассматриваются современными исследователями в качестве наиболее частых возбудителей хориоамнионита, интраамниальной инфекции, послеродового эндометрита, послеоперационных воспалительных осложнений.
По мнению многих исследователей, АВ является более частой причиной осложнений беременности, чем бактериальный вагиноз. С ним связывают также преждевременный разрыв оболочек плодного пузыря, преждевременные роды и низкий вес плода. Другим весьма значимым осложнением АВ, как указано ранее, является развитие воспалительных заболеваний органов малого таза у женщин.
КЛАССИФИКАЦИЯ
КЛИНИЧЕСКАЯ КАРТИНА
Особенностью течения АВ является наличие выраженной воспалительной реакции слизистой оболочки влагалища. При гинекологическом осмотре в острой стадии заболевания отмечаются болезненность при введении зеркал, отечность, гиперемия, петехиальные высыпания, поверхностные эрозии слизистой оболочки стенок и преддверия влагалища. При хронических формах АВ указанные признаки выражены меньше.
ДИАГНОСТИКА
Диагностика АВ основывается на данных анамнеза, результатах клинического обследования и лабораторных исследований.
Лабораторные исследования
1. Микроскопическое исследование вагинального отделяемого (400x увеличение, фазово-контрастный микроскоп).
Для микроскопической картины мазка, окрашенного по Граму, характерны следующие признаки, типичные для экссудативного воспалительного процесса:
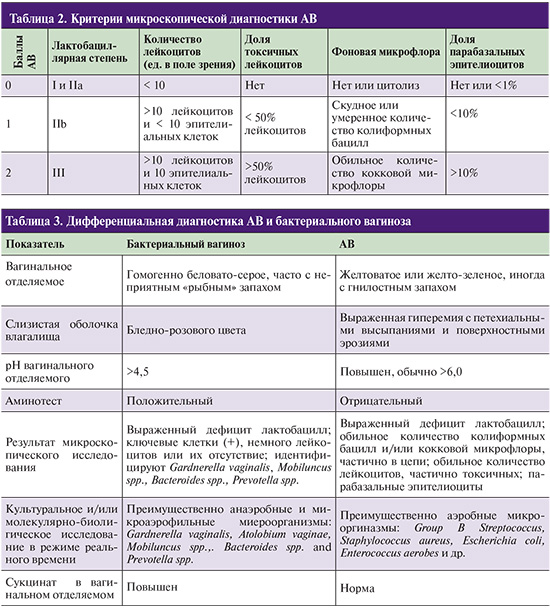
Для более точной диагностики АБ и оценки дефицита лактобацилл рекомендуется определение лактобациллярной степени (lactobacillary grading, LBG) показателя заселенности влагалища лактобациллами,
которая выявляется при микроскопии вагинального мазка, окрашенного по Граму (табл. 1).
Степени I и II A считаются показателем вагинального нормоценоза. Для определения наличия и степени тяжести АВ G.G. Donders (2002)предложены критерии, сходные с системой R. Nugent для диагностики бактериального вагиноза (табл. 2).
Баллы оцениваются отдельно по 5 критериям (лактобациллярная степень, количество лейкоцитов, доля токсичных лейкоцитов, фоновая микрофлора, доля парабазальных эпителиоцитов) и суммируются.
2. Культуральное исследование традиционно применяется в клинической практике для идентификации возбудителей, их количественной оценки и определения антибактериальной чувствительности выделенных изолятов. При АВ культуральное исследование позволяет выявить:
При АВ чаще всего выделяют и идентифицируют Streptococcus, Staphylococcus spp., Enterococcus spp., бактерии семейства Еnterobactеriасеае (E. coli, Klebsiella spp., Citrobacter spp., Enterobacter spp., Serratia spp., Proteus mirabilis, Morganella morganii).
Для оценки результатов микроскопического и культурального исследования используется комплексная система выявления нарушения микрофлоры влагалища («Интегральная оценка состояния микробиоты влагалища. Диагностика оппортунистических инфекций», Анкирская А.С., Муравьева В.В., 2011).
3. Полимеразная цепная реакция (ПЦР) в режиме реального времени относится к наиболее точным молекулярно-биологическим методам исследования микробиоты, позволяющим объективно исследовать количество условно-патогенной и нормальной вагинальной микрофлоры, степень и характер дисбаланса, а также провести контроль эффективности лечения.
Консультации других врачей-специалистов (эндокринолога, гастроэнтеролога) рекомендованы в случае частого рецидивирования АВ с целью исключения сопутствующих заболеваний (состояний), которые могут способствовать нарушению нормальной вагинальной микробиоты.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальную диагностику АВ необходимо проводить с другими урогенитальными заболеваниями, обусловленными патогенными (N. gonorrhoeae, T. vaginalis, C. trachomatis, M. genitalium) и условно-патогенными мик-роорганизмами (дрожжеподобными грибами рода Candida, генитальными микоплазмами, анаэробными микроорганизмами), аногенитальной герпесвирусной инфекцией. Алгоритм проведения дифференциальной диагностики АВ и бактериального вагиноза представлен в табл. 3.
ЛЕЧЕНИЕ
Показания к проведению лечения
Показанием к проведению лечения является установленный на основании клинического обследования и лабораторных исследований диагноз АВ. Лечение бессимптомного АВ, выявленного по результатам микроскопического исследования вагинального отделяемого, необходимо проводить перед введением внутриматочных средств; перед оперативными вмешательствами на органах малого таза, в том числе медицинскими абортами; беременным, имеющим в анамнезе преждевременные роды либо поздние выкидыши.
При наличии у половых партнеров клинических признаков баланопостита, уретрита и других заболеваний урогенитальной системы целесообразно проведение их обследования и при необходимости – лечения.
Цели лечения
Общие замечания по терапии
Основным направлением в лечении АВ должна являться элиминация повышенного количества аэробных микроорганизмов, что достигается с помощью применения этиотропных препаратов.
Местная терапия. Препаратами выбора для местного лечения являются неабсорбируемые антибактериальные препараты широкого спектра, действующие на кишечные грам+ и грам- аэробы: комбинированный препарат неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 МЕ (Полижинакс) и клиндамицин.
Комбинированный препарат: неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 МЕ обладает широким спектром противомикробного действия в отношении возбудителей АВ, оказывает выраженное противовоспалительное действие и способствует уменьшению симптомов заболевания с первых дней лечения. В отличие от лекарственных средств, содержащих глюкокортикостероиды, данный препарат не оказывает иммуносупрессивного действия на местный иммунитет и способствует быстрому восстановлению числа лактобацилл и функциональной активности вагинального эпителия. Интравагинальное применение препарата Полижинакс позволяет избегать системного воздействия на организм, а также делает возможным назначение препарата беременным (за исключением І триместра). Указанные особенности лекарственного средства способствуют достижению оптимального терапевтического эффекта, что особенно актуально при наличии смешанного бактериально-грибкового инфицирования.
Клиндамицин для местного применения удобен в использовании как в амбулаторной, так и в стационарной практике, обеспечивает удовлетворительный комплаенс и хорошую переносимость в сочетании с выраженной терапевтической эффективностью.
Повидон-йод (Бетадин) в виде раствора (для спринцеваний) или вагинальных суппозиториев способствует более быстрому облегчению симптомов, благодаря выраженному антисептическому эффекту, активности против антибиотикоустойчивых штаммов бактерий и собственному пребиотическому действию: повидон-йод повышает кислотность вагинальной среды, что приводит к быстрому созданию оптимальных условий для восстановления нормальной микрофлоры влагалища.
Кратковременное применение топических глюкокортикостероидных препаратов дополнительно к антибактериальной терапии показано только при десквамативном воспалительном вагините.
Лечение АВ может включать в себя местное применение эстриола или эстрадиола в тех случаях, когда в клинической картине доминируют атрофические изменения (увеличенное число парабазальных клеток).
Системная терапия. При тяжелом течении АВ рекомендуется терапия системными антибактериальными препаратами и местнодействующими лекарственными средствами.
Показания к назначению системных антибактериальных препаратов:
Показания к госпитализации
Рекомендованные схемы лечения
Местная терапия
комбинированный препарат: неомицина сульфат 35 000 МЕ, полимиксина В сульфат 35 000 МЕ, нистатин 100 000 М, вагинальные капсулы интравагинально 1 раз в сутки перед сном в течение 12 дней,
клиндамицин, крем 2%, 5,0 г интравагинально 1 раз в сутки, предпочтительно перед сном в тече-ние 3–7 дней, при десквамативном воспалительном вагините до 4–6 недель,
повидон-йод, вагинальные свечи интравагинально ежедневно перед сном, в течение 10–14 дней,
деквалиния хлорид 10 мг, таблетки вагинальные, интравагинально ежедневно перед сном, в течение 6 дней.
Системные антибактериальные препараты
офлоксацин 200–400 мг 2 раза в сутки в течение 7–10 дней,
ципрофлоксацин 125–500 мг 2 раза в сутки, в более тяжелых случаях – до 750 мг 2 раза в сутки в течение 7–14 дней,
левофлоксацин 500 мг 1–2 раза в сутки в течение 7–14 дней,
амоксициллин 500 мг 3 раза в сутки; при тяже-лом течении инфекции доза может быть повышена до 1,0 г 3 раза в сутки в течение 7–10 дней,
амоксициллин/клавуланат 500 мг+125 мг 3 ра-за в сутки в течение 7–10 дней.
Оценка эффективности лечения
Установление излеченности рекомендуется проводить через 14 дней после окончания лечения.
Тактика в отсутствие эффекта от лечения
Назначение иных препаратов или методик лечения.
Аэробная микрофлора что это
Микробиологическое исследование на анализаторе VITEK bioMerieux, позволяющее с более высокой чувствительностью и специфичностью, чем обычный посев, идентифицировать около 200 видов клинически значимых бактерий и подобрать антибиотикотерапию с расчетом минимальной эффективной дозировки препарата. Преимущества исследования по сравнению с обычным посевом: срок выполнения короче на 24 часа; чувствительность определяется к расширенному списку антибиотиков (до 20 шт.); результат выдается как в виде критических значений (чувствителен, умеренно-устойчив, устойчив), так и в виде значений минимальных ингибирующих концентраций антибиотика (МИК). Что, в свою очередь, позволяет выбрать наиболее эффективную минимальную дозу антибиотика, снизив его негативное влияние на человеческий организм. * Чувствительность к антибиотикам будет определена при выявлении патогенных и/или условно-патогенных микроорганизмов. При обнаружении микроорганизмов, составляющих нормальную микрофлору, чувствительность к антибиотикам не определяется, т.к. не имеет диагностического значения.
Бактериологическое исследование клинического материала с определением чувствительности к антибиотикам на анализаторе VITEK bioMerieux; посев на микрофлору в аэробных условиях.
Какой биоматериал можно использовать для исследования?
Грудное молоко, мазок из десневого кармана, мазок из зева, мазок с конъюнктивы, мазок из носа, мазок из носоглотки, мазок урогенитальный (с секретом предстательной железы), мокроту, отделяемое уха, рвотные массы, синовиальную жидкость, смыв из бронхов, соскоб с кожи, среднюю порцию утренней мочи, эякулят.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Анаэробная микрофлора – это микроорганизмы, для жизнедеятельности и размножения которых не требуется кислород, для многих из них он, наоборот, является губительным. Анаэробы населяют организм человека в норме (в пищеварительном тракте, органах дыхания, мочеполовой системе). При снижении иммунитета или травмах, повреждениях возможна активация инфекции с развитием воспалительного процесса. Организм человека тогда может становиться по сути источником заражения сам для себя (эндогенное инфицирование). Реже анаэробы попадают в организм снаружи (глубокая колотая рана, инфицированный аборт, ранения брюшной и грудной полости, введение спиц и протезов). Развиваясь в толще кожи, мягких тканей и мышц, анаэробные организмы способны вызывать целлюлиты, абсцессы, миозиты. Симптомы, позволяющие заподозрить анаэробную инфекцию мягких тканей: плотный отёк, газообразование (ощущение, что лопаются пузырьки воздуха под кожей при надавливании), гнилостное воспаление, зловонный запах.
Основное лечение анаэробного воспаления – хирургическое. При этом необходимо устранить источник воспаления либо раскрыть рану, обеспечив доступ кислорода, губительного для анаэробов.
Жизнедеятельность аэробной флоры возможна лишь при наличии свободного кислорода. В отличие от анаэробов, у них он участвует в процессе выработки энергии, необходимой им для размножения. Эти бактерии не имеют выраженного ядра. Они размножаются почкованием или делением, при окислении образуя токсичные продукты. Культивирование аэробных бактерий подразумевает не только использование подходящей для них питательной среды, но также и количественный контроль кислородной атмосферы и поддерживание оптимальных температур. Для каждого микроорганизма данной группы существует минимум и максимум кислородной концентрации в среде, окружающей его, необходимой для его нормального размножения и развития.
Факультативные анаэробы – организмы, которые существуют и выполняют все энергетические и репродуктивные циклы по анаэробному пути, но при этом при этом способны существовать и развиваться в присутствии кислорода. Последней характеристикой облигатные и факультативные анаэробы и отличаются, т.к. облигатные не способны существовать в условиях кислорода и при его появлении гибнут. Всю необходимую для своего существования, развития и размножения энергию факультативные анаэробы получают с помощью расщепления органических и неорганических соединений.
Для дифференциальной диагностики анаэробной и аэробной инфекции проводят посев биоматериала на флору, так как принципы лечения в том или ином случае будут разные. По выросшей культуре определяется вид микроорганизмов, которые участвуют в формировании воспалительной реакции. Зная вид возбудителя, можно подобрать антибактериальный препарат, который способен успешно влиять на данные микроорганизмы.
В ходе данного исследования определяется наличие аэробной и факультативно-анаэробной флоры.
Микробиологическое исследование на анализаторе VITEK bioMerieux позволяет с более высокой чувствительностью и специфичностью, чем обычный посев, идентифицировать около 200 видов клинически значимых бактерий и подобрать антибиотикотерапию с расчетом минимальной эффективной дозировки препарата. Система анализатора предназначена для идентификации грамотрицательных палочек, грамположительных кокков, анаэробных бактерий, нейссерий, гемофильных палочек, других прихотливых бактерий, коринбактерий, лактобактерий, бацилл, грибов (более 450 таксонов). Система анализатора состоит из анализатора бактериологического и персонального компьютера. Автоматизация процесса снижает риск контаминации материала и ошибок в результатах исследования.
После выявления культуры бактерий целесообразно провести определение их чувствительности к разным антибиотикам. Зная вид возбудителя, можно подобрать антибактериальный препарат, который способен успешно влиять на данные микроорганизмы. В связи с тем что все чаще наблюдается развитие антибиотикорезистентности микроорганизмов, подбор антибиотиков по их спектру действия на бактерии может привести к малоэффективному или вообще безрезультатному лечению. Преимуществом метода определения чувствительности к антибиотикам является точное определение антибактериального препарата, имеющего наивысшую эффективность в конкретном случае.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Данное исследование не предусматривает выделение анаэробной микрофлоры, вирусов, хламидий, а также микроорганизмов, требующих особых условий культивирования, таких как Neisseria meningitidis, Neisseria gonorrhoeae, Bordetella pertussis, Bordetella parapertussis, Corynebacterium diphtheriae, Mycoplasma spp, Ureaplasma spp, Mycobacterium tuberculosis. При отсутствии роста диагностически значимой микрофлоры при бактериологическом посеве и наличии клинической картины рекомендуется назначение дополнительных исследований.
Кто назначает исследование?
Инфекционист, терапевт, гинеколог, врач общей практики, оториноларинголог, педиатр.
Аэробная микрофлора что это
Это микробиологическое исследование, позволяющее определить качественный и количественный состав микрофлоры исследуемого биоматериала, в том числе выявить условно-патогенные микроорганизмы в высоком титре и патогенные микроорганизмы, определить их чувствительность к антибиотикам и бактериофагам.
При обнаружении микробиологическим методом микроорганизмов, составляющих нормальную микрофлору, или условно-патогенных микроорганизмов в титре менее диагностического не определяется чувствительность к антибиотикам и бактериофагам, так как это количество не является значимым и не требует лечения противомикробными препаратами.
К анаэробной флоре относятся актиномицеты, бактероиды, клостридии, эубактерии и фузобактерии, пептострептококки, пропионобактерии, вейлонеллы, превотеллы, гемеллы, порфиромонады, бифидобактерии.
Бактериологический посев на флору.
Culture, routine. Bacteria identification, bacteriophage and antibiotic susceptibility testing.
Какой биоматериал можно использовать для исследования?
Аспират из полости матки, биоптат, выделения из молочной железы, грудное молоко, материал из дренажа, содержимое желудка, желчь, содержимое желчного пузыря, мазок из зева (ротоглотки), мазок с конъюнктивы, мазок из носа, мазок из носоглотки, мазок из носовых пазух, мазок урогенитальный, мазок урогенитальный (с секретом предстательной железы), мазок из уретры, мазок с внутренней поверхности шейки матки (из цервикального канала), мокрота, постмассажная порция мочи с секретом предстательной железы, отделяемое абсцесса полости рта, отделяемое влагалища, отделяемое уха, плевральная жидкость, синовиальная жидкость, смыв из бронхов, соскоб с кожи, средняя порция утренней мочи, экссудат, эякулят.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Нормальная микрофлора человека представляет собой совокупность микроорганизмов, населяющих кожу и слизистые оболочки человека. Наибольшее их количество (около 40 %) обитает в желудочно-кишечном тракте, остальная часть – на кожных покровах, зеве, глотке, в мочеполовой системе и др. Нормальная микрофлора подразделяется на постоянную (составляет до 90 % присутствующих в организме микробов), факультативную (менее 10 %) и случайную (не более 0,5 %).
По способности вызывать инфекционные заболевания микроорганизмы классифицируют на непатогенные (не вызывающие заболевания), условно-патогенные (в норме могут выделяться в небольших количествах и при определенных условиях активно размножаются, приводя к воспалению) и патогенные (являются возбудителями инфекционных заболеваний и в составе нормальной микрофлоры не обнаруживаются).
Бактериологическое исследование (посев на флору) позволяет определить качественный и количественный состав микрофлоры исследуемого клинического материала, в том числе выявить патогенные микроорганизмы. При обнаружении условно-патогенных микроорганизмов в высоком титре или патогенных микроорганизмов определяется их чувствительность к антимикробным препаратам (антибиотикам и бактериофагам).
Для чего используется исследование?
Когда назначается исследование?
При воспалительных заболеваниях различных локализаций (за исключением воспалительных заболеваний кишечника).
Что означают результаты?
Референсные значения для различных видов микроорганизмов зависят от их локализации (точки взятия биологического материала).
Что может влиять на результат?
Предшествующая противогрибковая или антибактериальная терапия.
Кто назначает исследование?
Терапевт, врач общей практики, педиатр, хирург, ЛОР, пульмонолог, уролог, гинеколог, дерматовенеролог, офтальмолог.