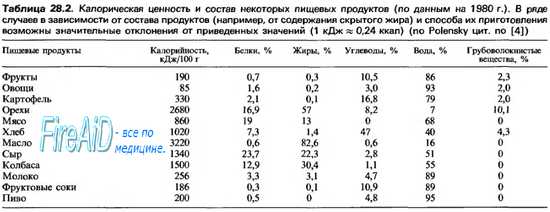
Афагия что это у человека
Афагия что это у человека
Пищеварительная система является частью более сложной системы — функциональной системы питания, обеспечивающей сложное пищедобывательное поведение и поддерживающей относительно постоянный уровень содержания питательных веществ в организме.
В процессе метаболизма клеток происходит постоянное потребление ими питательных веществ. Снижение концентрации питательных веществ в крови приводит к возникновению у животных и человека неприятного чувства голода, которое является субъективным выражением потребности организма в пище. Физиологической основой для чувства голода является возбуждение центра голода, локализованного в латеральных ядрах гипоталамуса.
Чувство голода является побудительной причиной (мотивацией) целенаправленной пищедобывательной деятельности (поиска и приема пищи). При электростимуляции через вживленные электроды (в опытах на животных) латеральных ядер гипоталамуса возникает чрезмерная потребность в пище (гиперфагия), а при их разрушении — отказ от приема пищи (афагия). Мощным стимулятором центра голода является кровь с пониженным содержанием глюкозы, аминокислот, жирных кислот и глицеридов, продуктов метаболизма цикла Кребса. Она возбуждает ядра латерального гипоталамуса через хемо-рецепторы сосудов и рецепторы самого гипоталамуса, избирательно чувствительные к недостатку в крови определенных питательных веществ.
После приема пищи у животного и человека возникает субъективно приятное чувство насыщения, сменяющее чувство голода и прекращающее потребление пищи. Чувство насыщения является следствием возбуждения центра насыщения, расположенного в вентромедиальных ядрах гипоталамуса. Между центрами голода и насыщения имеются реципрокные отношения (возбуждение одного сопровождается торможением другого).
Чувство насыщения, прекращающее прием пищи, имеет нейрогенную природу и обусловлено поступлением афферентных импульсов от раздражаемых пищей рецепторов проксимальных отделов пищеварительного тракта (слизистых оболочек и мускулатуры полости рта, пищевода и желудка). Эта афферентация возбуждает центр насыщения и тормозит центр голода. Она является причиной сенсорного насыщения (первичного) и предшествует увеличению питательных веществ в крови.
Через 1,5—2 ч после приема пищи исходный уровень содержания питательных веществ в крови восстанавливается за счет их поступления из органов, в которых они находятся в депонированном состоянии.
Так, превращение гликогена печени в глюкозу приводит к возрастанию ее концентрации в крови. Это обусловливает гуморальное возбуждение центра насыщения, что является причиной метаболического (обменного, вторичного) насыщения.
Поддержание уровня концентрации питательных веществ в крови осуществляется за счет поступления из желудочно-кишечного тракта продуктов гидролиза пищевых веществ.
Дисфагия
Дисфагия: симптомы, лечение
Дисфагия – это нарушение глотания. Больной не может нормально есть, пить. Комок пищи не проходит по пищеводу. Одним из характерных симптомов дисфагии является то, что жидкости и слюну проглатывать труднее, чем твердые куски.
Дисфагия пищевода не является самостоятельным заболеванием – это всегда вторичное состояние, вызванное другими патологиями. Затруднение глотания случается у пациентов всех возрастных групп. При отсутствии адекватного лечения качество жизни больного резко снижается, развиваются опасные осложнения вплоть до летального исхода.
Причины дисфагии
Формы болезни
По анатомической локализации выделяют два вида дисфагии:
Классификация по степени выраженности симптомов:
Симптомы дисфагии
В начальной стадии пациенты жалуются на дискомфорт в горле и в области пищевода. На слабо выраженные симптомы дисфагии редко обращают внимание, что приводит к прогрессированию болезни.
Постепенно развивается чувство распирания в грудной клетке, усиливается слюноотделение. К жалобам на дисфагию добавляется сухой кашель, изменение голоса, першение в горле. При длительном нарушении пациент теряет вес, ослабевает, возможны проблемы с пищеварением.
Если своевременно не начать лечение основной болезни, дисфагия может спровоцировать перерождение эпителия слизистой с образованием опухоли. У многих пациентов развивается аспирационная пневмония – следствие попадания частиц пищи в дыхательные пути. При дисфагии, вызванной сдавливанием глотки опухолью, может развиваться острое нарушение дыхания, которое требует неотложной медицинской помощи.
Диагностика
Первичное обследование пациента проводит гастроэнтеролог, который может дополнительно рекомендовать консультацию отоларинголога, стоматолога, эндокринолога. Ключевой задачей диагностики является поиск причин нарушения.
Больному назначают комплексное обследование:
Лечение дисфагии
Терапию назначают с учетом причин патологии и степени выраженности симптома.
Лечение дисфагии острой формы, которая обычно возникает при механической обструкции, заключается в извлечении инородного тела или в снятии отека Квинке. Длительно существующий синдром расстройства глотания требует тщательного выбора препаратов.
Врач может назначить:
Диагностика и лечение дисфагии пищевода в Нижнем Новгороде
Пройти диагностику и лечение дисфагии можно в клинике «Альфа-Центр Здоровья». У нас работают профильные специалисты, есть необходимое оборудование и современная лаборатория для комплексного обследования пациентов. Записаться на прием можно по телефону, указанному на сайте.
Что такое аллотриофагия
В современном мире время от времени можно столкнуться с людьми, которые отличаются наличием странностей, непонятных окружающим.
Одним из таких странных моментов является факт того, что некоторые особи имеют чрезмерную тягу к дегустации сырых продуктов без термической обработки.
Иногда может наблюдаться тяга к тому, чтобы ощутить вкус несъедобных предметов. Такое состояние выходит за рамки нормы, являясь признаком подверженности аллотриофагии.
Список причин, приводящих к возникновению расстройства
Аллотриофагией принято называть нарушение пищевого поведения, при котором человеку настоятельно хочется съесть что-то несъедобное. Среди распространенных причин, которые приводят к возникновению расстройства, числятся такие факторы:
— социального характера;
— психологически обусловленные;
— на физиологической основе.
В большинстве случае патология развивается на фоне неправильного воспитания в детстве, а также как результат получения психоэмоциональной травмы, например больные шизофренией. Несбалансированное питание также может стать спусковым механизмом к развитию расстройства пищевого поведения. Нарушения гормонального фона часто провоцируют появление проблем с вкусовыми и обонятельными рецепторами, что подталкивает к возникновению странных пищевых привычек.
Характерная симптоматика и диагностика нарушения
Обычно для аллотриофагии характерно то, что человек, подверженный такому недугу, не только мечтает о поедании предметов, веществ, которые не обладают пищевой ценностью, но и воплощает фантазии в реальность. Иногда больные люди способны подолгу облизывать, пережевывать, грызть объекты своих желаний, стараясь по – максимуму получить желаемый эффект.
Окончательная постановка диагноза возможно после детальной беседы психотерапевта с пациентом или его родственниками.
Особенности лечения и профилактические меры
Ощутимого благотворного эффекта при лечении аллотриофагии получится достичь, если задействовать психотерапевтические методы и грамотно подобрать медикаментозное лечение. В каждом отдельном случае потребуется индивидуальный подход к решению проблемы.
Предостеречь себя и близких от недуга возможно при условии сбалансированности рациона питания, нормализации психологической обстановки, исключения насильственных действий внутри семьи. Привитие с раннего возраста культуры питания также окажется верным способом того, как избежать аллотриофагии в дальнейшем.
Афагия что это у человека
Глотание – это сложный координированный рефлекторный акт, складывающийся из произвольной и рефлекторной фаз и обеспечивающий продвижение пищи из полости рта в желудок. При глотании сокращение мышц языка, мягкого неба, глотки, непосредственно проталкивающее пищевой комок, сочетается и дополняется сокращением мышц и смещением хрящей гортани, защищающих дыхательные пути от попадания в них пищи [1, 9].
Акт глотания состоит из трех фаз: ротовой произвольной, глоточной непроизвольной быстрой и пищеводной непроизвольной медленной. Определяющей фазой глотания является ротовая фаза, в процессе которой происходит формирование пищевого комка, перемещение пищи по направлению к зеву и проталкивание пищи в глотку. Ротовая фаза глотания обеспечивается сокращением жевательных мышц – собственно жевательной мышцы, височной мышцы, латеральной и медиальной крыловидных мышц, а также мышц, находящихся выше подъязычной кости- челюстно- подъязычной мышцы усиливает внутриротовое давление и способствует проталкиванию пищевого комкав сторону глотки. Одновременное сокращение подъязычно-язычной мышцы языка придает корню языка движение в направлении кзади и книзу. Эта часть процесса осуществляется произвольно [1, 6, 9].
После перемещения пищевого комка за пределы небных дужек сокращения мускулатуры становятся непроизвольными (глотательный рефлекс). Возбуждение рецепторов глотки и неба достигает по афферентным путям, в составе тройничного, языкоглоточного и верхнегортанного (ветвь блуждающего) нервов, продолговатого мозга, в котором расположен центр глотания. Отсюда возбуждение передается на эфферентные пути: двигательные ветви тройничного, подъязычного, добавочного и блуждающего нервов и достигает мышц рта, языка, неба, глотки, гортани и пищевода. В момент перемещения пищевого комка в глотку включается механизм защиты дыхательных путей от поступления туда пищевых масс [ 9].
После попадания пищи в глотку возникают последовательные сокращения среднего и нижнего сжимателей, способствующие продвижению пищи в пищевод. Обратное поступление пищи в рот становится невозможным, так как язык остается прижатым к небу. Продвижение пищи по пищеводу обеспечивается перистальтическими сокращениями мускулатуры пищевода. Вне акта глотания мышцы пищевода находятся в состоянии тонического сокращения. В момент глотания происходит подтягивание пищевода кверху и кпереди, вход в пищевод расширяется и рефлекторно расслабляется мускулатура. Вступивший в пищевод пищевой комок вследствие сокращения вышележащих отделов мускулатуры проталкивается в нижележащих участок, находящийся в состоянии расслабления, и так до кардии. Наступающее расслабление кардии является заключительной фазой акта глотания, во время которой пищевая масса проталкивается в желудок. Продолжительность всего периода глотания составляет 6-8 сек. Механизм проглатывания жидкости несколько иной. Сокращение мышц языка, дна полости рта и мягкого неба создает в ротовой полости настолько высокое давление, что под его влиянием жидкость «впрыскивается» в расслабляющийся к этому моменту пищевод и достигает кардии почти без участия мышц сжимателей глотки и пищевода. Этот процесс протекает в течение 2-3сек. [1, 6, 9].
Нарушение глотания, или дисфагия (афагия – полная невозможность глотания), наблюдается при ряде заболеваний полости рта, глотки, пищевода, при патологии мышц, участвующих в акте глотания, при нарушении их иннервации, а также при нарушении центральной регуляции глотания [2, 3, 4, 5].
Как известно, центр глотания расположен в продолговатом мозге. При развитии деструктивных процессов в продолговатом мозге возникают разнообразные клинические синдромы, характер которых зависит от локализации и размеров патологического очага.
Наиболее характерным является бульбарный синдром, развивающийся при повреждении ядер блуждающего, подъязычного и языкоглоточного нервов. Характеризующийся острым или постепенным появлением расстройств глотания и речи. При этом развивается парез мышц мягкого неба, языка и глотки, возникает поперхивание, жидкая пища выливается через нос. При полной денервации этих мышц нарушается глотание пищи и слюны. Поражение мышц языка затрудняет перемещение пищи во рту при жевании, нарушает образование пищевого комка [5].
Спустя 10-14 дней после развития бульбарного паралича развивается атрофия мышц языка, в результате чего уменьшается его объем, появляется складчатость слизистой оболочки, возникают фасцикулярные подергивания. При одностороннем поражении ядер черепно-мозговых нервов язык отклоняется в сторону поражения. При двухстороннем нарушении функции IX, X, XII черепно-мозговых нервов возникают полная афагия, афония, угроза аспирационной пневмонии, в парализованных мышцах развиваются денервационные изменения.
Поражение вентральной части верхней половины продолговатого мозга проявляется бульбарным альтерирующим синдромом Джексона, характеризующимся периферическим параличом мышц языка на стороне и поражения, нарушением жевания и глотания. В то же время развивается центральный паралич конечностей на противоположной стороне. Поражение двигательных ядер черепно-мозговых нервов IX, X, XII обнаруживается при амиотрофическом боковом склерозе. Заболевание характеризуется дегенеративными изменениями и гибелью клеток коры больших полушарий головного мозга, ствола мозга, передних и боковых рогов спинного мозга. Этиология амиотрофического бокового склероза окончательно не выяснена. Считают, что в развитии этой патологии играет роль наследственный фактор, так как существуют семейные случаи заболевания, а также инфекционный фактор. При бульбарной форме амиотрофического бокового склероза отмечается расстройство глотания, выпадают небный и глоточный рефлексы, поражаются мышцы языка, нарушаются жевание и глотания, сопровождается развитием парезов и параличей [2, 3, 4, 5].
Довольно редкой формой патологии являются врожденные пороки развития продолговатого мозга, характеризующиеся образованием полостей и разрастанием глии в сером веществе продолговатого мозга. При этом сначала отмечаются поражение ядра тройничного нерва, а также нарушение болевой и температурной чувствительности на лице, затем постепенно присоединяются бульбарные расстройства – дисфагия, дисфония, дизартрия, появляются вегетативные кризы в виде тахикардии, нарушения дыхания, рвоты.
Дисфагия может быть одним из проявлений патологии эфферентных путей, обеспечиваемых двигательными ветвями тройничного, подъязычного, добавочного, блуждающего нервов, иннервирующих жевательные мышцы и мышцы, участвующие в акте глотания. Этиологические факторы, вызывающие поражения периферических двигательных проводников, могут быть эндо- и экзогенной природы, инфекционными и неинфекционными [5, 6].
Наиболее частыми причинами нарушения процессов глотания являются воспалительные процессы в нервных проводниках, обусловленные воздействием вирусов (грипп, энцефалит, полиомиелит), бактерии(дифтерия), различных токсических факторов. В ряде случаев повреждение нервов может быть травматического происхождения. В зависимости от степени поражения двигательных периферических нервов в мышцах, участвующих в жевании и глотании, возникают явления периферического атрофического паралича.
При таких заболеваниях, как полиомиелит, энцефалит, рассеянный склероз, отмечаются множественные очаги поражения структур центральной нервной системы (мост, продолговатый мозг, средний, промежуточный мозг) и периферической нервной системы. Так, бульбарная форма полиомиелита, сопровождающаяся поражением ядер IX и X пар черепно-мозговых нервов, характеризуется нарушениями глотания, жевания (фарингеальный паралич) и фонации (ларингеальный паралич). Одновременно отмечается развитие уоллеровской дегенерации в периферических проводниках. При клещевом энцефалите морфологические изменения выявляются преимущественно в гипоталамусе, ядрах таламуса, продолговатом мозге, среднем мозге, передних средних столбах спинного мозга. Нейроны, нейроглия, нервные волокна этих отделов вовлекаются в воспалительный процесс, сопровождающийся некрозом и гибелью нейронов, нервных волокон с последующим формированием полстей и глиомезодермальных рубцов. Наиболее частая и типичная форма клещевого энцефалита характеризуется бульбарным синдромом и развитием вялых атрофических параличей в мышцах с нарушенной иннервацией [5, 6, 7].
Акт глотания может нарушаться и вследствие блокады синаптической передачи нервного импульса на мышцу. Подобные расстройства встречаются при ботулизме, столбняке, и очень часто первыми симптомами при этих заболеваниях являются нарушения жевания, глотания, изменение голоса, речи. Нарушение ротовой фазы глотания имеет место при воспалительных процессах в ротовой полости (стоматиты, пародонтиты, актиномикоз, миастения). При хронических метаболических и эндокринных расстройствах (коллагенозах, микседема, диабет, тиреотоксикоз, амилоидоз, алкоголизм) часто обнаруживаются структурные изменения в мышечной ткани, в том числе в жевательной мускулатуре и мышцах, обеспечивающих акт глотания. Последнее сочитается с изменением тонуса мышц и нарушением моторики [4, 5, 6].
Дисфагия, обусловленная нарушением глоточной фазы процесса глотания, часто встречается при инфекционном фарингите, аллергическом отеке глотки, опухолевом процессе, а также при патологии мышц, обеспечивающих глотание, нарушением их иннервации или патологии центров глотания [4, 5, 6, 8].
При патологии мышц сжимателей глотки или при нарушении их иннервации страдает механизм защиты носоглотки и нижележащих дыхательных путей от попадания в них пищевых масс. Последнее приводит к нарушению дыхания и развития аспирационной пневмонии.
Нарушение пищеводной фазы глотания может быть обусловлено заболеваниями, вызывающими нарушение моторики пищевода (ахалазия), воспалительными, аллергическими, грибковыми поражениями пищевода, ожогами, опухолевым процессом и специфическими поражениями (туберкулез, сифилис) пищевода.
Нарушение моторики пищевода проявляется гипокинезией (вплоть до полной атонии) и гиперкинезией.
Ахалазия пищевода – это довольно редкое заболевание, встречается у лиц любого пола и возраста, чаще между 20-40 годами. Ахалазия может вызвать дисфагию по нескольким причинам:
1) из-за нарушений иннервации пищевода и его кардиального сегмента при патологии интрамуральных нервных сплетений (мейснеровское, ауэрбаховское);
2) из-за увеличения давления в области нижнего пищеводного сфинктера выше 30мм.рт.ст., (в 3-5 раз выше нормы) и обусловлена кардиоспазмом, вызванным активацией симпатической системы;
3) из-за неадекватной релаксации нижнего пищеводного сфинктера при глотании.
Нарушение моторики пищевода и глотания возникает при диффузном спазме пищевода, когда отмечается патологическое сегментарное спонтанно возникающее и повторяющееся сокращение мышц пищевода. Эти сокращения могут быть излишне затянутыми или слишком мощными (более 20 мм.рт.ст.). Этиология этого заболевания не выяснена [4, 5, 6].
Дисфагия является постоянным симптомом эзофагоспазма – спастической дискинезии пищевода. Эзофагоспазм может быть первичным и возникать при нарушении корковой регуляции функций пищевода и вторичным, возникающим на фоне таких заболеваний, как эзофагит, язвенная и желчнокаменная болезнь, дивертикулез пищевода и др. В случаях эзофагоспазма отмечаются гипертрофия мышечной оболочки пищевода и деструктивные изменения в интрамуральных нервных сплетениях. Нарушение глотания при эзофагоспазме могут быть непостоянными, постоянными и парадоксальными, т.е. возникают при питье жидкости и отсутствуют при проглатывании твердой пищи.
Дисфагия является одним из основных симптомов при воспалительном поражении пищевода различной этиологии. При аллергическом воспалении возникают диффузная или очаговая гиперемия слизистой, выраженный отек и геморрагии слизистой. В зоне воспаления накапливаются биологически активные вещества, ионы водорода, возникает болевой синдром, нарушается тонус гладкой мускулатуры, суживается просвет пищевода. Указанные изменения приводят к нарушению глотания [4, 5, 6].
Нарушение пищеводной фазы глотания, связанное с расстройствами моторики пищевода, может быть при поражении гладкой мускулатуры пищевода. Так, при коллагенозах (склеродермия) из-за патологии гладкой мускулатуры дистального отдела отсутствует перистальтика в нижних 2/3 пищевода, резко снижается давление в нижнем пищеводном сфинктере.
Неспецифические расстройства моторики пищевода и нарушение глотания развиваются при хроническом алкоголизме, диабете, заболеваниях щитовидной железы и др., обусловлены изменениями структуры гладких мышц, снижением их тонуса.
Этиологическими факторами развития воспаления пищевода и нарушения глотания являются вирусы и кандиды. Эзофагит, вызванный вирусом простого герпеса, характеризуется выраженным болевым синдромом, дисфагией. Больные отказываются от приема даже жидкой пищи и воды, что приводит к обезвоживанию организма [4, 5, 6, 8].
При грибковом поражении пищевода дисфагия и боль при глотании являются основными симптомами заболевания. Среди грибковых поражений пищевода и глотки наиболее часто встречается кандидомикоз. Он возникает на фоне длительной терапии антибиотиками, кортикостероидными препаратами, у ослабленных больных. При грибковых поражениях пищевода на его стенке обнаруживаются специфические деструктивные изменения в виде инфильтрата, папулы, язвы и абсцесса, которые могут осложняться прободением, кровотечение, развитием свищей пищевода с трахеей, бронхами, средостением, плеврой.
Нарушение пищеводной фазы глотания наблюдается при заболеваниях, вызывающих механическое сужение пищевода на любом его участке. Рубцовые стенозы, развивающиеся после химических или термических ожогов, могут быть различной локализации и глубины и всегда сопровождаются нарушением глотания твердой, а в тяжелом случае и жидкой пищи. Механическим препятствием, нарушающим естественное прохождение пищи, являются опухоли пищевода, как доброкачественные, так и злокачественные. Наиболее ранним и частым симптомом внутрипросветных опухолей является дисфагия, которая может нарастать по мере роста опухоли [4, 5, 6].
Сужение просвета пищевода и нарушение глотания сопровождают такие хронические инфекции, как туберкулез и сифилис. Инфильтративный процесс или рубцевание туберкулезных и сифилитических язв вызывают стенозирование пищевода, дисфагию и резкую боль при проглатывании.
Последствия нарушения глотания. Стойкой нарушение глотания затрудняет прием пищи, ведет к истощению организма. Различные расстройства глотания могут привести к попаданию слюны и пищевых частиц в дыхательные пути, вызывать стойкий кашель, чихание, нарушение дыхания. При попадании пищи в бронхи могут развиться аспирационная пневмония и даже гангрена доли легкого. При ахалазии кардиальной части пищевода возможен рефлюкс пищи в полость рта с последующей аспирацией в дыхательные пути. При ослаблении кардиального сфинктера возникают условия для гастроэзофагального рефлюкса и развития пептических язв пищевода.
Гиперфагия
Гиперфагия — это увеличение аппетита, что приводит к потреблению большего количества пищи, чем обычно.
Это явление может иметь временный или постоянный характер и иногда может проявляться навязчиво. Кроме того, гиперфагия может привести к увеличению массы тела.
Неконтролируемая потребность употреблять пищу в больших количествах вовремя или вне приема пищи может указывать на наличие основного расстройства пищевого поведения (переедание, нервная булимия и синдром ночного приема пищи).
Вне приема пищи гиперфагия может быть отнесена к перееданию (расстройству переедания), которое приводит к употреблению большого количества пищи в кратчайшие сроки.
Эта проблема также проявляется в булимии, расстройстве пищевого поведения, при котором голод ощущается навязчиво, несмотря на усвоение пищи. Иногда такое поведение связано с «освобождающими» практиками, такими как рвота, вызванная самим собой, слабительное и мочегонное воздействие, голодание или тяжелые физические нагрузки.
При синдроме ночной еды гиперфагия может возникнуть как реакция на трудности с засыпанием или бессонницу.
Возможные причины гиперфагии
Найдите другой симптом, связанный с гиперфагией, чтобы сузить список возможных причин:
С понедельника по пятницу: с 09:00 до 21:00
В субботу, воскресенье: с 10:00 до 19:00
Лицензия № ЛО-77-01-017441 от 31 января 2019 г.
Адрес: г. Москва, ул. Нагатинская, д. 10
Телефон: 8 499 450-82-83
E-mail: [email protected]
Copyrights © 2021 Многопрофильный медицинский центр «Клиника на Нагатинской». Политика конфиденциальности
Как добраться в медицинский центр
1-й Нагатинский проезд, дом 14.
от метро Нагатинская:
Из метро выход №4, автобусная остановка «Метро Нагатинская». Автобус 142 до остановки 1-й Нагатинский проезд. Перейти дорогу, идти вдоль Почты и Вестерн Юнион по Проектируемому проезду. Выйти к 1-му Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Пражская:
От м. Пражская доехать до м. Нагатинская.
Из метро выход №5. Трамваи: 3, 16 до остановки 1-й Нагатинский проезд.
Из метро выход № 4, автобусная остановка «Метро Нагатинская», автобус т8 до остановки 1-й Нагатинский проезд.
от метро Анино:
Из метро выход №4. Дойти до автобусной остановки «Метро Анино», сесть на автобус т40 до остановки 1-й Нагатинский проезд.
метро Южная:
От метро Южная доехать до метро Нагатинская.
Из метро выход №4, к автобусу т8, или выход №5 к трамваям 3, 16. До остановки 1-й Нагатинский проезд.
от метро Варшавская:
От метро пройти к автобусной остановке и автобусам т40, 142, т8 до остановки «1-й Нагатинский проезд».
от метро Нагорная:
От метро Нагорная доехать до метро Нагатинская. Выход №4 к автобусам т8, 142, н8(ночной), т40, или выход №5 к трамваям 3, 16 до остановки «1-й Нагатинский проезд».
от метро Тульская:
Из метро выход №2, перейти Большой Староданиловский переулок, слева будет аптека «Ригла» и сеть магазинов. Пройти через парк к Даниловской часовне, повернуть направо и выйти к трамвайной остановке «Серпуховская застава». Сесть на 3-й трамвай, доехать до остановки «1-й Нагатинский проезд».
от метро Царицыно:
От Царицыно доехать до метро Каширская, дойти до автобусной остановки. Сесть на автобус т71, Доехать до остановки «1-й Нагатинский проезд».
от метро Орехово:
От метро Орехово доехать до метро Каширская, выход №4, повернуть направо, пройти памятник Г.К. Жукову, дойти до автобусной остановки. Сесть на автобус т71, Доехать до остановки «1-й Нагатинский проезд».
от метро Домодедовская:
Из метро выход №12, слева будет автобусная остановка. Сесть на автобус т71. Доехать до остановки «1-й Нагатинский проезд».
от ж/д станция Чертаново:
От станции перейти дорогу, пройти вдоль Проектируемого проезда к Дорожной улице, повернуть налево, идти к автобусной остановке «Центр боевых искусство». Автобусы: 683, 225, 241. Доехать до остановки «Метро Варшавская». Перейти дорогу, пройти к автобусной остановке и автобусам т40, 142. Доехать до остановки 1-й Нагатинский проезд.
от метро Коломенская:
Из метро перейти дорогу и пройти Билайн и Юнистрим к остановке «Метро Коломенская». Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Из метро выход №7, к автобусной остановке «Метро Коломенская». Автобусы: 751, 351. Доехать до остановки «Нагатинская набережная, 10». Пройти вдоль набережной до автозаправки «Татнефть» и шлагбаум. Пройти до жилого дома и повернуть налево. Выйти на 1-й Нагатинский проезд. Пройти кофейню «Глафира» до светофора. Перейти дорогу. Пройти вперед и выйти к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Из метро выход №5, справа будет автобусная остановка. Автобусы: 901, 299, 608, т71. Доехать до остановки «1-й Нагатинский проезд». Пройти Пятерочку (будет слева), повернуть налево к Почте и Вестерн Юнион, идти прямо по Проектируемому проезду. Выйти к 1-вому Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Технопарк:
От Технопарка доехать до метро Коломенская, выход №1, пройти «Французскую выпечку», выйти к трамвайной остановке. Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
от метро Автозаводская:
От метро Автозаводская доехать до метро Коломенская, выход №1, пройти «Французскую выпечку», выйти к трамвайной остановке. Сесть на 47, 49 трамвай, доехать до остановки «Ювелирный завод». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».