Аритмия стенокардия тахикардия что это разница между
Нарушения сердечного ритма
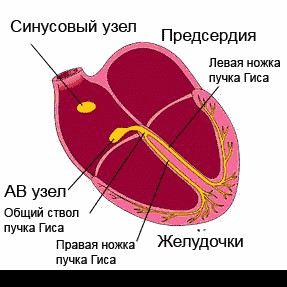
Сердце человека в нормальных условиях бьется ровно и регулярно. Частота сердцебиения в минуту при этом составляет от 60 до 90 сокращений. Данный ритм задается синусовым узлом, который называется также водитель ритма. В нем имеются пейсмекерные клетки, от которых возбуждение передается далее на другие отделы сердца, а именно на атрио-вентрикулярный узел, и на пучок Гиса непосредственно в ткани желудочков.
Данное анатомо-функциональное разделение важно с позиции типа того или иного нарушения, потому что блок для проведения импульсов или ускорение проведения импульсов могут возникнуть на любом из этих участков.
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 90 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
Причины аритмии сердца
Причины аритмии (возникновения нарушений ритма сердца) настолько многообразны, что перечислить абсолютно все является очень трудной задачей. Тем не менее, во многих случаях именно от причины аритмии зависит ее безопасность для жизни больного, дальнейшая тактика лечения.
Предложено множество различных классификаций причин аритмии, однако ни одна из них в настоящее время не является общепринятой. Наиболее приемлемой для пациента мы считаем следующую классификацию. Она основывается на признаке наличия или отсутствия у больного первичного заболевания сердца. Если имеется заболевание сердца, аритмию называют органической, а если заболевания сердца нет — неорганической. Неорганические аритмии принято также называть функциональными.
Органические аритмии
К органическим аритмиям относятся:
Функциональные аритмии
Это также достаточно большая группа, включающая:
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Разновидности аритмий
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.
Причиной МА могут быть:
Частота встречаемости трепетания предсердий (ТП) в 20-30 раз ниже, чем МА. Для него также характерны сокращения отдельных волокон, но меньшая частота предсердных волн (280-300 в минуту). На ЭКГ предсердные волны имеют большую амплитуду, чем при МА.
Интересно, что на одной ЭКГ можно видеть переход мерцания в трепетание и наоборот.
Причины возникновения трепетания предсердий аналогичны причинам формирования мерцания.
Симптомы мерцания и трепетания часто отсутствуют вообще, но иногда отмечаются некоторые клинические проявления, вызванные беспорядочной деятельностью сердца или симптомы основного заболевания, В общем, яркой клинической картины такая патология не дает.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Аритмия: виды, диагностика и лечение
Статью подготовил врач-кардиолог медицинского центра «КОРДИС»
Екатерина Радиковна Перминова
На частоту сердечных сокращений (ЧСС) в состоянии покоя влияют возраст, физическая форма и другие факторы. Нормальный ритм должен находиться в диапазоне от 60 до 100 ударов в минуту. За его регуляцию отвечает синусовый узел, который находится в передней верхней части правого предсердия. Аритмия представляет собой нарушение ЧСС, последовательности возбуждения и проводимости. Она может ощущаться как замирание сердца или проявляться как внеочередные сокращения.
У аритмии есть несколько типов, которые отличаются между собой. К трём главным видам относят синусовую, желудочковую и предсердную аритмию. Дальше их различают по ЧСС:
Аритмия не всегда возникает из-за проблем, связанных с работой сердца. Она может быть следствием других сердечных патологий:
Эти заболевания приводят к повреждениям сердечной мышцы и усложнению нормального распространения электроимпульса сердца к его отделам.
Как проявляется аритмия:
Брадикардия свидетельствует о различных сердечных патологиях. Чаще всего она появляется из-за блокады синусового узла и отличается замедлением сердцебиения до 30–50 уд./мин.
К другим причинам брадикардии относятся:
Если наблюдается пульс менее 40 ударов в минуту, это может привести к развитию сердечной недостаточности.
Обычными симптомами брадикардии считаются:
Тахикардия не считается тяжелой патологией. Скорее, это симптом, когда ЧСС превышает 100 уд./мин. Обычно она вызвана повышенной физической нагрузкой у тех, кто регулярно не занимается тяжелым физическим трудом или спортом. Но иногда причинами тахикардии могут быть:
У совершенно здорового человека сердечный ритм может достигать 150–200 уд./мин. и выше. Бывает, что приступ длится от нескольких минут до нескольких часов. Норма при тахикардии и аритмии — быстро проходящие симптомы без слабости, потливости и снижения давления.
Если внезапно стало плохо, рекомендуется наложить на лоб холодный компресс, умыться прохладной водой, а затем принять одно из седативных средств. Конечно, если человек обнаружил у себя симптомы аритмии, нужно пройти обследование в виде ЭКГ. Оно показывает последствия нарушений ритма, даже если всё уже в порядке и приступ прошел. Но может случиться так, что тахикардия сопровождаются потерей сознания, сильной болью в груди или одышкой. Тогда нужно незамедлительно вызывать скорую помощь. Лечить тахикардию нужно только после выяснения её причины.
Сердце должно сокращаться в строго упорядоченном ритме. И одним из отклонений от него является мерцательная аритмия (фибрилляция предсердий).
С возрастом распространенность данного нарушения ритма увеличивается: примерно 6% мужчин и женщин старше 60 лет страдают от мерцательной аритмии.
Что происходит с сердцем во время приступа мерцательной аритмии? Предсердия начинают часто и беспорядочно сокращаться, а синусовый узел не координирует сердечный ритм. Эти фибрилляции могут достигать 300–600 в минуту при норме от 60 до 90.
Если мерцательная аритмия длится долго, могут возникнуть тромбы, а отсюда — ишемические инсульты и острая артериальная недостаточность артерий верхних или нижних конечностей.
Это заболевание вызвано рядом причин, связанных как с сердечными патологиями, так и с болезнями других органов или внешними факторами воздействия на организм:
Мерцательная аритмия сама по себе не угрожает жизни. Но фибрилляция предсердий мешает синхронной работе сердца и повышает риск развития хронической сердечно-сосудистой недостаточности и тромбоэмболических осложнений.
Можно говорить о мерцательной аритмии, если обнаружены следующие симптомы:
Но как только восстанавливается сердечный ритм, эти симптомы исчезают.
Мерцательная аритмия бывает трёх видов:
Точными методами диагностики по выявлению мерцательной аритмии и причин приводящих к ней, считаются следующие:
Можно самостоятельно измерить пульс и оценить регулярность и частоту сердечных сокращений. Учащённый или замедленный, а также аритмичный пульс указывает на нарушения сердечного ритма.
Прежде всего, записаться на консультацию к кардиологу. Доктор назначит лечение, предупреждающее «срывы ритма» и их осложнения, скорректирует заболевания, приводящие в пароксизму мерцательной аритмии. В ряде случаев при пароксизме мерцательной аритмии может потребоваться стационарное лечение и электроимпульсное восстановление ритма. Придется пересмотреть и образ жизни. При злоупотреблении курением, алкоголем и жирной пищей рекомендуется отказаться от всего, что может плохо влиять на здоровье. Крепкий чай и кофе тоже могут вызывать сбой сердечного ритма, поэтому рекомендуется сократить их потребление.
Что такое стенокардия и тахикардия и аритмия
Стенокардия и тахикардия — это схожие патологические процессы, характеризующиеся нарушением сердечного ритма, болезненными ощущениями в грудной области. Разница заключается в причинах возникновения болезней. Лечение должно контролироваться врачом.
Тахикардия и стенокардия относятся к числу наиболее распространенных сердечных патологий. Взаимосвязь между заболеваниями есть, но каждое из них обладает разной симптоматикой, клинической картиной и природой возникновения. Так, например, стенокардия чаще всего является следствием нарушений аритмического характера. Приступы нередко провоцирует кислородное голодание некоторых участков сердца, что приводит к их ослаблению и повреждению. Аритмия часто развивается на фоне других патологических процессов сердечно-сосудистой системы, гипертонии. Чем отличаются тахикардия и стенокардия, симптомы, причины возникновения и факторы риска — далее в этой статье.
Описание
В моей врачебной деятельности данные состояния встречаются практически ежедневно. Ведь именно проблемы с сердцем настораживают людей больше всего и заставляют обращаться к специалистам. Сердечные патологии выявляются у лиц абсолютно любого возраста — с рождения и до глубокой старости. Основными жалобами пациентов являются тяжесть, боли в загрудинной области и ощущения сердцебиения, которое в норме не чувствуется. Именно так проявляются стенокардия и тахикардия. Но в чем же их отличия?
Коротко о тахикардии
Тахиаритмия или учащение частоты сердечных сокращений свыше 90 ударов в минуту диагностируется гораздо чаще. Она бывает как патологическая, так и физиологическая. Последняя может наблюдаться в следующих случаях:
Хочу отметить, что патологические виды тахикардии, в свою очередь, несут прямую угрозу для жизни пациентов ввиду развития серьезных гемодинамических осложнений. Они могут формироваться при хронических вариантах ишемической болезни сердца, органических повреждениях миокарда, наличии аномальных путей проведения (например, синдром Вольфа-Паркинсона-Уайта), миокардитах, нейроциркуляторной дистонии. Различают следующие основные разновидности:
Тахикардия является не заболеванием, а лишь симптомом патологии сердца, сосудов, щитовидной железы, надпочечников, гипофиза или вегетативной нервной системы. Более подробно об учащенном сердцебиении, его причинах и требуемом плане обследований можно прочесть здесь.
Коротко о стенокардии
Прежде, чем рассказать о «грудной жабе», я хочу обратить внимание на то, что она всегда является очень опасным заболеванием, угрожающим жизни пациента. В 95 % случаев данная патология развивается ввиду наличия на стенках коронарных артерий, кровоснабжающих сердце, атеросклеротических бляшек различного размера, резко суживающих просвет сосудов. Реже образование связано с их закупоркой тромбом или спазмом. Из-за этого доставка кислорода к миокарду ограничивается. Особенно ощущается его дефицит во время физических нагрузок. Наличие стенокардии напряжения увеличивает вероятность развития инфаркта. Её проявления отмечаются у 90% пациентов перед предшествующим сердечным приступом.
Вероятность развития «грудной жабы» повышается при наличии следующих факторов:
Хочу обратить ваше внимание на то, что наиболее опасными являются нестабильные формы стенокардии, такие как:
Подробнее о стенокардии, ее причинах и методах диагностики болезни читайте здесь.
Разница в происхождении
Аритмия и тахикардия имеют сходное происхождение, поэтому и причины, по которым они возникают, обычно одинаковы. Физиологическое нарушение ритма бывает в следующих случаях:
Все патологические причины аритмии или учащения сокращений миокарда можно разделить на сердечные и внесердечные. В первом случае основным заболеванием являются:
Отклонение от нормального синусового ритма может возникать и в случае других болезней или состояний:
В некоторых случаях нарушение ритмичности сокращений происходит по непонятной причине, тогда они считаются идиопатическими.
Основным отличием аритмии является неравномерность интервалов между сокращениями мышцы сердца. При тахикардии промежутки одинаковы, но при этом их частота достигает 90 и более уд/мин.
Основные проявления
Среди всех жалоб, которые предъявляют на моем приеме пациенты с тахикардией, наиболее типичными являются следующие:
Клиническая картина стенокардии выглядит следующим образом:
Все проявления «грудной жабы» усиливаются под воздействием стрессовых ситуаций и физического перенапряжения, курения и злоупотребления алкогольной продукцией.
Симптоматика болезней
Признаки стенокардии и аритмии сердца проявляются по-разному. Сбои в сокращении сердечной мышцы (аритмия) могут иметь такие формы:
При стенокардии пациента мучают жгучие и острые боли в грудной клетке, которые распространяются на зону живота, левое плечо и руку, на нижнюю челюсть. У некоторых усиливается потоотделение, может появиться тошнота, доходящая до рвоты. Дыхание больного замедлено, интервалы между вдохами могут длиться до 2-х секунд и более. Для стенокардии характерны такие типичные признаки:
Нетипичными симптомами стенокардии считаются такие:
Такие нехарактерные для этого сердечного недуга явления могут происходить на фоне обострения патологий желудочно-кишечного тракта, легких и при желчнокаменной болезни.
Приступы заболевания имеют разные формы:
Признаки стенокардии и аритмии не должны оставаться без внимания, так как они указывают на отклонения в функционировании самого важного органа — сердца. При бездеятельности и нелечении такие нарушения грозят серьезными осложнениями и даже летальным исходом.
Подходы к лечению
Исходя из своего врачебного опыта, я хочу поделиться важным, но весьма простым моментом. Ничто так не лечит заболевание, как его профилактика. И в особенности данное утверждение касается патологий, затрагивающих сердечно-сосудистую систему.
Но при возникновении заболевания необходимо прибегать только к традиционному лечению.
При стенокардии оно предполагает применение:
Более подробно о том, какие препараты рекомендованы для лечения стенокардии и как их употреблять, читайте в статье по ссылке здесь.
Также отличные результаты показывают хирургические методики — стентирование коронарных артерий или аортокоронарное шунтирование.
Терапия физиологической тахикардии заключается в проведении вегетативных проб (массаж каротидного синуса, надавливание на глазные яблоки, покашливание, задержка дыхания) и устранении причинных факторов. Патологические формы подлежат лечению в условиях стационара с применением различных групп антиаритмических средств.
Совет специалиста
В отношении стенокардии и тахикардии воспользуйтесь следующими профилактическими мероприятиями:
Диагностика стенокардии
При проведении дифференциальной диагностики у пациента необходимо исключить аортальный стеноз и гипертрофическую кардиомиопатию, которые сопровождаются гемодинамическую стенокардию. Существенную диагностическую ценность имеют инструментальные методы исследования.
Чем тахикардия отличается от стенокардии
Заболевания сердечно-сосудистой системы занимают ведущее место среди причин смерти населения. За 2021 год от данной патологии скончалось около 18 млн. людей, что составляет 31% от общей смертности. Только в Российской Федерации от хронических форм ИБС страдает 10 млн. человек, стенокардия же встречается у трети из них, а тахикардия –еще чаще. Оба состояния могут диагностироваться как вместе, так и отдельно, но они имеют кардинальные отличия:
Главное отличие стенокардии от тахикардии заключается в том, что последняя не является заболеванием, а проявлением других более серьезных патологий.
Причины и симптомы стенокардии
Основной причиной развития патологического процесса является атеросклероз, который способствует сужению коронарных сосудов. Степень выраженности атеросклеротического стеноза непосредственно влияет на уровень тяжести стенокардии. На прогрессирование заболевания сильное влияние оказывают несколько факторов риска:
Среди типичной симптоматики недуга выделяют болезненные ощущения в грудной области разного характера (жгучие, давящие, тянущие). В ряде случаев они могут проявляться практически одновременно, быстро чередуя друг друга. Степень выраженности болевого синдрома может быть разной. Часто пациенты переносят его достаточно спокойно, но бывают случаи, когда боль становится невыносимой. Человек начинает испытывать сильный страх, тревогу, панику.
Неприятные ощущения возникают как при малейших нагрузках (при ходьбе, подъеме по лестнице), так и на фоне стрессовых ситуаций или в состоянии покоя. Средняя продолжительность одного приступа составляет двадцать минут. Улучшить самочувствие может «Нитроглицерин». Также человеку необходимо занять вертикальное положение.
Во время подобных атак у больных сильно меняется выражение на лице, их посещает беспокойство, страх, кожные покровы приобретают бледный оттенок, конечности становятся холодными. Длительные приступы могут стать причиной инфарктного состояния. Осложнить патологию может развитие сердечной недостаточности в хронической форме, кардиосклероза.
Клинический случай
На поликлинический прием в один день ко мне обратились два пациента В. и М. в возрасте 37 и 52 лет с жалобами на болевые ощущения в области грудины, возникающие в течение дня. После тщательного опроса удалось установить, что у первого они возникают после употребления кофе, у второго провоцировались физическими нагрузками. У обоих в анамнезе курение в течение длительного времени.
В ходе проведенного холтеровского мониторирования ЭКГ у пациента В. было выявлено учащение частоты сердечных сокращений до 112 ударов в минуту в период с 12:15 до 13:20 и 17:12 до 18:48. Он отметил, что в данный промежуток времени он пил кофе. Был выставлен диагноз «физиологическая тахикардия». У пациента М. был зафиксирована элевация сегмента ST в грудных отведениях во время подъема на 3 этаж. В ходе дообследования у него также было выявлено повышение ЛПНП до 4,2 ммоль/л и холестерина до 5,9 ммоль/л. Таким образом, у него была диагностирована стенокардия напряжения.
Обоим были рекомендованы отказ от курения и ограничение кофе. Пациенту М. были назначены статины, бета-блокаторы и антиагреганты. Спустя полгода их состояние заметно улучшилось.
Понравилась ли вам статья? Поделитесь своими отзывами в комментариях.
Аритмия стенокардия тахикардия что это разница между
В норме регулярные сокращения нашего сердца поддерживаются специальными клетками, которые формируют синусовый узел. Эта структура расположена в верхней части правого предсердия. (Рис. 1)
Рисунок 1 Формирование и распространение электрических импульсов в норме
В ряде случаев нормальная работа сердца может нарушаться, пациенты могут ощущать неритмичный, быстрый или медленный пульс, паузы между сокращениями. Все это называется нарушением ритма сердца или аритмией.
Выделяются несколько видов аритмии:
Наджелудочковые нарушения ритма:
Желудочковые нарушения ритма:
Что же такое пароксизмальная тахикардия?
При обычных условиях в норме частота сердечных сокращений составляет от 60 до 100 ударов в минуту. Сердечный ритм с частотой более 100 ударов в минуту называется тахикардией.
При пароксизмальной тахикардии возникает внезапный приступ (пароксизм) учащенного сердцебиения, как правило вне связи с физической нагрузкой.
Рисунок 2 Пароксизм наджелудочковой тахикардии с частотой 180 в мин.
Как проявляется экстрасистолия?
Лечение аритмий
Для лечения различных видов аритмий применяют как лекарственные, так и хирургические методы лечения. Среди хирургических методов лечения самым распространенным является катетерная аблация.
Катетерная аблация – это малоинвазивная операция, в ходе которой происходит устранение «источника» аритмии с использованием радиочастотной энергии (РЧА) или локального охлаждения тканей сердца (криоаблации).
Появление методики катетерных аблаций стало результатом интенсивного развития науки и появления новых медицинских технологий за последние 20 лет.
Сегодня метод катетерной аблации широко распространен во всем мире (более 1 млн операций ежегодно) и является единственным методом лечения, позволяющим радикально устранить значительную часть нарушений ритма сердца у человека.
Виды катетерных аблаций
Рисунок 3 Расположение катетеров в сердце во время РЧА.
Другой вид воздействия на источник аритмии основан на быстром, глубоком и локальном охлаждении тканей сердца. Такой вид катетерной аблации получил название катетерная криоаблация. Наиболее часто катетерная криоаблация применяется для лечения фибрилляции предсердий, для этого используется специальный катетер-криобаллон. Такой вид операции называется катетерная баллонная криоаблация. (Рис. 4)
Рисунок 4 Расположение баллона в левом предсердии во время криоаблации.
Какие виды аритмий можно устранить с помощью катетерной аблации?
Все нарушения ритма у человека принято разделять в зависимости от локализации «источника» аритмии в сердце человека на «наджелудочковые» и «желудочковые». Причиной (этиологией) аритмий у человека могут быть различные патологические воздействия на сердце (воспаление, ишемия и др), либо они могут быть обусловлены врожденными особенностями (аномалиями) развития сердца, в т.ч. проводящей системы сердца. Нередко обнаружить причину развития аритмии не удается. Такие нарушения ритма (в отсутствие других заболеваний сердца) называют «идиопатическими». Метод катетерной аблации позволяет в большинстве случаев эффективно устранить различные как по этиологии, так и по механизмам развития, аритмии.
Преимущества катетерной аблации
Лечение нарушений сердечного ритма может быть медикаментозным или интервенционным (хирургическим). Следует учитывать, что медикаментозное лечение предусматривает длительный, нередко пожизненный прием антиаритмических препаратов. Прекращение приема лекарств или уменьшение дозы создает условия для рецидива аритмии. Кроме того, использование лекарственных средств часто невозможно из-за побочных эффектов или противопоказано из-за наличия сопутствующих заболеваний сердца.
Сейчас международные и отечественные рекомендации по лечению нарушений сердечного ритма рассматривают метод катетерной аблации в качестве основного метода лечения значительной части нарушений ритма. Подобные рекомендации основаны на том, что катетерная аблация позволяет устранить аритмию не прибегая в дальнейшем к использованию антиаритмических препаратов.
В соответствии с рекомендациями, аблация рекомендуется в следующих случаях:
— в качестве основного метода лечения при аритмиях, где использование катетерной аблации сопровождается высокой эффективностью и безопасностью (наджелудочковые тахикардии, трепетание предсердий)
-в качестве альтернативного вида лечения, как правило, при неэффективности лекарственной терапии или развитии побочных эффектов антиаритмических препаратов (фибрилляция предсердий, желудочковые аритмии)
О катетерной аблации
Перед проведением РЧА в отделении выполняется необходимое обследование (анализы крови, инструментальные методы диагностики) в течение, как правило, 2-3 дней. В день операции пациент не завтракает, непосредственно перед операцией надевает компрессионный трикотаж (противотромбоэмболические чулки или эластичные бинты).
РЧА выполняется интервенционными аритмологами в рентгеноперационной, оснащенной современным оборудованием для диагностики и интервенционного лечения.
В качестве первого этапа операции проводится т.н. внутрисердечное электрофизиологическое исследование (ВЭФИ), целью которого является уточнение вида тахиаритмии и поиск источника аритмии. (Рис.3 и Рис.4)
Для этого выполняют пункцию сосудов (бедренной вены и, при необходимости, артерии), под рентгеновским контролем проводятся специальные диагностические электроды. При проведении ВЭФИ проводится электрическая стимуляция сердца различных отделов сердца в соответствии с диагностическими алгоритмами. Это позволяют установить точный диагноз и определить локализацию источника аритмии.
В ряде случаев (при фибрилляции предсердий) в качестве анестезиологического пособия используется ингаляционный наркоз, в остальных случаях – местная анестезия.
Продолжительность операции определяется ее объемом и занимает от 1.5 до 3-х часов.
После РЧА на место прокола сосуда накладывается давящая повязка и пациент переводится в послеоперационную палату, где в течение не менее 12 часов находится под контролем врача анестезиолога-реаниматолога. Все это время пациент соблюдает строгий постельный режим.
Для исключения возможных осложнений после РЧА всем пациентам проводится комплексное послеоперационное обследование.
В среднем период госпитализации для проведения РЧА не превышает 5 дней.
Безопасность и эффективность
Эффективность катетерной аблации в зависимости от вида аритмии составляет от 70 до 99%. Риск потенциальных осложнений после операции, как правило, не превышает 1%, однако может достигать 4-5% для наиболее сложных нарушений сердечного ритма. Принятие решения о проведение интервенционного лечения в каждом случае принимается нашими специалистами с учетом мнения пациента на основе полной информации о пользе и потенциальных рисках хирургического лечения.
Катетерная аблация фибрилляции предсердий
Что такое Фибрилляция предсердий?
При фибрилляции предсердий (мерцательной аритмии) вместо регулярного сердечного ритма в предсердиях возникают множественные электрические волны, приводящие к хаотичным сокращениям обоих предсердий с очень высокой частотой. [Рис. 5]
Рисунок 5. Фибрилляция предсердий
Фибрилляция предсердий (мерцательная аритмия), как правило, проявляется учащенным нерегулярным сердечным ритмом, одышкой, плохой переносимостью физических нагрузок. Нередко фибрилляция предсердий протекает бессимптомно и обнаруживается случайно при регистрации ЭКГ.
Нередко у пациентов с фибрилляцией предсердий (мерцательной аритмии) обнаруживается еще один вид нарушений сердечного ритма – трепетание предсердий. [ Рис.6 ]
Рисунок 6. Типичное трепетание предсердий.
Симптомы трепетания предсердий мало отличаются от фибрилляции предсердий. Точная диагностика этих нарушений ритма и тактика лечения должен определять врач кардиолог-аритмолог.
Зачем и как лечить фибрилляцию предсердий?
Лечение фибрилляции предсердий ставит своей целью: 1) устранение симптомов аритмии, т.е. улучшение качества жизни пациентов; 2) устранение угрозы развития сердечной недостаточности; 3) профилактика тромбоэмболических осложнений.
По данным мировой медицинской статистики фибрилляция предсердий (мерцательная аритмия) – самое часто встречающееся (1-2 % в популяции) нарушение сердечного ритма. У значительной части пациентов (до 40%) ФП носит бессимптомный характер. У этой категории больных медикаментозное антиаритмическое или немедикаментозное лечение (катетерная аблация) ФП, как правило, не проводится. Лечение этих пациентов заключается в контроле частоты сердечного ритма и назначении антикоагулянтов для профилактики тромбоэмболических осложнений.
Пациентам, у которых фибрилляция предсердий сопровождается описанными выше симптомами, назначают постоянную антиаритмическую терапию, направленную на профилактику рецидивов ФП. Приблизительно у одной трети среди всех больных с ФП удается подобрать эффективный антиаритмический препарат или их комбинацию.
У 30% больных с симптомной, плохо переносимой фибрилляцией предсердий не удается подобрать эффективную антиаритмическую терапию, либо прием антиаритмических средств противопоказан, сопровождается развитием побочных эффектов или пациенты не хотят придерживаться тактики длительного консервативного медикаментозного лечения. Этой категории больных в соответствии с современными международными и российскими рекомендациями показано проведение катетерной аблации.
Следует подчеркнуть, что выбор вариантов лечения в каждом конкретном случае – задача кардиолога-аритмолога с учетом мнения пациента и объективных медицинских данных.
Катетерная и хирургическая аблация
В зависимости от формы фибрилляции предсердий (пароксизмальная, персистирующая или постоянная), наличия другой патологии со стороны сердечно-сосудистой системы и сопутствующих заболеваний применяются 3 разновидности катетерной (или хирургической) аблации:
· катетерная аблация (деструкция) АВ узла – разновидность внутрисердечной катетерной аблации, которая применяется в тех случаях, когда ФП сопровождается стойко высокой частотой сердечных сокращений при невозможности медикаментозного контроля или радикального устранения ФП. Аблация АВ узла проводится только после имплантации искусственного водителя ритма (кардиостимулятора).
РЧА или криоаблация?
Рисунок 7. Левое предсердие и легочные вены. Мультиспиральная компьютерная томография
Именно поэтому, большинству пациентов с пароксизмальной и персистирующей формами фибрилляции предсердий показано выполнение катетерной аблации (изоляции) легочных вен.
Видео 1. Баллонная криоаблация.
В большинстве случаев полная изоляция достигается однократным криовоздействием в течение нескольких минут, что является безусловным преимуществом перед радиочастотной аблацией. Оба вида катетерных аблаций проводятся в рентгеноперационной под наркозом или в условиях глубокой седации. Данные вмешательства являются высокотехнологичными видами медицинской помощи и должны выполняться квалифицированными специалистами с достаточным опытом интервенционных вмешательств.
Эффективность и безопасность
Общепринятым определением эффективности катетерной аблации при ФП считается отсутствие любых предсердных аритмий после операции без применения антиаритмических средств. Контроль за эффективностью осуществляется клинически (самоконтроль пациентов) или с использованием систем длительной регистрации ЭКГ (ХМ ЭКГ или специальные имплантируемые регистраторы сердечного ритма).
Одним из основных факторов, определяющих эффективность катетерных аблаций при ФП является длительность эпизодов фибрилляции. В тех случаях когда приступы аритмии не превышают нескольких часов или дней (т.н. пароксизмальная форма) и, как правило, закачиваются самостоятельно, операция максимально эффективна. В сравнительных исследованиях (международное исследование «Fire and Ice») рецидивов ФП в течение первого года не было у 65% больных как после РЧА, так и после баллонной криоаблации. При этом, есть наблюдения, что у лиц без сопутствующей кардиальной патологии эффективность баллонной криоаблации может достигать 80-90%.
У пациентов с персистирующей формой ФП, т.е. с аритмией длительностью более 7 дней, а также требующей для восстановления синусового ритма проведения медикаментозной или электрической кардиоверсии, ожидаемая эффективность катетерных аблаций – около 50-60%.
Если после катетерной аблации ФП рецидивирует с прежней частотой и длительностью, оправданным является проведение повторного вмешательства.
Осложнения при катетерной аблации ФП могут проявляться в виде повреждения сосудов в месте пункции, перфорации стенки сердца с развитием тампонады, образование тромбов в полости сердца и тромбоэмболическими осложнениями, термическим повреждением пищевода, развитием пареза диафрагмального нерва и рядом других. Применение современных высокотехнологичных методов контроля во время внутрисердечных вмешательств, достаточный опыт и квалификация врача позволяет выполнять данные вмешательства эффективно и без значительного риска развития осложнений.
Вместе с тем, необходимо четко осознавать, что решение о проведении интервенционного лечения ФП должен принимать врач с достаточным опытом лечения подобной категории больных, объективно учитывая аргументы «за и против».
Катетерная аблация ФП в отделе клинической электрофизиологии и рентгенхирургии нарушений ритма
Интервенционная аритмология – одно из основных направлений в научной и клинической работе отдела клинической электрофизиологии с момента его основания в 1990 г. Почти 20 лет насчитывает опыт лечения различных нарушений сердечного ритма с использованием технологии катетерных аблаций.
С 2012 года в отделе был внедрен метод катетерных аблаций при ФП. Сегодня приоритетным методом, используемым в клинической практике отдела клинической электрофизиологии при немедикаментозном лечении ФП является метод баллонной криоаблации. Этот выбор основан на том, что криоаблация при ФП не уступает по эффективности радиочастотной, являясь при этом наиболее безопасным методом интервенционного лечения ФП, что было доказано при анализе многолетнего опыта ведущих мировых центров в лечении ФП.
Специалисты отдела клинической электрофизиологии проводят полноценное предоперационное обследование пациентов, выполняют интервенционное вмешательство и обеспечивают амбулаторное наблюдение за всеми пациентами в течение не менее 1 года после катетерной криоаблации ФП. В тех случаях, когда у пациентов имеются сложные сопутствующие нарушения сердечного ритма применяется комплексное (одномоментное) интервенционное лечение, либо т.н. «гибридная терапия», сочетающая катетерное вмешательство и последующее медикаментозное лечение. В случае рецидива ФП может быть выполнена повторная баллонная криоаблация или радиочастотная катетерная аблация.
Радиочастотная аблация пароксизмальных наджелудочковых тахикардий
Наиболее часто встречаются следующие виды пароксизмальных наджелудочковых тахикардий:
-Пароксизмальная атриовентрикулярная узловая реципрокная тахикардия или АВ узловая тахикардия. Она характеризуется наличием врожденной аномалии – дополнительного пути в АВ-узле, который в норме проводит импульс от предсердий к желудочкам. Эта аномалия и является причиной возникновения тахикардии (рис. 9);
Рис. 9. Пароксизм АВ-узловой тахикардии на ЭКГ.
-Пароксизмальная тахикардия при синдроме Вольфа-Паркинсона- Уайта (синдром WPW) тоже возникает вследствие врожденной аномалии – дополнительного пути между предсердиями и желудочками (п. Кента). (Рис. 10);
Рис.10 Пучок Кента левой боковой локализации
-Предсердная тахикардия может иметь источник как в левом, так и в правом предсердиях (рис.11), и может быть следствием сопутствующих заболеваний сердца (ишемическая болезнь сердца, гипертоническая болезнь или пороки клапанов), либо иметь т.н. идиопатический (без сопутствующей патологии) характер.
Рис.11 Источники предсердной тахикардии в левом предсердии (обозначено стрелками)
ЭКГ, зарегистрированная во время пароксизма тахикардии, зачастую не позволяет поставить точный диагноз.
Уточнить его позволяют такие методы обследования как чреспищеводная электрокардиостимуляция (ЧПЭС) или внутрисердечное электрофизиологическое исследование (ВЭФИ), которые являются стандартными методами диагностики аритмий.
Хирургическое лечение вышеперечисленных типов тахикардий с помощью радиочастотной аблации (РЧА) позволяет полностью избавиться от аритмии, эффективность метода составляет 97-99%. При этом риск потенциальных осложнений РЧА, как правило, не превышает 1%.
Желудочковые тахикардии
При желудочковых тахикардиях патологический импульс циркулирует в тканях миокарда правого или левого желудочков.
Этот вид аритмии может встречаться у здоровых лиц без какой-либо серьезной патологии сердца. Зачастую эти нарушения ритма сердца имеют доброкачественное течение и не всегда требуют лечения.
Рисунок 12 Желудочковая тахикардия
В настоящее время для лечения желудочковых тахикардий как правило используют немедикаментозные методы лечения, такие как радиочастотная аблация (РЧА) или имплантация кардиовертера-дефибриллятора.
Для выбора оптимального метода лечения необходимо проведение всестороннего обследования.