Артериальная гипертензия 3 степени риск ссо 3 что это
О сердце
Слово «гипертензия» в буквальном смысле переводится с латинского как «сверхнапряжение». Какие стадии и степени есть у гипертензии и сколько факторов риска влияет на ее развитие — подробно в нашей статье.
Классификации гипертензии и разница между ними
Врачи различают три степени и три стадии заболевания. Эти понятия часто путают, однако между ними есть существенная разница.
Степени артериальной гипертензии
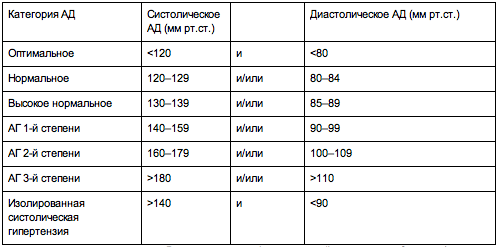
Это классификация по уровням артериального давления (АД): верхнего (систолического) и нижнего (диастолического).
Расширенная классификация уровней артериального давления (в соответствии с Национальными клиническими рекомендациями по лечению гипертонии). Считать кровяное давление «чисто техническим показателем» ошибочно: чем выше его постоянный уровень, тем серьезнее ситуация
Стадии артериальной гипертензии
Здесь деление на категории идет уже по серьезности изменений в организме: насколько выражены эти изменения и как сильно страдают органы-мишени — кровеносные сосуды, сердце и почки. Их поражение — отдельный критерий для оценки риска.
Термин «гипертоническая болезнь» предложен Г.Ф.Лангом в 1948 г. и соответствует термину «эссенциальная гипертензия» (гипертония), который используется в зарубежных странах.
На любой из стадий заболевания давление также может соответствовать любой степени — от первой до третьей. Это очень индивидуально, поэтому, помимо показателей на тонометре, следует ориентироваться на данные обследования. Конкретные показатели всегда принимаются во внимание при назначении терапии, рекомендациях и прогнозах.
Артериальная гипертензия Ⅰ стадии
При регулярном посещении врача и соблюдении правил жизни гипертоника не требует серьезного медицинского вмешательства, если нет ухудшения здоровья.
Прогноз зависит от уровня АД и количества факторов риска: курение, ожирение, уровень холестерина и т.д.
Артериальная гипертензия Ⅱ стадии
Если вовремя не скорректировать процесс лекарственными препаратами, болезнь может прогрессировать и перейти в третью стадию. Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Артериальная гипертензия Ⅲ стадии
В этом состоянии требуются препараты не только для снижения давления, но и для лечения сопутствующих заболеваний. Рекомендация актуальна и для первых двух стадий гипертонической болезни, если у пациента диагностирован диабет, болезни почек или другие патологии.
Артериальная гипертензия — 4 группы риска
Чтобы уберечь сердце и сосуды от поражения и не пропустить состояние, когда будет уже поздно, нужно знать, от каких факторов зависит течение болезни.
4 группы факторов риска:
Между факторами риска и классификацией по тяжести заболевания есть прямая связь. Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Для определения своей группы риска нужно знать уровень АД и стадию заболевания.
Группы высокого и очень высокого риска
Эти состояния считаются самыми серьезными и требуют особого внимания.
При сочетании более трех факторов риска и артериальной гипертензии 2 степени пациент попадает в группу высокого риска. Также к ней относятся все, у кого существенно выражен хотя бы один показатель из следующих:
повышение уровня общего холестерина от 8 ммоль/л (310 мг/дл),
гипертония третьей степени (систолическое артериальное давление выше или равно 180 мм рт. ст., диастолическое — выше 110 мм рт.ст.),
хроническая болезнь почек третьей стадии,
гипертрофия левого желудочка,
сахарный диабет без поражения органов-мишеней.
К группе очень высокого риска относят пациентов с любым из следующих факторов:
Атеросклеротические заболевания сердца и сосудов, подтвержденные клинически или в ходе визуализирующих исследований (АССЗ). Это может быть стабильная стенокардия, коронарная реваскуляризация (аортокоронарное шунтирование и другие процедуры реваскуляризации артерий), инсульт и транзиторные ишемические атаки, ранее перенесенный острый коронарный синдром (инфаркт или нестабильная стенокардия), а также заболевание периферических артерий. Обязательно учитываются результаты визуализирующих исследований, значимые для прогноза клинических событий: значительный объем бляшек на коронарных ангиограммах или сканах компьютерной томографии (многососудистое поражение коронарных артерий со стенозом двух основных эпикардиальных артерий более чем на 50 %) или по результатам УЗИ сонных артерий.
Сахарный диабет с поражением органов-мишеней, или наличием как минимум трех значимых факторов риска из указанных в следующей части статьи, сюда же приравнивается сахарный диабет первого типа ранней манифестации и длительного течения (более 20 лет).
Гипертония: диагностика и лечение
Малоподвижный образ жизни, постоянные сильные стрессы, вредные привычки могут привести к появлению патологий сердца. Гипертония – одно из частых заболеваний современного человека. Эта патология характеризуется повышенным артериальным давлением в спокойном состоянии и в течение длительного времени.
Чем опасна гипертония?
Сердце продвигает кровь по кровеносным сосудам, обеспечивая все клетки организма кислородом и питательными веществами. В случае, когда кровеносные сосуды закупориваются или теряют свою эластичность, сердце начинает работать сильнее и увеличивает давление внутри сосудов.
На фоне болезни при несвоевременном лечении могут возникнуть такие серьезные патологии, как острая сердечная недостаточность, гипертонический криз, инсульт, инфаркт миокарда.
Сложность гипертонии в том, что часто она годами протекает практически бессимптомно и человек не знает о существовании у него болезни. Часто наблюдаются симптомы – головная боль, усталость, снижение памяти, головокружение, повышенное давление, на которые человек просто не обращает внимания. Это может говорить о начале развития заболевания.
Симптомы гипертонии
Причины развития гипертонии
Гипертония и гипертензия: в чем разница?
Гипертония – хроническое заболевание, которое характеризуется стойким повышением артериального давления и общего тонуса мышц.
Гипертензия – состояние организма человека при повышенном давлении. В отличие от гипертонии, которая является самостоятельным заболеванием, гипертензия – симптом патологического состояния.
Виды гипертонии сердца
Существует множество классификаций заболевания, которые основываются на внешнем виде пациента, уровне давления, причинам повышения артериального давления, характеру протекания заболевания. Однако, повсеместно врачи используют классификацию по степени протекания недуга.
Гипертония 1 степени – называется еще доклинической стадией. Это наиболее мягкая форма гипертонии, при которой артериальное давление достигает значения 140/90 мм. ртутного столба. Наблюдаются легкие головные боли, снижение работоспособности, общая утомляемость. Во время пребывания больного в спокойном состоянии давление нормализуется.
Гипертония 2 степени – умеренная стадия, при которой давление увеличивается до отметки 180/110 мм. рт. ст. наблюдается образование атеросклеротических бляшек, гипертрофии левого желудочка сердца, повышенная концентрация креатинина.
Гипертония 3 степени – давление повышается до 220/115 мм. рт. ст. в этом случае высок риск развития осложнений. При такой степени развития патологии нарушено кровоснабжение внутренних органов. Заболевание 3 степени может проявлять себя почечной недостаточностью, кровоизлиянием из глаз, слепотой.
Как диагностировать болезнь?
При появлении первых симптомов гипертонии, обратитесь на консультацию к кардиологу. Он проведет осмотр и направит на анализы:
По результатам анализов лечащий врач определит имеет ли место гипертоническая болезнь, стабильность повышения давления, степень развития патологических изменений внутренних органов, причину повышенного давления.
Лечение гипертонии
Метод лечебной терапии зависит от степени развития заболевания. При первой доклинической стадии можно поддерживать нормальный уровень артериального давления без применения медикаментов. Пациенту нужно сбалансировать питание, отказаться от вредных привычек, вести активный образ жизни и нормализовать режим сна и работы.
При лечении 2 степени гипертонии врач назначает медикаментозное средство для длительного применения и с минимальным количеством противопоказаний в совокупности с умеренной активностью и отказом от вредных привычек. Лекарственный препарат выписывается врачом – кардиологом после обследования пациента. Препараты должны приниматься непрерывно, так как это может вызвать инсульт или инфаркт.
Терапия 3 степени гипертонии проводится при помощи 1-2 лекарственных из разных лекарственных групп в совокупности с активным образом жизни и стабилизацией питания и режима сна.
Поэтому при определении лечебной терапии врач должен знать всю историю болезни пациента, учитывать противопоказания, образ жизни и физические характеристики (массу тела, рост).
Лечением гипертонии в Красноярске занимаются в медицинском центре «Медюнион». У нас работают опытные кардиологи, которые проведут полный осмотр и обследование, дружелюбный медицинский персонал и качественное оборудование. Чтобы записаться на консультацию к специалисту или узнать более подробную информацию, оставьте заявку на сайте или по телефону клиники 201-03-03.
Артериальная гипертония
Общая информация
Краткое описание
Название: Артериальная гипертония
Код протокола: I10
Дата разработки протокола: 2013 г.
Категория пациентов: пациенты с эссенциальной и симптоматической артериальной гипертонией.
Пользователи протокола: врачи общей практики, терапевты, кардиологи.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Факторы риска |
— Значение САД и ДАД
— Уровень пульсового АД (у пожилых).
— Возраст (мужчины >55 лет, женщины >65 лет)
— Курение
— Дислипидемия: ОХС>5,0 ммоль/л (>190 мг/дл), или ХС ЛПНП >3,0 ммоль/л (>115 мг/дл), или ХС ЛПВП у мужчин 1,7 ммоль/л (>150 мг/дл)
— Гликемия плазмы натощак 5,6-6,9 ммоль/л (102-125 мг/дл)
— Нарушение толерантности к глюкозе
— Абдоминальное ожирение: окружность талии у мужчин ≥102 см, у женщин ≥88 см
— Семейный анамнез ранних сердечнососудистых заболеваний (у женщин до 65 лет, у мужчин до 55 лет). Сочетание 3 из следующих 5 критериев свидетельствует о наличии метаболического синдрома: абдоминальное ожирение, изменение гликемии натощак, АД> 130/85 мм.рт.ст., низкий уровень ХС ЛПВ, высокий уровень ТГ.
— ЭКГ-признаки ГЛЖ (индекс Соколова-Лайона >3 8 мм, индекс Корнелла >2440 мм х мс) или:
— Эхокардиографические признаки ГЛЖ* (индекс массы миокарда ЛЖ >125 г/м 2 у мужчин и >110 г/м 2 у женщин)
— Утолщение стенки сонной артерии (комплекс интима-медиа >0,9 мм) или наличие атеросклеротической бляшки
— Скорость карогидно-феморальной пульсовой волны >12 м/с
— Небольшое повышение уровня креатинина сыворотки: до 115-133 мкмоль/л у мужчин 107-124 мкмоль/л у женщин
— Низкий клиренс креатинина** ( 22 мг/г у мужчин или у женщин >31 мг/г
— Глюкоза плазмы натощак >7,0 ммоль/л (126 мг/дл) при повторных измерениях
— Глюкоза плазмы после нагрузки глюкозой >11,0 ммоль/л (198 мг/дл).
— Цереброваскулярная болезнь: ишемический инсульт, кровоизлияние в мозг, транзиторная ишемическая атака;
— Заболевания сердца: инфаркт миокарда, стенокардия, реваскуляризация, сердечная недостаточность;
— Поражения почек: диабетическая нефропатия, нарушение функции почек (креатинин сыворотки у мужчин >133 мкмоль (>1,5 мг/дл), у женщин >124 мкмоль/л (>1,4 мг/дл); протеинурия >300 мг/сутки
— Заболевания периферических артерий
— Тяжелая ретинопатия: кровоизлияния или экссудаты, отек соска зрительного нерва
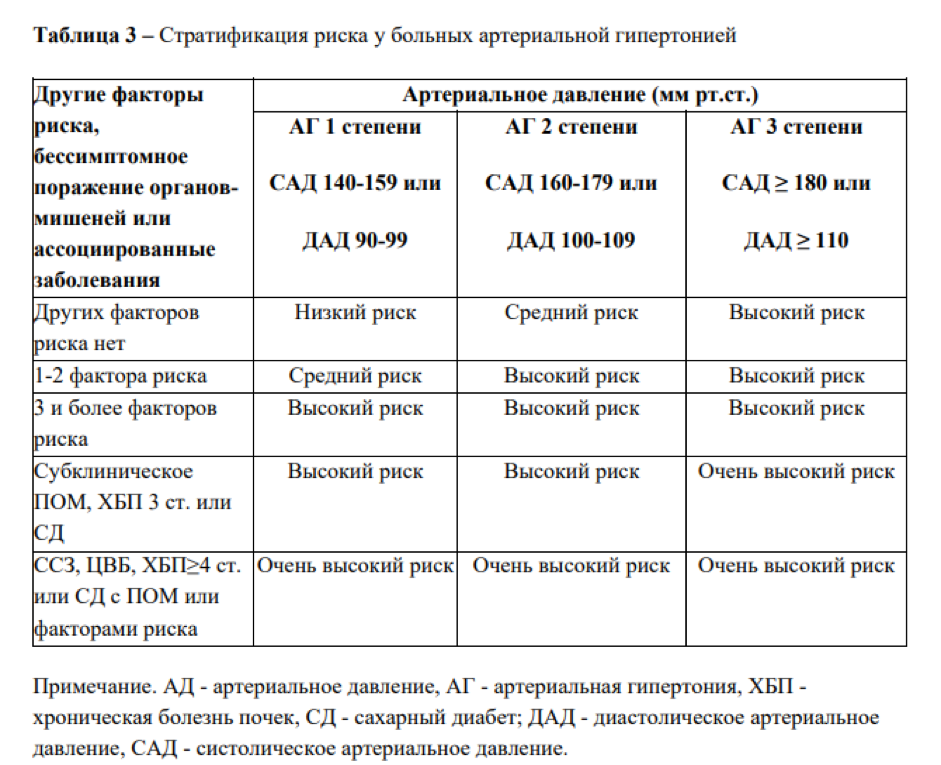
Термин «дополнительный риск» используется, чтобы подчеркнуть, что риск ССО и смерти от них у лиц с АГ всегда выше, чем в целом в популяции. На основании стратификации риска к группам высокого и очень высокого риска согласно Европейским рекомендациям по АГ (2007) относят лиц, у которых выявляются изменения, представлены в таблице 3.
Следует отметить, что наличие множественных факторов риска, ПОМ, СД и АКС однозначно указывает на очень высокий риск (таблица 4).
| Критерии высокого риска |
— САД >180 мм.рт.ст. и/или ДАД > 110 мм.рт.ст.
— САД >160 мм.рт.ст. при низком ДАД ( 3 факторов риска
— IIOM:
— ГЛЖ по данным ЭКГ или ЭхоКГ
— ультразвуковые признаки утолщения стенки сонной артерии или атеросклеротическая бляшка,
— увеличение жесткости стенки артерии,
— умеренное повышение сывороточного креатинина,
— уменьшение КК
— Микроальбуминурия или протеинурия
— АКС
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические критерии:
1. Связь повышения АД с хронической нервно-психологической травматизацией, профессиональными вредностями.
2. Наследственная предрасположенность (40-60%).
3. Чаще доброкачественное течение.
4. Значительные колебания АД, особенно систолического в течение суток. Кризовый характер течения.
5. Клинические признаки повышенной симпатикотонии, склонность к тахикардии, потливость, чувство тревоги.
6. Клинические, ЭКГ и рентгенологические признаки синдрома АГ.
7. Синдром Салюса-Гунна 1-3 степени на глазном дне.
8. Умеревное снижение концентрационной функции почек (изогипостенурия, протеинурия).
9. Наличие осложнений АГ (ИБС, ХСН, нарушение мозгового кровообращения).
Лабораторные исследования. [2]
Обязательные исследования, которые следует провести до начала лечения с целью выявления поражения органов-мишеней и факторов риска:
— общий анализ крови и мочи;
— биохимический анализ крови (калий, натрий, глюкоза, креатинин, мочевая кислота, липидный спектр).
Инструментальные исследования. [2]
— ЭКГ в 12 отведениях
— ЭхоКГ для оценки гипертрофии левого желудочка, состояния систолической и диастолической функций
— рентгенография грудной клетки
— осмотр глазного дна
— ультразвуковое исследование артерий
— УЗИ почек.
Показания для консультации специалистов. [2]
Невропатолог:
1. Острые нарушения мозгового кровообращения
— инсульт (ишемический, гемораргический);
— преходящие нарушения мозгового кровообращения.
2. Хронические формы сосудистой патологии мозга
— начальные проявления недостаточности кровоснабжения мозга;
— дисциркуляторная энцефалопатия;
Окулист:
— гипертоническая ангиоретинопатия;
— кровоизлияния в сетчатку;
— отек соска зрительного нерва;
— отслойка сетчатки;
— прогрессирующая потеря зрения.
Нефролог:
— исключение симптоматических гипертензий;
— суточное мониторирование АД.
Перечень основных и дополнительных диагностических мероприятий
Основные исследования:
1. общий анализ крови и мочи;
2. содержание в плазме крови глюкозы (натощак);
3. содержание в сыворотке крови ОХС, ХС ЛВП, ТГ, креатинина;
4. определение клиренса креатинина (по формуле Кокрофта-Гаулта) или СКФ (по формуле MDRD);
5. ЭКГ;
| Наименование услуги | Кл | Ур. | Обоснование |
| Суточное мониторирование АД | I | А | Многочасовой динамический контроль АД, коррекция лечения |
| ЭхоКГ | I | А | Определение степени поражения миокарда, клапанов и функционального состояния сердца. |
| Общий анализ, крови | I | С | Определение общей картины крови |
| Электролиты крови | I | С | Контроль за электролитным обменом. |
| Общий белок и фракции | I | С | Изучение белкового обмена |
| Мочевина крови | I | С | Изучение состояния функции почек |
| Креатинин крови | I | С | Изучение состояния функции почек |
| Коагулограмма | I | С | Определение свертывающей системы крови |
| Определение ACT, АЛТ, билирубина | I | С | Оценка функционального состояния печени |
| Липидный спектр | I | С | |
| Общий анализ мочи | I | С | Изучение состояния функции почек |
| Проба Реберга | I | С | Изучение состояния функции почек |
| Проба Нечипоренко | I | С | Изучение состояния функции почек |
| Проба Зимницкого | I | С | Изучение состояния функции почек |
| Рентгенография органов грудной клетки | I | С | Определение конфигурации сердца, диагностики застоя в малом круге кровообращения |
| Консультация офтальмолога | |||
| Консультация невропатолога |
Дифференциальный диагноз
| Форма АГ | Основные методы диагностики | |
| Почечные АГ: Реноваскулярная АГ | — инфузионная ренография — сцинтиграфия почек — допплеровское исследование кровотока в почечных сосудах — аортография раздельное определение ренина при катетеризации почечных вен | |
| Ренопаренхиматозная АГ: Гломерулонефрит | ||
Хронический пиелонефрит
— биопсия почки
— инфузионная урография
— посевы мочи
Первичный гиперальдостеронизм (синдром Кона)
— определение уровня альдостерона и активности ренина плазмы
— КТ надпочечников
Лечение
Медикаментозное лечение [2]
Клиническая тактика:
В настоящее время для лечения АГ рекомендованы пять основных классов антигипертензивных препаратов (АГП): ингибиторы ангиотензин-превращающего фермента (ИАПФ), блокаторы рецепторов AT1 (БРА), антагонисты кальция (АК), диуретики, β-адреноблокаторы (β-АБ). В качестве дополнительных классов АГП для комбинированной терапии могут использоваться ɑ-АБ и агонисты имидазолиновых рецепторов.
| ИАПФ | БРА | β-АБ | АК |
| ХСН Дисфункция ЛЖ ИБС Диабетическая нефропатия Недиабетическая нефропатия ГЛЖ Атеросклероз сонных артерий Протеинурия/МАУ Мерцательная аритмия СД МС | ХСН Перенесенный ИМ Диабетическая нефропатия Протеинурия/МАУ ГЛЖ Мерцательная аритмия МС Кашель при приеме ИАПФ | ИБС Перенесенный ИМ ХСН Тахиаритмии Глаукома Беременность | (дигидропиридиновые) ИСАГ (пожилые) ИБС ГЛЖ Атеросклероз сонных и коронарных артерий Беременность |
| АК (верапамил/діштиазем) ИБС Атеросклероз сонных артерий Суправентрикулярные тахиаритмии | Диуретики тиазидные ИСАГ (пожилые) ХСН | Диуретики (антагонисты альдостерона) ХСН Перенесенный ИМ | Диуретики петлевые Конечная стадия ХПН ХСН |
| Класс препаратов | Абсолютные противопоказания | Относительные противопоказания |
| Тиазидные диуретики | Подагра | МС, НТГ. ДЛП, беременность |
| β-АБ | Атриовентрикулярная блокада 2-3 степени БА | Заболевания периферических артерий, МС, НТГ, спортсмены и физически активные пациенты, ХОБЛ |
| АК дигидропиридиновые | Тахиаритмии, ХСН | |
| АК недигидропиридиновые | Атриовентрикулярная блокада 2-3 степени, ХСН | |
| ИАПФ | Беременность, гиперкалиемия, двусторонний стеноз почечных артерий, ангионевротический отек | |
| БРА | Беременность, гиперкалиемия, двусторонний стеноз почечных артерий | |
| Диуретики антагонисты альдостерона | Гиперкалиемия, ХПН |
| Поражение органов-мишеней | |
| • ГЛЖ • Бессимптомный атеросклероз • МАУ • Поражение почек | • БРА, ИАПФ. АК • АК, ИАПФ • ИАПФ, БРА • ИАПФ, БРА |
| Ассоциированные клинические состояния | |
| • Предшествующий МИ • Предшествующий ИМ • ИБС • ХСН • Мерцательная аритмия пароксизмальная • Мерцательная аритмия постоянная • Почечная недостаточность/протеинурия • Заболевания периферических артерий | • Любые антигипертензивные препараты • β-АБ, ИАПФ. БРА • β-АБ, АК, ИАПФ. • Диуретики, β-АБ, ИАПФ, БРА, антагонисты альдостерона • ИАПФ, БРА • β-АБ, недигидропиридиновые АК • ИАПФ, БРА, петлевые диуретики • АК |
| Особые клинические ситуации | |
| • ИСАГ (пожилые) • МС • СД • Беременность | • диуретики, АК • БРА, ИАПФ, АК • БРА, ИАПФ • АК, метилдопа |
| Наименование | Ед. изм. | Кол-во | Обоснование | Кл. | Ур. |
| Ингибиторы АПФ Эналаприл 5 мг, 10 мг, 20 мг Периндоприл 5 мг, 10 мг Рамиприл 2,5 мг, 5 мг, 10 мг Лизиноприл 10 мг, 20 мг Фозиноприл 10 мг, 20 м г Зофеноприл 7,5 мг, 30 мг | Табл. Табл. Табл. Табл. Табл. Табл. | 30 30 28 28 28 28 | Гемодинамический и органопротективный эффекты | I | А |
| Блокаторы рецепторов ангиотензина Валсартан 80 мг, 160 мг Лозартан 50 5мг. 100 мг Кандесартан 8 мг, 16 мг | Табл. Табл. Табл. | 30 30 28 | Гемодинамический и органопротективный эффекты | I | А |
| Антагонисты кальция, дигидропиридиновые Амлодипин 2,5 мг 5 мг, 10 мг Лерканидипин 10 мг Нифедипин 10 мг, 20 мг, 40 мг | Таб. Таб. Таб. | 30 30 28 | Расширение периферических и коронарных сосудов, уменьшение постнагрузки на сердце и потребности в кислороде | I | А |
| Бета-адреноблокаторы Метопролол 50 мг, 100 мг Бисопролол 2.5 мг, 5 мг., 10 мг Карведилол 6.5 мг, 12,5 мг, 25 мг Небиволол 5 мг | Таб. Таб. Таб. Таб. | 28 30 30 28 | Уменьшение потребности миокарда в кислороде, снижение ЧСС, безопасность при беременности | I | А |
| Диуретики Гидрохлортиазид 25 мг | Табл. | 20 | Объемная разгрузка сердца | I | А |
| Индапамид 1,5 мг, 2,5 мг |
Торасемид 2,5 мг, 5 мг
Фуросемид 40 мг,
Спиронолактон 25 мг, 50 мг
30
30
30
Объемная разгрузка сердца
Объемная разгрузка сердца
Гемодинамическая разгрузка миокарда
I
I
I
А
А
А
ИАПФ + диуретик
БРА + диуретик
ИАПФ + АК
БРА+ АК
Дигидропиридиновый А К + β-АБ
АК + диуретик
Урапидил 30 мг, 60 мг, 90 мг
Моксонидин 0,2 мг, 0,4 мг
Ацетилсалициловая кислота 75 мг, 100 мг.
Аторвастатин 10 мг, 20 мг
Симвастатин 10 мг, 20 мг, 40 мг
Розувастатин 10 мг, 20 мг, 40 мг
Табл.
Табл.
28
30
ацетилсалициловая кислота рекомендуется при наличии перенесенного ИМ, МИ или ТИА, если нет угрозы кровотечения. Низкая доза аспирина также показана пациентам старше 50 лет с умеренным повышением уровня сывороточного креатинина или с очень высоким риском ССО даже при отсутствии других ССЗ. Для минимизации риска геморрагического МИ лечение аспирином может быть начато только при адекватном контроле АД.
статины для достижения целевых уровней ОХС Код
Другие виды лечения
Хирургическое вмешательство. [7]
Катетерная аблация симпатического сплетения почечной артерии, или почечная денервация.
Показания: резистентная артериальная гипертония.
Противопоказания:
— почечные артерии менее 4 мм в диаметре и менее 20 мм в длину;
— манипуляции на почечных артериях (ангиопластика, стентирование) в анамнезе;
— стеноз почечных артерий более 50%, почечная недостаточность (СКФ менее 45 мл/мин/1,75м 2 );
— сосудистые события (ИМ, эпизод нестабильной стенокардии, транзиторная ишемическая атака, инсульт) менее 6 мес. до процедуры;
— любая вторичная форма АГ.
Профилактические мероприятия (профилактика осложнений, первичная профилактика для уровня ПМСП, с указанием факторов риска). [8]
— Диета с ограничением животных жиров, богатая калием
— Уменьшение употребления поваренной соли (NaCI) до 4,5 г/сут.
— Снижение избыточной массы тела
— Отказ от курения и ограничение потребления алкоголя
— Регулярные динамические физические нагрузки
— Психорелаксация
— Соблюдение режима труда и отдыха
Дальнейшее ведение (пр: послеоперационное, реабилитация, сопровождение пациента на амбулаторном уровне в случае разработки протокола для стационара)
Достижение и поддержание целевых уровней АД требуют длительного врачебного наблюдения с регулярным контролем выполнения пациентом рекомендаций по изменению ОЖ и соблюдению режима приема назначенных АГП, а также коррекции терапии в зависимости от эффективности, безопасности и переносимости лечения. При динамическом наблюдении решающее значение имеют установление личного контакта между врачом и больным, обучение пациентов в школах для больных АГ, повышающее приверженность больного лечению.
— При назначении АГТ плановые визиты больного к врачу для оценки переносимости, эффективности и безопасности лечения, а также контроля выполнения полученных рекомендаций, проводятся с интервалом 3-4 недели до достижения целевого уровня АД.
— При недостаточной эффективности АГТ может быть произведена замена ранее назначенного препарата или присоединение к нему еще одного АГП.
— При отсутствии эффективного снижения АД на фоне 2-х компонентной терапии возможно присоединение третьего препарата (одним из трех препаратов, как правило, должен быть диуретик) с обязательным последующим контролем эффективности, безопасности и переносимости комбинированной терапии.
— После достижения целевого уровня АД на фоне проводимой терапии последующие визиты для пациентов со средним и низким риском, которые регулярно измеряют АД дома, планируются с интервалом в 6 месяцев. Для больных с высоким и очень высоким риском, для пациентов, получающих только немедикаментозное лечение, и для лиц с низкой приверженностью лечению интервалы между визитами не должны превышать 3 месяца.
— На всех плановых визитах необходимо контролировать выполнение пациентами рекомендаций по лечению. Поскольку состояние органов-мишеней изменяется медленно, контрольное обследование пациента для уточнения их состояния нецелесообразно проводить чаще 1 раза в год.
— При «резистентной» АГ (АД> 140/90 мм.рт.ст. во время лечения тремя препаратами, один из которых диуретик, в субмаксимальных или максимальных дозах), следует убедиться в отсутствии субъективных причин резистентности («псевдорезистентности») к терапии. В случае истиной рефрактерности следует направить больного на дополнительное обследование.
— Лечение пациента с АГ проводится постоянно или, по сути дела, у большинства больных пожизненно, т. к. его отмена сопровождается повышением АД. При стойкой нормализации АД в течение 1 года и соблюдении мер по изменению ОЖ у пациентов с низким и средним риском возможно постепенное уменьшение количества и/или снижение доз принимаемых АГП. Снижение дозы и/или уменьшение числа используемых медикаментов требует увеличения частоты визитов к врачу и проведения СКАД дома, для того, чтобы убедиться в отсутствии повторных повышений АД.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе.