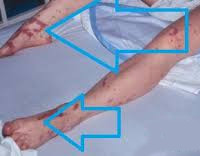
Асептический шок что это
Инфекционно-токсический шок
Терминология
Следует сказать несколько слов о том, что такое шок вообще. Общепринятого определения не существует, зато в публикациях данной тематики часто цитируется крылатая фраза французского хирурга L.Deloyers:
«Шок легче распознать, чем описать, и легче описать, чем дать ему определение».
Тем не менее, смыслообразующими, критериальными признаками понятия «шок» практически все авторы признают следующее:
Причины
Симптоматика
Клиническая картина ИТШ определяется, в основном, двумя факторами: нарушения гемодинамики и общая интоксикация. Отмечается лихорадочное состояние на фоне высокой или очень высокой температуры, озноб, гипергидроз, интенсивная головная боль, боли в мышцах и/или суставах. Помрачается или утрачивается сознание, угнетаются функции центральной нервной системы. Артериальное давление резко падает. Типичны выраженные диспептические нарушения, олигурия или ишурия. При дальнейшей декомпенсации температура тела становится ниже нормальной, зачастую развивается эпилептиформные судороги, кожные покровы приобретают цианотичный оттенок.
В каждом конкретном случае, однако, имеются свои нюансы и специфические особенности: например, на первый план могут выйти симптомы печеночной, почечной, микроциркуляторной, сердечной, дыхательной недостаточности.
Диагностика
Несмотря на многообразие возможных симптомов, состояние больного, – обычно тяжелое или критическое, – по ряду вышеупомянутых ключевых критериев распознается как шоковое. Кроме анамнестических и клинических данных, при установлении диагноза решающей информативностью обладают результаты лабораторных анализов.
Следует отметить, что понятие «инфекционно-токсический шок» очень близко к понятию «септический шок», однако не является тождественным. Септический шок как крайняя выраженность клиники сепсиса всегда подразумевает присутствие патогена в крови, тогда как инфекционно-токсический шок может развиться и в тех ситуациях, когда болезнетворный микроорганизм не попал в системный кровоток (в отличие от циркулирующих токсинов) или уже эрадицирован антибиотиками.
Лечение
В целом, для подробного рассмотрения тактики купирования ИТШ нужна даже не отдельная статья, а отдельная книга.
Как показано выше, прогноз зависит от ряда факторов (конкретный возбудитель, возраст и тяжесть состояния пациента, своевременность оказания помощи и т.д.). Смертность колеблется в диапазоне примерно от 5 до 65 процентов.
Публикации в СМИ
Шок септический
Cептический шок возможен при перитоните, инфекциях мочевыводящих и жёлчных путей, пневмонии, панкреонекрозе, септических родах и аборте. Чаще всего септический шок возникает в результате действия грамотрицательных бактерий ( Е. coli, Klebsiella, Proteus), но патогенными могут быть и другие агенты (грамположительные бактерии, вирусы, грибки, простейшие).
Патогенез • Изменения сосудистого русла имеют различную направленность (в зависимости от вида микроорганизмов, обусловивших септический шок) •• Грамположительная флора выделяет экзотоксины, вызывающие протеолиз и последующее образование плазмокининов. В рбзультате действия последних развиваются паралич сосудов и артериальная гипотензия по изоволемическому типу •• Грамотрицательная флора содержит эндотоксин, поступающий в кровь при разрушении бактерий. Стимулируя мозговой слой надпочечников, он приводит к выделению катехоламинов и последующему сужению сосудов • Нарушения сократительной функции миокарда при септическом шоке наступают на поздних сроках, в результате длительной коронарной недостаточности. Кроме прямого влияния токсинов на миокард, имеет значение сгущение крови, особенно значительное при перитоните и панкреонекрозе • Дыхательная недостаточность при септическом шоке обусловлена: •• синдромом шокового лёгкого, зависящего от нарушения микроциркуляции •• ухудшением сократимости дыхательных мышц •• несоответствием между функцией лёгких и возросшими требованиями к вентиляции (тахипноэ создаёт компенсаторный дыхательный алкалоз в ответ на избыточное образование органических кислот и угольной кислоты; гипервентиляция также связана с лихорадкой и прямым действием токсинов бактерий на дыхательный центр) • Печёночная недостаточность бывает обусловлена бактериемией, эндотоксемией, а также гипоперфузией и гипоксией органа. Истощаются фиксированные макрофаги (купферовские клетки), возникает портальная гипертензия • Нарушения реологии крови. С одной стороны, поражение печени приводит к уменьшению образования протромбина и повышению фибринолитической активности крови. С другой стороны, уровень фибриногена в крови остаётся высоким, а уровень эндогенного гепарина снижается. Поэтому гиперкоагуляция сохраняется и создаются условия для возникновения ДВС • Почечная недостаточность при септическом шоке возникает в результате гиперкоагуляции. Быстро развиваются необратимые изменения, вплоть до массивного тубулярного некроза • Повреждения поджелудочной железы имеют ишемическое происхождение. Вначале происходит активация секреторной функции с выбросом в кровоток протеолитических ферментов. На поздних сроках возможен асептический панкреонекроз. Дисфункция поджелудочной железы вызывает: •• гипергликемию •• избыточное образование кининов (протеазы поджелудочной железы трансформируют неактивные кининогены в активные кинины), кинины вызывают повышение проницаемости сосудистой стенки и снижают АД •• геморрагический гастроэнтероколит (в результате повышенной секреции протеаз в просвет кишечника и застоя крови в брыжейке) • Возникает вторичный иммунодефицит.
• Симптомы инфекции: гипертермия, ознобы, бактериемия, изменения белой и красной крови.
• Нервно-психические расстройства: возбуждение, судороги, сопор, кома.
• Сердечно-сосудистые расстройства: артериальная гипотензия, нарушения ритма, ишемия миокарда. Нарушения микроциркуляции: •• при гипердинамическом синдроме кожные покровы тёплые, сухие, гиперемированные •• при гиподинамическом синдроме — холодная, влажная, мраморная с цианозом кожа.
• Дыхательные расстройства: тахипноэ, гипоксемия, низкий артериовенозный градиент рО2.
• Нарушения функций паренхиматозных органов: •• олигурия (менее 600–700 мл/сут), гиперазотемия, гиперкреатининемия •• желтуха, повышение активности трансаминаз •• диастазурия, гиперамилаземия, гипергликемия.
• Тромбогеморрагический синдром, в т.ч. желудочно-кишечные кровотечения.
• Лабораторные данные: коагулопатия, нарушения КЩР (респираторный алкалоз, метаболический ацидоз), нарушение водно-электролитного баланса, диспротеинемия.
Лечение • Хирургическое лечение очагов инфекции • Коррекция расстройств гемодинамики • Обеспечение адекватной лёгочной вентиляции и газообмена: масочная ингаляция 100% кислорода, если при этом р a О2 не превышает 60–70 мм рт.ст. — ИВЛ • Восполнение потерь жидкости, парентеральное питание, коррекция КЩР и электролитных нарушений •• Суточный объём инфузии определяют дефицитом ОЦК •• Инфузии альбумина и протеина — при шоковом лёгком •• Белковые и аминокислотные инфузии (обеспечение не менее 4000 ккал) •• Жировые эмульсии не показаны из-за опасности блокады ретикулоэндотелиальной системы • Коррекция метаболических нарушений • При олигурии на фоне достаточного ОЦК — фуросемид (по 100–200 мг в/м или в/в дробно через каждые 4 ч) в сочетании с осмотическими диуретиками (маннитол 1 г/кг в/в капельно) • Лечение пареза кишечника •• Стимуляция моторики кишечника (гипертонические клизмы, диадинамические токи Бернара) • • Неостигмина метилсульфат (1 мл 0,05% р-ра п/к 2 р/сут), дистигмина бромид (1 мл 0,05% р-ра в/м 1 р/сут) • Антистафилококковый иммуноглобулин в/м через день до 4 доз, антистафилококковая плазма в/в, иммуноглобулин человеческий нормальный (IgG+IgA+IgM), иммуноглобулин человеческий нормальный, моноклональные АТ • Антибиотикотерапия •• Препараты выбора — пенициллины, аминогликозиды, цефалоспорины, карбапенемы, производные фторхинолона в больших дозах (например, гентамицин — до 240–400 мг/сут, цефалоспорины — до 12 г/сут) • • Для профилактики суперинфекции противогрибковые препараты (нистатин 500 000 ЕД 3–4 р/сут, леворин 500 000 ЕД 2–4 р/сут), амфотерицин В, флуконазол, бифидобактерии бифидум, бифиформ.
Синонимы • Токсико-инфекционный шок • Эндотоксиновый xe «Шок:эндотоксиновый» шок • Бактериемический шок • Инфекционно-токсический xe «Шок:инфекционно-токсический» шок
МКБ-10 • A48. 3 Синдром xe «Синдром:токсического шока» токсического шока
Код вставки на сайт
Шок септический
Cептический шок возможен при перитоните, инфекциях мочевыводящих и жёлчных путей, пневмонии, панкреонекрозе, септических родах и аборте. Чаще всего септический шок возникает в результате действия грамотрицательных бактерий ( Е. coli, Klebsiella, Proteus), но патогенными могут быть и другие агенты (грамположительные бактерии, вирусы, грибки, простейшие).
Патогенез • Изменения сосудистого русла имеют различную направленность (в зависимости от вида микроорганизмов, обусловивших септический шок) •• Грамположительная флора выделяет экзотоксины, вызывающие протеолиз и последующее образование плазмокининов. В рбзультате действия последних развиваются паралич сосудов и артериальная гипотензия по изоволемическому типу •• Грамотрицательная флора содержит эндотоксин, поступающий в кровь при разрушении бактерий. Стимулируя мозговой слой надпочечников, он приводит к выделению катехоламинов и последующему сужению сосудов • Нарушения сократительной функции миокарда при септическом шоке наступают на поздних сроках, в результате длительной коронарной недостаточности. Кроме прямого влияния токсинов на миокард, имеет значение сгущение крови, особенно значительное при перитоните и панкреонекрозе • Дыхательная недостаточность при септическом шоке обусловлена: •• синдромом шокового лёгкого, зависящего от нарушения микроциркуляции •• ухудшением сократимости дыхательных мышц •• несоответствием между функцией лёгких и возросшими требованиями к вентиляции (тахипноэ создаёт компенсаторный дыхательный алкалоз в ответ на избыточное образование органических кислот и угольной кислоты; гипервентиляция также связана с лихорадкой и прямым действием токсинов бактерий на дыхательный центр) • Печёночная недостаточность бывает обусловлена бактериемией, эндотоксемией, а также гипоперфузией и гипоксией органа. Истощаются фиксированные макрофаги (купферовские клетки), возникает портальная гипертензия • Нарушения реологии крови. С одной стороны, поражение печени приводит к уменьшению образования протромбина и повышению фибринолитической активности крови. С другой стороны, уровень фибриногена в крови остаётся высоким, а уровень эндогенного гепарина снижается. Поэтому гиперкоагуляция сохраняется и создаются условия для возникновения ДВС • Почечная недостаточность при септическом шоке возникает в результате гиперкоагуляции. Быстро развиваются необратимые изменения, вплоть до массивного тубулярного некроза • Повреждения поджелудочной железы имеют ишемическое происхождение. Вначале происходит активация секреторной функции с выбросом в кровоток протеолитических ферментов. На поздних сроках возможен асептический панкреонекроз. Дисфункция поджелудочной железы вызывает: •• гипергликемию •• избыточное образование кининов (протеазы поджелудочной железы трансформируют неактивные кининогены в активные кинины), кинины вызывают повышение проницаемости сосудистой стенки и снижают АД •• геморрагический гастроэнтероколит (в результате повышенной секреции протеаз в просвет кишечника и застоя крови в брыжейке) • Возникает вторичный иммунодефицит.
• Симптомы инфекции: гипертермия, ознобы, бактериемия, изменения белой и красной крови.
• Нервно-психические расстройства: возбуждение, судороги, сопор, кома.
• Сердечно-сосудистые расстройства: артериальная гипотензия, нарушения ритма, ишемия миокарда. Нарушения микроциркуляции: •• при гипердинамическом синдроме кожные покровы тёплые, сухие, гиперемированные •• при гиподинамическом синдроме — холодная, влажная, мраморная с цианозом кожа.
• Дыхательные расстройства: тахипноэ, гипоксемия, низкий артериовенозный градиент рО2.
• Нарушения функций паренхиматозных органов: •• олигурия (менее 600–700 мл/сут), гиперазотемия, гиперкреатининемия •• желтуха, повышение активности трансаминаз •• диастазурия, гиперамилаземия, гипергликемия.
• Тромбогеморрагический синдром, в т.ч. желудочно-кишечные кровотечения.
• Лабораторные данные: коагулопатия, нарушения КЩР (респираторный алкалоз, метаболический ацидоз), нарушение водно-электролитного баланса, диспротеинемия.
Лечение • Хирургическое лечение очагов инфекции • Коррекция расстройств гемодинамики • Обеспечение адекватной лёгочной вентиляции и газообмена: масочная ингаляция 100% кислорода, если при этом р a О2 не превышает 60–70 мм рт.ст. — ИВЛ • Восполнение потерь жидкости, парентеральное питание, коррекция КЩР и электролитных нарушений •• Суточный объём инфузии определяют дефицитом ОЦК •• Инфузии альбумина и протеина — при шоковом лёгком •• Белковые и аминокислотные инфузии (обеспечение не менее 4000 ккал) •• Жировые эмульсии не показаны из-за опасности блокады ретикулоэндотелиальной системы • Коррекция метаболических нарушений • При олигурии на фоне достаточного ОЦК — фуросемид (по 100–200 мг в/м или в/в дробно через каждые 4 ч) в сочетании с осмотическими диуретиками (маннитол 1 г/кг в/в капельно) • Лечение пареза кишечника •• Стимуляция моторики кишечника (гипертонические клизмы, диадинамические токи Бернара) • • Неостигмина метилсульфат (1 мл 0,05% р-ра п/к 2 р/сут), дистигмина бромид (1 мл 0,05% р-ра в/м 1 р/сут) • Антистафилококковый иммуноглобулин в/м через день до 4 доз, антистафилококковая плазма в/в, иммуноглобулин человеческий нормальный (IgG+IgA+IgM), иммуноглобулин человеческий нормальный, моноклональные АТ • Антибиотикотерапия •• Препараты выбора — пенициллины, аминогликозиды, цефалоспорины, карбапенемы, производные фторхинолона в больших дозах (например, гентамицин — до 240–400 мг/сут, цефалоспорины — до 12 г/сут) • • Для профилактики суперинфекции противогрибковые препараты (нистатин 500 000 ЕД 3–4 р/сут, леворин 500 000 ЕД 2–4 р/сут), амфотерицин В, флуконазол, бифидобактерии бифидум, бифиформ.
Синонимы • Токсико-инфекционный шок • Эндотоксиновый xe «Шок:эндотоксиновый» шок • Бактериемический шок • Инфекционно-токсический xe «Шок:инфекционно-токсический» шок
МКБ-10 • A48. 3 Синдром xe «Синдром:токсического шока» токсического шока
Септический шок ( Инфекционно-токсический шок )
Септический шок – это тяжелое патологическое состояние, возникающее при массивном поступлении в кровь бактериальных эндотоксинов. Сопровождается тканевой гипоперфузией, критическим снижением артериального давления и симптомами полиорганной недостаточности. Диагноз ставится на основании общей клинической картины, сочетающей в себе признаки поражения легких, сердечно-сосудистой системы (ССС), печени и почек, централизации кровообращения. Лечение: массивная антибиотикотерапия, инфузия коллоидных и кристаллоидных растворов, поддержание деятельности ССС за счёт введения вазопрессоров, коррекция респираторных нарушений путем ИВЛ.
МКБ-10
Общие сведения
Септический шок (СШ) также называют инфекционно-токсическим (ИТШ). Как самостоятельная нозологическая единица патология впервые была описана в XIX веке, однако полноценное изучение с разработкой специфических противошоковых мер началось не более 25 лет назад. Может возникать при любом инфекционном процессе. Наиболее часто встречается у пациентов хирургических отделений, при менингококковой септицемии, брюшном тифе, сальмонеллезе и чуме. Распространен в странах, где диагностируется наибольшее количество бактериальных и паразитарных заболеваний (Африка, Афганистан, Индонезия). Ежегодно от ИТШ погибает более 500 тысяч человек по всему миру.
Причины
В абсолютном большинстве случаев патология развивается на фоне ослабления иммунных реакций. Это происходит у пациентов, страдающих хроническими тяжелыми заболеваниями, а также у людей пожилого возраста. В силу физиологических особенностей сепсис чаще диагностируется у мужчин. Список самых распространенных заболеваний, при которых могут возникать явления ИТШ, включает в себя:
Возбудитель сепсиса – грамположительные (стрептококки, стафилококки, энтерококки) и грамотрицательные (Enterobacter cloacae, Clostridium pneumoniae) бактерии. Во многих случаях культуры нечувствительны к антибиотикам, что затрудняет лечение пациентов. Септический шок вирусного происхождения в настоящее время вызывает споры специалистов. Одни представители научного мира утверждают, что вирусы неспособны стать причиной патологии, другие – что внеклеточная форма жизни может спровоцировать системную воспалительную реакцию, являющуюся патогенетической основой ИТШ.
Патогенез
В основе симптомов лежит неконтролируемое распространение медиаторов воспаления из патологического очага. При этом происходит активация макрофагов, лимфоцитов и нейтрофилов. Возникает синдром системного воспалительного ответа. На фоне этого снижается периферический сосудистый тонус, объем циркулирующей крови падает за счет повышения проницаемости сосудов и застоя жидкости в микроциркуляторном русле. Дальнейшие изменения обусловлены резким уменьшением перфузии. Недостаточное кровоснабжение становится причиной гипоксии, ишемии внутренних органов и нарушения их функции. Наиболее чувствителен головной мозг. Кроме того, ухудшается функциональная активность легких, почек и печени.
Помимо СВР в формировании септического шока важную роль играет эндогенная интоксикация. В связи со снижением работоспособности экскреторных систем в крови накапливаются продукты нормального обмена веществ: креатинин, мочевина, лактат, гуанин и пируват. Во внутренних средах повышается концентрация промежуточных результатов окисления липидов (скатол, альдегиды, кетоны) и бактериальных эндотоксинов. Всё это вызывает тяжелые изменения гомеостаза, расстройства кислотно-щелочного баланса, нарушения в работе рецепторных систем.
Классификация
Шоковое состояние классифицируется по патогенетическому и клиническому принципу. Патогенетически болезнь может быть «теплой» и «холодной». Тёплый шок характеризуется увеличением сердечного выброса на фоне снижения общего сосудистого тонуса, эндогенной гиперкатехоламинемией и расширением внутрикожных сосудов. Явления органной недостаточности выражены умеренно. Холодная разновидность проявляется снижением сердечного выброса, резким ослаблением тканевой перфузии, централизацией кровообращения и тяжелой ПОН. По клиническому течению септический шок подразделяется на следующие разновидности:
Сепсис. Септический шок
Введение
Подобно тому, как местный иммунитет реагирует на занозу, – приливом крови, локальным повышением температуры, активизацией иммунных факторов, атакой макрофагов на занесенные с грязью бактерии, – общий иммунитет пытается справиться с патогенным микроорганизмом и его токсинами, если они проникают в системный кровоток и разносятся по всем тканям и органам. В этом случае острый инфекционно-воспалительный процесс вспыхивает в масштабах всего организма, и начинается, образно говоря, нечто вроде тотальной атомной войны, где противника можно уничтожить только ценой самоуничтожения.
Известно множество терминологических дефиниций понятия «сепсис». Ранее в качестве облигатного, обязательного признака указывалось присутствие болезнетворного организма в системе кровообращения, затем акцентировалась «системная воспалительная реакция» (септицемия). В последнее время, однако, в медицине отмечается стремление ко все более точным формулировкам и четкому разграничению понятий. Было установлено, например, что не каждая бактериемия (наличие бактерий в крови) приводит к сепсису, и наоборот: состояние, чрезвычайно близкое по сути и клинике к септическому шоку, может развиться и в отсутствие бактериемии (см. материал «Инфекционно-токсический шок»). На сегодняшний день многие теоретические и методологические позиции пересмотрены; в 2016 году Обществом интенсивной терапии и реаниматологии (SCCM) и Европейским обществом интенсивной терапии (ESICM) было представлено новое руководство по сепсису. В определении понятия акцентируется уже не «системная реакция на инфекцию», а жизнеугрожающая полиорганная дисфункция вследствие нарушенной регуляции иммунного отклика (такое регуляторное расстройство можно сравнить, опять же, с приказом «Бей всех подряд, своих и чужих, чем попало, как получится и с какой угодно силой»). Понятие «тяжелый сепсис» из руководства исключено как лишнее, тавтологичное. И то сказать: если это действительно сепсис, ситуация в любом случае достаточно тяжела.
В том же 2016 году в США было проведено исследование затратности медицинской помощи, оказываемой в интенсивном краткосрочном режиме. Среди состояний, требующих наиболее дорогостоящего неотложного ответа, сепсис оказался на первом месте (остеоартрит на втором, перинатальная патология на третьем, осложнения имплантации на четвертом, инфаркт миокарда на пятом).
В 2018 году было доказано, что внедрение новых протоколов интенсивной терапии сепсиса достоверно снижает летальность. Тем не менее, она остается высокой и оценивается на уровне 20-35%, а при септическом шоке (наиболее тяжелой, предельно выраженной форме сепсиса) варьирует в диапазоне 30-70%.
В Санкт-Петербурге с 2008 года действует единственный в стране Центр по лечению тяжелого сепсиса при НИИ скорой помощи им. Джанелидзе. Его руководитель, профессор С.А.Шляпников, неоднократно обращал внимание медицинской общественности на то, что отечественная статистика сепсиса далеко не полно отражает действительность; что этот диагноз, особенно если он устанавливается посмертно в качестве постоперационного, очень не любят «наверху»; что на самом деле практически все больные, умирающие после сложных хирургических вмешательств на третий-четвертый день, умирают именно от сепсиса, а не от «основного диагноза».
С 2015 года в Санкт-Петербурге активно работает мультидисциплинарное Общество специалистов по сепсису.
13 сентября отмечается Всемирный день борьбы с сепсисом.
В августе 2018 года под эгидой Глобального Альянса по борьбе с сепсисом прошел Второй всемирный конгресс по сепсису, причем проводился он полностью в онлайн-режиме, благодаря чему объединил и связал заинтересованных специалистов из самых разных стран.
Все это говорит о том, что даже сегодня, в эпоху асептики и антисептики, проблема «заражения крови» никуда не исчезла.
Причины
Причиной сепсиса теоретически может быть любой микроорганизм, – будь то бактерия, вирус, грибок, простейшее, – способный вызывать у человека инфекционно-воспалительный процесс.
На практике чаще всего выявляются гноеродные стрептококки и стафилококки, менингококки, пневмококки, клебсиелла, кишечная палочка и др. Первичным очагом примерно в половине диагностированных случаев оказывается легочная инфекция, затем следуют кишечные и урогенитальные инфекции. Однако диагностировать определенный первичный очаг не удается, по меньшей мере, в каждом третьем случае.
Главными факторами риска выступают ослабленный иммунитет (в частности, именно поэтому высока частота постоперационных, послеродовых, посттравматических сепсисов, а также сепсисов у пожилых и новорожденных, больных ВИЧ/СПИД, онкопатологией, заболеваниями печени и почек).
В основе патогенеза лежат грубые нарушения тканевой микроциркуляции крови, запускающие каскад взаимопотенцирующих патологических процессов (орган за органом, система за системой начинают дисфункционировать и угрожают полным отказом), а также общая интоксикация продуктами жизнедеятельности возбудителя инфекции (экзо- и эндотоксинами). Тем и определяется клиническая картина сепсиса.
Симптоматика
Учитывая, что возможные патогены очень многообразны (инфекция нередко носит полимикробный или комбинированный характер), что локализация и характер первичного заболевания (флегмона, пневмония, парапроктит и т.д.) также могут быть самыми разными, – причем «основная симптоматика» сепсисом отнюдь не отменяется, – словом, ждать точного повторения клинической картины в каждом конкретном случае не приходится.
Есть, однако, определенные ключевые моменты, отличающие сепсис от «простой» локальной инфекции, а септический шок, – от сепсиса в начальной или развернутой стадии.
Температура может быть очень высокой или, наоборот, низкой (менее 36°C); частота сердечных сокращений (ЧСС) и дыхательных движений (ЧДД) увеличена, дыхание поверхностное. Общее состояние лихорадочное, средней или значительной тяжести. Дальнейшее усугубление бактериемии (виремии, фунгемии), нарастание концентрации вазотропных токсинов в крови и интенсивности системной воспалительной реакции – приводят к резкому падению АД, нарушениям магистральной и капиллярной гемодинамики, гипоперфузии (ткани недостаточно пропитываются кровью) и лавинообразному нарастанию последствий ишемии. Возможны сильные боли различной локализации, похолодание конечностей, цианоз или «мраморность» кожных покровов.
Олигурия (сокращение частоты и объема мочеиспускания), спутанность и помрачение сознания с психотическими включениями (галлюцинации и псевдогаллюцинации, персекуторные идеи) служат предвестниками септического шока, при наступлении которого артериальное давление «проваливается», несмотря на назначаемую инфузионную терапию, сознание утрачивается, общее состояние прогрессивно ухудшается, развиваются множественные геморрагии и тромбоз из-за изменений в реологических свойствах крови (плотность, вязкость).
В ряде случаев при выраженной почечной, печеночной, легочной, сердечной недостаточности на фоне сепсиса изменения в тканях становятся необратимыми и спасти больного не удается.
Диагностика
Согласно новым (2016) и уже принятым в большинстве развитых стран диагностическим критериям SOFA и quickSOFA, – которые, впрочем, тоже вызывают обоснованную критику, – основными клиническими признаками сепсиса являются выраженная гипотензия (систолическое давление ниже 100 мм. рт. ст.), тахипноэ (более 22 вдохов в минуту) и угнетение сознания с появлением тех или иных психопатологических симптомов. Кроме того, в любом медучреждении, даже если оно не специализируется на оказании неотложной помощи, будут немедленно назначены лабораторные анализы крови в режиме «cito!» (срочно), результаты которых в случае сепсиса позволяют идентифицировать системную воспалительную реакцию и в первом приближении оценить степень несостоятельности жизненно важных органов. Дальнейшие диагностические исследования назначаются по мере необходимости, – в зависимости от доминирующей симптоматики и общей динамики состояния.
Лечение
Первоочередными направлениями интенсивной терапии при сепсисе и/или септическом шоке включают санацию первичного очага инфекции (в ряде случаев необходимо экстренное хирургическое вмешательство или ударные дозы мощных бактериостатиков); восстановление нормальной гемодинамики и, в частности, микроциркуляции, а также сердечной деятельности и дыхания; детоксикация; предотвращение тромбоза, геморрагий, дегидратации (обезвоживания); нормализация психического статуса, стабилизация общего состояния пациента.
Дальнейшие реабилитационные мероприятия разрабатываются в каждом случае индивидуально.