Асимметрия живота справа у женщин что это
Признаки диастаза мышц живота
Расхождение прямых мышц живота, или диастаз — это распространенная проблема, с которой сталкиваются преимущественно женщины. По статистике, у 70-100 % женщин в третьем триместре беременности развивается такая патология. В норме после родов структуры должны вернуться в изначальное положение, но примерно в 30 % случаев этого не происходит. Между мышечными тканями остается промежуток, который становится причиной выпуклого дряблого живота и провоцирует более серьезные последствия. Именно поэтому важно знать, как определить диастаз мышц живота дома, какой врач сможет оказать помощь и какие методы лечения предлагает современная медицина.
Что такое диастаз
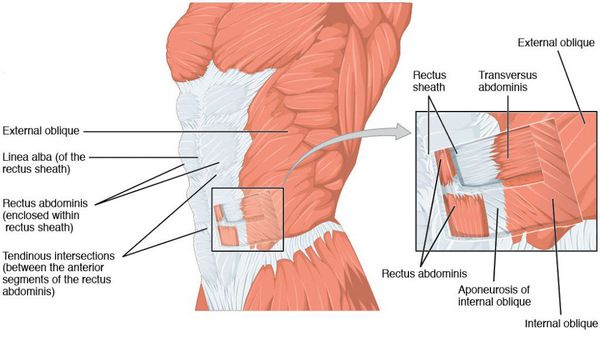
Чтобы разобраться в этом понятии, необходимо немного обозначить особенности строения брюшных мышц. В центре живота находится прямая мышца. Начинается она в нижней части брюшной полости и протягивается до лобковой кости. Состоит из двух секций, которые соединяются в центре рыхлой тканью. Эта соединительная ткань называется белой линией.
В результате длительного и сильного напряжения мышечных структур повышается внутрибрюшное давление. Слабые ткани белой линии не выдерживают нагрузку и начинают расходиться. При этом расстояние между секциями прямой мышцы увеличивается, они расходятся в стороны и на несколько сантиметров отдаляются друг от друга. Формируется своеобразная борозда, а при напряжении живот неестественно выпячивается. Патологическое расхождение может формироваться под пупком, над ним, либо иметь смешанную форму.
Патологию не стоит путать с грыжей белой линии или с пупочным выпячиванием. Оно не грозит ущемлением внутренних органов. Но при этом даже на ранней стадии представляет собой эстетическую проблему, так как диастаз прямой мышцы живота гораздо чаще определяют у женщин, чем у мужчин.
В зависимости от степени расхождения и размера сформировавшегося расстояния диастаз разделают на три степени:
Такая классификация позволяет понять, как определить степень диастаза мышц даже в домашних условиях.
Патология также может затрагивать и другие мышечные структуры передней брюшной стенки. В зависимости от того, какие окружающие ткани вовлечены в процесс, выделяют четыре типа диастаза:
Услуга
Ушивание диастаза
Диастаз – состояние, при котором увеличивается расстояние между прямыми мышцами живота. Существует две методики проведения операции – натяжная и ненатяжная. Реабилитационный период сравнительно легкий. В первое время присутствуют отеки, гематомы, болевой синдром. Первые постепенно проходят самостоятельно, а боль купируется назначенным врачом препаратом.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
Как врач определяет наличие диастаза прямой мышцы живота
При появлении любых из перечисленных симптомов, а также если есть предрасполагающие факторы в виде недавней беременности и родов либо повышенных физических нагрузок, необходимо обратиться к врачу для осмотра. Затягивать с визитом нельзя, лучше обратиться к специалисту для профилактики, чем ждать, пока появятся опасные осложнения.
Многие не знают, какой врач определяет наличие диастаза прямых мышц живота. Обращаться нужно к хирургу. Опытный специалист в большинстве случаев сможет определить патологию с помощью только пальпаторного исследования.
Для диагностики пациент ложится на спину, слегка сгибает ноги в коленях и опирается стопами о поверхность. После этого хирург просит напрячь мышцы пресса. Одновременно с этим нужно приподнять лопатки и голову. Врач ощупывает живот, измеряет ширину расхождения, определяет наличие и стадию патологии. При этом выраженный диастаз третьей степени заметен даже в положении стоя.
В некоторых случаях исследование ширины белой линии усложняется лишней массой тела. Таких пациентов доктор направляет на ультразвуковое исследование. Эта процедура также назначается при наличии подозрения на развитие осложнений: грыжевых выпячиваний, смещения внутренних органов. В редких случаях необходима рентгенография или компьютерная томография.
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Как убрать диастаз
Схема лечения патологии зависит от стадии ее развития и степени проявления. На первой стадии достаточно соблюдать рекомендации врача, которые помогут укрепить мышцы брюшной стенки и уменьшить их расхождение:
Лечебная физкультура должна проходить под контролем специалиста. Он составляет программу с корректным уровнем нагрузки. Особое внимание уделяется глубокой поперечной и косым мышцам пресса, которые при соответствующем уровне тонуса уменьшают степень растяжения белой линии.
Комплекс лечебных упражнений полезен даже беременным. С его помощью можно предотвратить развитие патологии и ускорить процесс послеродового восстановления организма.
Такие тренировки проходят без напряжения мышц пресса. Не рекомендуется также делать упражнения в упоре, в том числе на колени или локти. Подобные нагрузки допустимы только после восстановления нормальной ширины просвета.
На более поздних стадиях расхождение уже нельзя устранить с помощью физических упражнений или массажа. Необходимо хирургическое вмешательство, которое вернет на место мышечный корсет, избавит от осложнений и симптоматики. Это может быть:
Хирургический метод специалист подбирает с учетом особенностей и степени развития патологии, а также индивидуальных факторов и состояния здоровья пациента. Полное восстановление после вмешательства проходит в срок от 1 до 3 месяцев. В это время необходимо избегать избыточного напряжения, придерживаться диеты и носить специальный бандаж, который снимает нагрузку с прооперированных мышечных структур.
Профилактика диастаза
Чтобы снизить риск развития патологии, крайне важно систематически выполнять профилактические рекомендации. Для этого необходимо:
Во время беременности нужно пользоваться специальными маслами, кремами, мазями, которые повышают эластичность и упругость тканей. После родов необходимо особо внимательно контролировать состояние пресса, чтобы своевременно обнаружить патологию и при необходимости обратиться за помощью к врачу до начала развития осложнений. Лечение начальных стадий расхождения проходит успешно и не требует чрезмерных усилий от пациента.
Что такое деформация передней брюшной стенки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Маншетов В. В., пластического хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Эстетическая деформация передней брюшной стенки — несоответствие мысленного образа формы живота настоящему его состоянию.
Идеальная форма живота у женщины представляется нам следующей. Втянутые боковые поверхности (фланки) туловища, которые переходят в паховые и пояснично-крестцовую области, подчеркивая талию. Боковые поверхности живота плавно переходят в желобки, идущие от реберных дуг до паховой связки по полулунной линии с двух сторон. Ниже пупочного кольца слегка выпуклая поверхность переходит в менее выпуклую поверхность выше пупочного кольца. Последняя по срединной линии от мечевидного отростка до пупочной области разделена не выраженным и сглаженным желобком.
Изменения передней брюшной стенки в норме происходят с течением возраста, на степень их выраженности влияет характер и режим питания, обмен веществ и гормональный фон (при беременности), индивидуальные особенности организма. Кроме того, к изменениям формы живота могут приводить травмы и заболевания. Все причины деформации брюшной стенки можно разделить на прямые и косвенные.
Косвенными причинами являются:
К прямым причинам деформации живота относят:
Классификация и стадии развития деформации передней брюшной стенки
Согласно классификации опущения тканей передней брюшной стенки (абдоминоптоз) в положении стоя по A. Matarasso различают следующие степени: [1]
I степень (минимальная) — растяжение кожи без формирования кожно-жировой складки;
II степень (средняя) — формирование небольшой кожно-жировой складки, которая четко свисает в позе «ныряльщика»;
III степень (умеренная) — кожно-жировой фартук в пределах фланков, свисающий в вертикальном положении, «pinch» менее 10 см;
IV степень (выраженная) — кожно-жировой фартук в пределах поясничной области, «pinch» более 10 см, сочетание с кожно-жировыми складками в подлопаточных областях.
Осложнения деформации передней брюшной стенки
Диастазом (расхождением) прямых мышц живота называют ослабление и расширение более 2 см белой линии, что приводит к увеличению расстояния между прямыми мышцами живота. Показанием к операции является расширение белой линии более 4 см. [2] Внешне диастаз мышц проявляется как продольное валикообразное выбухание по срединной линии в средних и верхних отделах живота при напряжении прямых мышц и увеличении внутрибрюшного давления.
Грыжа передней брюшной стенки — это хронически развивающийся дефект в мышечно-апоневротическом комплексе живота с выходом органов из брюшной полости без её разгерметизации. Выглядит грыжа в виде выпячивания на поверхности живота, при этом возможно чувство дискомфорта, боли в ее области при ходьбе, беге и других физических нагрузках. По происхождению грыжи бывают врожденные и приобретенные (первичные, послеоперационные, рецидивные). [3] Причинами грыжевой болезни и ослабления белой линии являются сочетание факторов, основным из которых является увеличение внутрибрюшного давления (физические нагрузки, частый кашель и хронический запор, беременность и др.). Ослабление структуры и защитной функции мышечно-апоневротического комплекса у больных с ожирением развиваются из-за снижения репаративных процессов, развития дистрофии мышечной ткани, разрыхления соединительной ткани (сахарный диабет, дисплазия соединительной ткани). [4]
Диагностика деформации передней брюшной стенки
В диагностике учитываются конституциональные, половые, возрастные, особенности брюшной стенки и внутренних органов живота. Оценивают конфигурацию живота при осмотре в выпрямленном положении стоя с поднятыми руками на плечи и фиксированным поворотом по часовой стрелке, а также в позе «ныряльщика» и лежа.
Пальпаторно оценивается тургор и эластичность кожи передней брюшной стенки. Состояние подкожной клетчатки оценивается пробой щипка «pinch», а также измерением объемов талии и бедер. Диагностировать диастаз прямых мышц живота удобно в положении пациента лежа. При этом необходимо попросить его приподнять верхний плечевой пояс и голову с опорой на локтевые суставы. Оценка слабых участков брюшной стенки позволяет выявить грыжевые дефекты. Более детально изучить состояние тканей возможно инструментальными методами обследования (УЗИ мягких тканей передней брюшной стенки и компьютерная томография).
Лечение деформации передней брюшной стенки
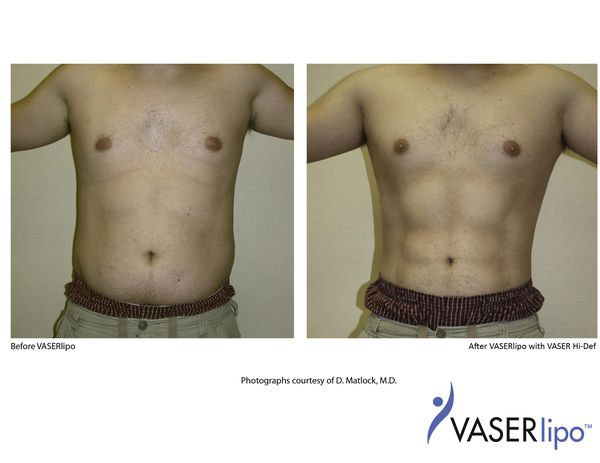
Предоперационная разметка выполняется в день операции в вертикальном положении. С целью профилактики хирургической инфекции за 30 минут до операции вводятся антибиотики широкого спектра действия (цефалоспорины III поколения). Деформация передней брюшной стенки I-II степени (A. Matarasso), без изменений в мышечно-апоневротическом комплексе живота, позволяет корректировать объём подкожной клетчатки и придать желаемое очертание посредством липосакции. Липосакция — одно из популярных направлений в пластической хирургии, количество данных операций в мире увеличивается. Одним из наиболее современных методов липосакции является ультразвуковая, или VASER («Vibration Amplification of Sound Energy at Resonance») липосакция, явными преимуществами которой являются: эффект сокращения кожи после процедуры, возможность её гравировки (детальной проработки рельефа), более глубокая коррекция фигуры, сохранение высокой жизнеспособности жировых клеток для липофилинга, короткий восстановительный период. Суть технологии основана на фрагментации жировой ткани за счет кавитации тумесцентного раствора (метод тумесцентной липосакции был описан в 1985 г. Джеффри Кляйном и Патриком Лиллисом и основан на введении в область операции раствора Кляйна, состоящего из физиологического раствора, раствора адреналина и лидокаина).
Процедура VASER (липосакция) состоит из трех этапов: инфильтрация, эмульгирование жира и аспирация. На этих этапах используются специальные инструменты: канюли инфильтрации и аспирации, ультразвуковые зонды. Интраоперационно после инфильтрации жировые клетки обрабатываются энергией ультразвука в специальном режиме. За счет эффекта кавитации раствора высвобожденная энергия отделяет клетки жира от стромы и друг от друга, что способствует более легкой их аспирации и уменьшению агрессии процедуры на окружающие ткани. При этом мембрана самих адипоцитов во время фрагментации остается неповрежденной, что повышает их приживление после проведения липофилинга.
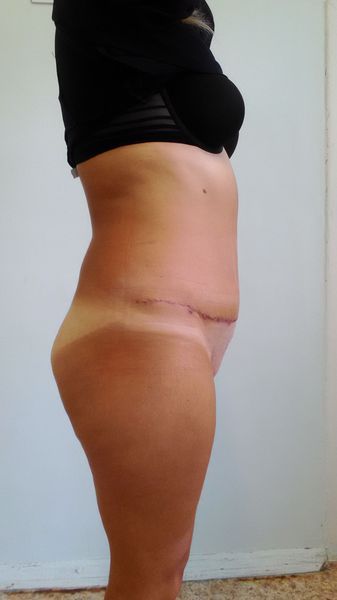
Пластика живота — одна из самых частых операций в эстетической и общей хирургии. Успех эстетической пластики передней брюшной стенки во многом зависит от грамотного выбора и соблюдения технологии выполнения операции. С учетом индивидуальной подвижности кожно-жирового слоя хирург размечает линию хирургического доступа, предполагаемые границы иссечения тканей, срединную линию. Хирургическое вмешательство проводится под наркозом и заключается в мобилизации подкожной клетчатки с кожей передней брюшной стенки, иссечении кожно-жирового фартука, восстановлении целостности живота.
Классическая абдоминопластика включает в себя коррекцию кожно-жирового лоскута с пересадкой или формированием искусственного эстетического пупка, работу на мышечно-апоневротическом слое. Для более выразительной коррекции линии талии, при абдоминоптозе III-IV степени (A. Matarasso), классическая абдоминопластика может быть дополнена липосакцией фланков и поясничной области. После операции длительность пребывание пациента в клинике определяется индивидуально, она обычно составляет от 3 до 5 суток. На 7-10 сутки после операции снимают послеоперационные швы. Полный курс реабилитации длится 2 месяца, при этом послеоперационное компрессионное белье необходимо носить постоянно 1 месяц, затем ежедневно по 12 часов в сутки. В этот период исключаются физические нагрузки.
Правильно выполненный эстетический послеоперационный шов обычно располагается в виде тонкой линии на уровне кожи внизу живота в поперечном направлении, это позволяет его непринужденно закрыть нижним бельем. Пупок — это естественного происхождения втянутый рубец, который расположен в области пупочного кольца. Искусственно сформированный пупок представляется нам в виде вертикально расположенного овальной формы, небольшого воронкообразного углубления передней брюшной стенки. Он должен находиться по срединной линии и равноудален между мечевидным отростком и лобком или на 3 см выше линии, соединяющей передние верхние ости тазовых костей. При этом малозаметным является расположенный внутри послеоперационный шов, который прикрепляет невысокий столбик пупка к его воронке.
Выявление грыжевых дефектов, диастаза прямых мышц живота предполагает их устранение во время операции. Наличие грыжи у пациентов с абдоминоптозом существенно увеличивают травматичность абдоминопластики необходимостью закрытия грыжевого дефекта брюшной стенки. Применение сетчатого протеза позволяет перераспределить и тем самым уменьшить нагрузку на слабые места передней брюшной стенки, что значительно уменьшает риск рецидива грыжи. В протезирующей герниопластике вентральных послеоперационных грыж выделяют технологии SUBLAY, ONLAY, INLAY. Окончательно выбор метода герниопластики определяется интраоперационно в зависимости от состояния тканей передней брюшной сотенки, размеров грыжевых ворот, степени натяжения тканей при сопоставлении краев грыжевого дефекта.
ONLAY технология подразумевает сшивание дефекта передней брюшной стенки край в край с расположением и фиксацией сетчатого протеза над апоневрозом.
SUBLAY технология заключается в размещении сетчатого протеза предбрюшинно или на задние листки влагалищ прямых мышц живота, после чего края апоневроза сшивают край в край над протезом.
INLAY метод — синтетический протез фиксируют к тканям, образующим грыжевые ворота, при этом сетка является продолжением тканей брюшной стенки. Важной особенностью данной методики является предотвращение контакта сетки с органами брюшной полости для предотвращения образования между ними спаечных сращений и кишечных свищей. Для этого используют ткани грыжевого мешка. Для протезирующей герниопластики более предпочтительной является технология SUBLAY. Этот метод исключает контакт сетчатого протеза с подкожной клетчаткой и органами брюшной полости, что, в свою очередь, снижает риск возникновения осложнений (серома, спаечные сращения с органами брюшной полости, кишечные свищи), сохраняет возможность адекватного устранения диастаза прямых мышц живота. [4]
Использование различных доступов, варианты размещения сетки и её фиксации требует не только подробных знаний классической и эндоскопической анатомии передней брюшной стенки, но и соответствующего технического оснащения операционной, высокой квалификации хирурга.
Прогноз. Профилактика
В раннем послеоперационном периоде со стороны послеоперационной раны передней брюшной стенки возможны варианты развития следующих осложнений: серома, гематома, нагноение, краевые некрозы кожи и подкожной клетчатки.
Серома — скопление свободной жидкости (экссудата) между тканями в послеоперационной ране. К причинам образования серомы относят: большую площадь отслойки подкожной клетчатки с повреждением кровеносных и лимфатических сосудов, отсутствие оттока экссудата, остаточное пространство и (или) смещение слоев раны при движении. При этом нарушение лабораторных показателей (гипокальциемия) сопровождаются более длительным серомообразованием. Скопление экссудата в ране ведет к разобщению прилежащих друг к другу раневых поверхностей и препятствует их срастанию, создает условия для развития гнойных осложнений. Профилактикой образования сером в послеоперационной ране является: адекватное дренирование большой послеоперационной раны, ношение компрессионного белья или бандажа, нормализация показателей гомеостаза.
Гематома. Диагностировать гематому послеоперационной раны помогают УЗИ мягких тканей передней брюшной стенки, пункция толстой иглой и аспирация её содержимого. При получении лизированной крови её удаляют с последующим УЗИ контролем. При возникшей гематоме проводят разведение краев раны, удаление свертков крови и дренирование раны. Назначают антибактериальные и противовоспалительные препараты, физиолечение. [4]
Нагноение, краевой некроз послеоперационной раны. Для профилактики инфекционных осложнений пациентам за 1 час до операции проводят антибиотикопрофилактику. Для улучшения микроциркуляции, уменьшения отека и стимуляции репаративных процессов со 2-х суток на область заживления проводится воздействие переменным магнитным полем низкой частоты. В течение 3-5 суток после операции все пациенты получают антибиотики широкого спектра действия. При нагноении послеоперационной раны, краевых некрозах кожи и подкожной клетчатки лечение проводится по принципам гнойной хирургии. [4]
С целью профилактики легочных осложнений после операции проводят дыхательную гимнастику, раннюю активизацию пациента, ингаляции. Профилактика ТЭЛА включает в себя переменную пневмокомпрессию во время операции, эластическую компрессию нижних конечностей и введение антикоагулянтов после операции до полной активизации пациента.
Асимметрия живота справа у женщин и мужчин: причины
Ассиметричный живот. Пальпация живота при кишечной непроходимости
При осмотре живот вздут. Метеоризм может быть диффузным или ограниченным. Если имеется ограниченный метеоризм, то в таких случаях говорят о наличии асимметрии лсивота (она может быть обусловлена не только ограниченным метеоризмом, но и смещением кишечных петель).
По характеру асимметрии можно иногда предположить уровень непроходимости. «Перекошенный» или «косой» живот с контурирующейся валообразнои вздутой кишкой указывает на заворот сигмы. Иногда удается видеть, как перистальтическая волна распространяется по длиннику предполагаемой кишечной петли(если больной худой, то сама петля заметна) и останавливается каждый раз в определенной точке (чаще в правой подвздошной области или вокруг пупка), что указывает, как правило, на место непроходимости (симптом Konig).
По мере нарастания явлений ОКН, сократительная способность приводящей кишечной петли убывает и гиперперистальтизм исчезает и нарастает клиника перитонита. Для того чтобы уловить схваткообразный характер болей и не просмотреть гиперперистальтизм. необходимо обследовать больного (сидеть возле него и наблюдать) не 2-3 мин., а 10-15 мин., либо осмотр живота повторить через короткие промежутки времени.
Нам представляется более приемлемым первый вариант, поскольку при этом удается освидетельствовать одновременно на высоте схваткообразных болей гиперперистальтизм на фоне четкой асимметрии, а иногда даже услышать на расстоянии, без фонендоскопа, звонкие кишечные шумы.
При пальпации живота напряжение мышц отсутствует. В том участке живота, где имеется метеоризм, создается впечатление эластической резистентности брюшной стенки, напоминающее шар, наполненный воздухом. В частности, при завороте слепой кишки определяется вздутие овальной или шаровидной формы в верхнелевом квадранте лсивота или в области пупка. И поскольку слепая кишка сместилась, при пальпации в илеоцекальной области создается впечатление пустоты (симптом Шимана-Данса).
При завороте сигмы определяются две раздутые петли ободочной (сигмовидной) кишки, располагающиеся параллельно, чаще в нижних и средних отделах живота. В случае инвагинации удается пальпировать колбасовидное образование, чаще по правому фланку и в правом подреберье.
Пальпацией живота удается установить болезненные точки, которые лучше выявляются на высоте схваткообразных болей и могут указать на уровень непроходимости. Напряжение мышц передней брюшной стенки, как и симптом Щеткина-Блюмберга, появляются рано лишь при узлообразовании (здесь быстро развивается гангрена тонкокишечной петли), а при остальных разновидностях странгуляционной кишечной непроходимости они появляются намного позже.
Здесь надо отметить, что любая разновидность механической кишечной непроходимости, если не принимаются своевременно лечебные меры, в конце концов завершается перитонитом и выраженным паралитическим илеусом (приводящая кишечная петля настолько вздута, что серозная оболочка ее местами потрескивается).
Симптом: выпячивание живота
Такой симптом, может свидетельствовать не только о погрешностях в диете, сопровождающихся метеоризмом и вздутием, но и быть первым признаком серьёзных патологий.
Нарушения в работе органов пищеварительной системы, желудочно-кишечного тракта, мышечного корсета – все эти состояния сопровождаются характерными признаками, среди которых часто наблюдается выпячивание живота вперёд.
При каких заболеваниях может наблюдаться?
Асцит (скопление жидкости).
При данной патологии наблюдается увеличение размеров живота и его выпячивание, которое незначительно снижается, если пациент примет горизонтальное положение.
При этом живот «расплывается» по бокам, особенно это характерно для больных со слабыми мышцами брюшной стенки. В медицине такой тип живота ещё называют «лягушачьим». При вертикальном положении тела внизу живота появляется большая складка, которая провисает за счёт циркуляции жидкости.
Кифоз (нарушение осанки).
При постоянной сутулости, которая появляется в результате слабости спинных мышц, позвоночник прогибается вперёд, в результате чего живот «складывается» пополам, образуя две (иногда и больше) складки.
Даже при условии хорошо развитых мышц пресса при кифозе всё равно будет наблюдаться умеренноевыпячивание живота, так как мышечные стенки находятся в расслабленном состоянии.
Увеличение внутренних органов.
Выпячивание живота, локализующееся в определённой части эпигастральной области, появляется, если какой-то орган увеличивается в размерах.
Причиной такого состояния являются воспалительные и инфекционные процессы, протекающие в организме, поэтому при обнаружении такого симптома стоит обратиться в больницу для немедленной диагностики и назначения терапии.
При некоторых заболеваниях (например, инфекционном мононуклеозе) может произойти разрыв селезёнки, поэтому самостоятельное лечение при выпячивании живота недопустимо.
Опухоли и кисты.
При наличии опухолей различной этиологии наблюдается асимметричность живота, которая появляется в результате выпячивания передней части брюшной стенки в местах локализации болезнетворного процесса.
Если данное явление наблюдается в боковой части, это может указывать на кисты, которые появляются преимущественно в яичниках и поджелудочной железе, распространяясь в брюшную полость.
Грыжа (пупочная и паховая).
Выпячивание живота увеличивается при смене положения, а также потужных попытках пациента.
Копростаз (непроходимость кишечника из-за каловых камней).
Выпячивание живота возникает из-за сильного метеоризма, в некоторых случаях может сопровождаться наличием перистальтиковых волн в месте нахождения патологического процесса.
Рахит.
У маленьких детей такой симптом может быть признаком заболевания, которое влияет не только на костную ткань, но и на весь организм, ослабляя его и провоцируя появление различных патологий.
При рахите может произойти деформации формы ног, тазовых костей, а также искривление позвоночника, которое и вызывает синдром выпячивания брюшной стенки.
Существует ещё немало причин, на которое может указывать данный симптом. Обычному человеку определить, какое именно заболевание вызвало появление данного симптома, невозможно, так как для этого необходимо пройти полное обследование и лабораторное исследование.
Асимметричные выпячивания живота
Асимметричные выпячивания живота возникают при опухолях, кистах, воспалительных инфильтратах, изолированном вздутии кишечника (симптом Валя), асимметричном сокращении мышц брюшного пресса. Асимметричное сокращение брюшных мышц со смещением белой линии происходит при перфоративных перитонитах (язвы, аппендицит).
Асимметрия за счет расслабления и даже атрофии брюшной стенки в правой половине наблюдается при хроническом аппендиците (симптом Волковича).
Асимметрия, вызванная опухолями, кистами, вздутием вначале дифференцируется по наличию тимпанита, присущего вздутой петле.
Так, изолированное вздутие в левой подвздошной области часто возникает при завороте сигмовидной кишки, над вздутием определяется высокий тимпанит.
Упругое, эластичное образование, напоминающее мяч, с высоким тимпанитом, расположенное в эпигастрии, обнаруживается при остром расширении желудка (симптом Шварца).
Осмотр живота. Отличительные признаки увеличения живота при асците, ожирении и метеоризме.
Если эти симптомы сочетаются с позывами, но отсутствием рвоты, непроходимостью для желудочного зонда (триада Борхарда), то они наблюдаются при завороте желудка.
Вздутие в правой подвздошной области характерно для слепой кишки, а также наблюдается при непроходимости других отделов толстой кишки, чаще восходящей и поперечно-ободочной.
Выпячивание в эпигастрии может быть обусловлено и супрастенотическим расширением желудка и сопровождается выраженным шумом плеска. При введении зонда вначале выделяется жидкость, а затем остатки разлагающейся пищи.
В согласованном взаимодействии органов тела каждая часть организма играет свою роль. Все эти многочисленные части тела настолько взаимосвязаны, что какой-нибудь дефект в одной из них влияет на все остальные.
Имеется возможность изучить действие некоторых главных частей организма, таких, как ум, сердце, и др.
Согласно учению йоги, имеет наиболее важное значение в системе «человек». Именно он обеспечивает надлежащее выполнение своих задач всеми семидесятью двумя тысячами нервов и артерий, расходящихся по всему телу.
Мы предпринимаем множество предохранительных мер для защиты нашего тела от всякого рода инфекций. К этим мерам относятся и физические упражнения. Но если поврежден то все эти меры будут только напрасной потерей времени и сил.
Если пупок сместился из своего положения, то это одно становится причиной многих заболеваний, обычно остающихся не диагностированными.
Ошибочное лечение, предпринятое неквалифицированными людьми, вызывает новые осложнения, а в результате безграмотного массажа пупок может оказаться смещенным.
Для наших нынешних врачей и целителей осложнения, вызванные смещением пупка, остаются загадкой, а пациент со временем приучается терпеливо переносить свою боль.
Врачи не в состоянии оказать ему необходимую помощь, и он довольствуется неправильным диагнозом и курсом лечения, который не приносит никакой пользы. Те, кто хочет избавиться от болезней, вызванных смещением пупка, а также хочет извлечь пользу от упражнений, должны освидетельствовать свой пупок у специалиста.
Причины смещения пупка
Замечено, что пупок обычно смещается из своего исходного положения после подъема тяжести или падения с высоты.
Это влечет за собой смещение пупка выше изначального положения. Если пупок сместился вправо, влево или наклонен, то причину следует искать или в перемещении центра тяжести тела на какую-либо ногу, или во встряске тела.
Если толчок пришелся на левую ногу, то пупок смещается вправо, и наоборот.
Обычно у мужчин пупок смещается влево, а у женщин — вправо.
1. Для мужчин: пациент должен сначала быть уложен на землю так, чтобы на земле лежали только ягодицы, а голова и ноги были бы приподняты над землей на один фут (около 30 см). Это положение носит название (фото 96). Затем голова и пятки постепенно опускаются на землю. Это — или «поза трупа». Затем обследующий кладет один конец шнура на пупок пациента, а другой конец поочередно прикладывает к каждому из сосков груди.
Если расстояние от пупка до каждого соска одинаково, значит, пупочный центр не смещен. Если же имеется хотя бы пустяковая разница, то пупок смещен из своего изначального положения. Таким образом, этот осмотр с обмером обнаружит действительное положение пупка. Для возвращения пупка в исходное положение надо пользоваться услугами специалиста.
Только после этого, но не раньше, можно начинать физические упражнения йоги.
2. Для женщин: пациентка должна последовательно выполнить обе позы — и Пятки ног надо сдвинуть вместе, пальцы при этом должны быть направлены в противоположные стороны. Затем один конец шнура совмещается с пупком, а второй поочередно с правым, затем с левым большими пальцами ног. Если образуется разница в расстоянии, значит, пупок находится в неправильном положении.
3. Для мужчин и женщин: когда пациент после позы принял «позу трупа», обследующий должен сжать пять пальцев своей руки и положить их на пупок пациента (фото 99). Если окажется, что пупок пульси рует в центре соединения пяти пальцев, подобно сердцу, значит, все в порядке.
Если же биение пупка ощущается не в этом месте, он не функционирует нормально.
Истинное положение пупка —там, где он ощущается пульсирую щим в центре соединения пяти пальцев.
Объективное исследование
Физическое исследование тонкой кишки включает осмотр, пальпацию, перкуссию и аускультацию.
Осмотр живота позволяет выявить метеоризм.
При переполнении газами всех или большинства петель тонкой кишки (например, при бродильной или гнилостной диспепсии) определяется равномерное вздутие живота, особенно центральной его части (околопупочной). При растяжении газом одной или нескольких кишечных петель (непроходимость) метеоризм обычно имеет локальный характер и для двенадцатиперстной кишки выявляется в верхней части правой половины живота, для тощей кишки — в левом верхнем квадранте живота или в мезогастральной области, а для подвздошной кишки в правой подвздошной области или внизу живота.
Ограниченное вздутие живота за счет растяжения кишечной петли выше места непроходимости известно как симптом Валя. У истощенных субъектов через переднюю брюшную стенку может быть видна усиленная перистальтика петель тонкой кишки (непроходимость, невроз). При мепанической кишечной непроходимости усиленная кишечная перистальтика, которая сопровождается приступами болей и у истощенных людей видна через переднюю брюшную стенку, может провоцироваться легким поколачиванием по соответствующей области живота.
Иногда при поражении тонкой кишки, особенно с вовлечением в процесс серозного покрова, поверхностная пальпация может выявлять локальную резисгентность передней брюшной стенки и гиперестезию ее кожных покровов с преимущественной локализацией в области слева выше пупка (зоны Захарьина — Геда).
При глубокой пальпации ощупыванию обычно доступен лишь терминальный отрезок тонкой кишки, который определяется в правой подвздошной области и расположен изнутри кнаружи и снизу вверх до места впадения в слепую кишку.
Пальпация терминального отрезка тонкой кишки ведется перпендикулярно к длинной оси его. При этом правая рука исследующего находится под тупым углом к слепой кишке.
Во время вдоха проникают четырьмя согнутыми пальцами кисти, лежащей ладонью, плашмя на животе, до задней брюшной стенки, далее скользят по брюшку поясничной мышцы сверху и изнутри вниз и кнаружи, перекатываясь при этом через терминальный отрезок тонкой кишки, который обычно определяется на протяжении 10 — 12 см или, реже, 25 — 30 см в виде умеренно подвижного гладкого цилиндра толщиной с мизинец.
Терминальный отрезок тонкой кишки пальпируется у 75 — 80% здоровых людей.
При вовлечении в патологический процесс он может быть при пальпации болезненным, спазмированным, реже растянутым, урчащим или уплотненным, бугристым, четкообразным.
Остальные отделы тонкой кишки недоступны пальпации. Только в редких случаях удается в левой подвздошной области внутри от сигмовидной кишки прощупать случайно находящийся тут отрезок тонкой кишки. Однако при поражении тонкой кишки пальпация в мезогастральной области может выявлять болезненность, которая нередко более выражена слева и выше пупка — зона Поргеса.
Лишь опухоли тонкой кишки, достигшие значительных размеров и растущие кнаружи, могут иногда определяться и вне терминального отрезка тонкой кишки.
Новообразования, исходящие из подвздошной кишки, нередко более доступны для обнаружения при ректальном и влагалищном исследовании.
На поражение тонкой кишки обычно указывает громкое урчание в слепой кишке при пальпации, что связано с заполнением кишки газом и жидким не всосавшимся содержимым (симптом энтерита по В.П. Образцову).
Перкуссия живота над раздутыми газом петлями тонкой кишки выявляет тимпанит. При стенозе тонкой кишки раздутые вышележащие ее петли наполнены жидкостью и дают при перкуссии притупленный звук, который при перемене положения больного перемещается; при сукуссии обнаруживается громкий плеск-симптом Матье.
При вовлечении в патологический процесс серозной оболочки тонкой кишки перкуссия над соответствующими ее отделами болезненна.
Аускультация живота может выявлять громкое урчание и бульканье, что в основном связано с нарушением процессов секреции и всасывания в тонкой кишке, а также с усилением ее моторики.
При угнетении ее кишечные шумы могут исчезать (полная кишечная непроходимость, перитонит). В нормальных условиях слышен периодический ровный кишечный шум.
При выраженном стенозировании участка кишки в месте его локализации периодически выслушивается, нередко даже на расстоянии, громкое урчание, связанное с прохождением через суженный участок жидкого содержимого при опорожнении растянутой им супрастенотической петли, наличие которой проявляется приступом боли и локальным вздутием живота, обычно предшествующими урчанию и исчезающими с появлением его — синдром Кенига.
При достаточно обширных поражениях тонкой кишки на почве нарушенной резорбции большинства пищевых веществ могут наблюдаться разнообразные гиповитаминозные и трофические нарушения.
Объективные признаки синдрома недостаточного всасывания заключаются в исхудании, бледности больных, снижении тургора, сухости и шелушении кожи, наличии своеобразного дерматита лица (крыльев носа, носогубных складок, ушей, губ), появлении отеков на ногах, реже в области поясницы и других местах, изменении формы, поперечной исчерченности и повышенной ломкости ногтей, потускнении и поведении волос, ангулярном стоматите, глоссите, разрыхлении и кровоточивости десен.
Определяется серо-грязная окраска закрытых участков кожи, особенно в местах естественного отложения пигмента (ареолы сосков, мошонка, область промежности, белая линия живота) и слизистых оболочек рта, языка, линий складок ладоней и подошв (признаки надпочечниковой недостаточности), а также гиперпигментация открытых участков кожи — лица, шеи, тыльной поверхности кистей рук (пеллагрозный дерматит).
Вопрос к медикам. В чем причина ассиметрии живота?
В далеко зашедших и тяжелых случаях могут возникать геморрагии на коже — от мелких петехиальных высыпаний до значительных кровоподтеков (дефицит витамина К).
Заворот кишок
Саркома тонкой кишки
На долю саркомы тонкой кишки приходится 2/3 всех сарком пищеварительного канала; они встречаются в 0,06—0,07% от общего числа всех вскрытий. Чаще болеют мужчины. Поражаются…
Брюшная жаба
Абдоминальная пурпура
Это может вести к утолщению кишки и сужению ее просвета, парезу кишки,…
Физикальное исследование при заболеваниях желудочно-кишечного тракта
Методы физикального исследования больных с заболеваниями желудочно-кишечного тракта — осмотр, пальпация живота, перкуссия, аускультация.
Осмотр больного
Осмотр больных с заболеваниями желудочно-кишечного тракта (ЖКТ) позволяет выявить исхудание, бледность, шершавость и понижение тургора кожных покровов при злокачественных опухолях желудка и кишечника.
Но у большинства больных с заболеваниями желудка какие-либо видимые проявления отсутствуют. При осмотре полости рта у больных с острыми и хроническими заболеваниями желудка и кишечника выявляют белый или коричневый налет на языке. При заболеваниях, сопровождающихся атрофией слизистой оболочки желудка и кишечника, слизистая языка становится гладкой, лишенной сосочков («лакированный язык»).
Эти симптомы неспецифические, но они отражают патологию желудка и кишечника.
Осмотр живота начинают в положении больного лежа на спине.
Определяют форму и величину живота, дыхательные движения брюшной стенки и наличие перистальтики желудка и кишечника. У здоровых он или несколько втянут (у астеников) или слегка выпячен (у гиперстеников). Выраженное втяжение бывает у больных с острым перитонитом. Значительное симметричное увеличение живота может быть при ожирении, вздутии живота (метеоризм) и скоплении свободной жидкости в брюшной полости (асцит).
Ожирение и асцит различаютcя по некоторым признакам. При асците кожа на животе тонкая, блестящая, без складок, пупок выступает над поверхностью живота. При ожирении кожа на животе дряблая, со складками, пупок втянут. Асимметричное увеличение живота возникает при резком увеличении печени или селезенки.
Дыхательные движения брюшной стенки хорошо определяются при осмотре живота.
Патологическим является полное их отсутствие, что свидетельствует чаще всего о разлитом перитоните, но может быть при остром холецистите и аппендиците. Перистальтику желудка можно выявить только при стенозе привратника (раковом или рубцовом), перистальтику кишечника – при сужении кишечника выше места препятствия.
Пальпация живота
Живот — часть тела, представляет собой брюшную полость, где размещаются основные внутренние органы (желудок, кишечник, почки, надпочечники, печень, селезёнку, поджелудочную железу, жёлчный пузырь).
Применяют два метода пальпации живота: поверхностную пальпацию и методическую глубокую, скользящую пальпацию по В.В. Образцову и Н.Д. Стражеско:
При осмотре и пальпации живота рекомендуется использовать схемы клинической топографии живота.
Принцип метода поверхностной пальпации
Пальпацию проводят путем слабого нажима пальцами плашмя расположенной на брюшной стенке пальпирующей руки. Больной лежит на спине на постели с низким изголовьем. Руки вытянуты вдоль туловища, все мышцы должны быть расслаблены. Врач сидит справа от больного, который должен быть предупрежден о том, чтобы он дал знать о возникновении и исчезновении болей.
Начинают ориентировочную пальпацию с левой паховой области. Затем пальпирующую руку переносят на 4–5 см выше, чем в первый раз, и дальше в эпигастральную и правую подвздошную области.
При сравнительной пальпации исследования проводят на симметричных участках, начиная с левой подвздошной области, в следующей последовательности: подвздошная область слева и справа, околопупочная область слева и справа, боковой отдел живота слева и справа, подреберье левое и правое, эпигастральная область слева и справа от белой линии живота.
Заканчивается поверхностная пальпация исследованием белой линии живота (наличие грыжи белой линии живота, расхождение мышц брюшного пресса).
У здорового человека при поверхностной пальпации живота болевые ощущения не возникают, напряжение мышц брюшной стенки незначительное.
Выраженная разлитая болезненность и напряжение мышц над всей поверхностью живота свидетельствует об остром перитоните, ограниченная местная болезненность и напряжение мышц в этой области – об остром локальном процессе (холецистит – в правом подреберье, аппендицит – в правой подвздошной области и т.п.).
При перитоните выявляется симптом Щеткина-Блюмберга – усиление боли в животе при быстром снятии пальпирующей руки с брюшной стенки после легкого надавливания. При постукивании по брюшной стенке пальцем может быть установлена локальная болезненность (симптом Менделя).
Соответственно в болезненной зоне часто обнаруживается местное защитное напряжение брюшной стенки (симптом Глинчикова).
Мышечная защита при дуоденальных и пилороантральных язвах обычно определяется справа от средней линии в эпигастральной области, при язве малой кривизны желудка – в средней части эпигастральной области, а при кардиальной язве – в самом верхнем ее отделе у мечевидного отростка.
Соответственно указанным участкам болезненности и мышечной защиты выявляются зоны кожной гиперестезии Захарьина–Геда.
Принципы глубокой скользящей пальпации
Пальцы пальпирующей руки, согнутые во втором фаланговом суставе, устанавливаются на брюшной стенке параллельно исследуемому органу и после набора поверхностной кожной складки, необходимой в дальнейшем для скользящего движения руки, проводимого в глубине брюшной полости вместе с кожей и не ограничиваемого натяжением кожи, погружаются при выдохе глубоко в брюшную полость.
Это необходимо производить медленно без резких движений за 2–3 вдоха и выдоха, удерживая достигнутое положение пальцев после предыдущего выдоха. Пальцы погружаются до задней стенки с таким расчетом, чтобы их концы располагались внутрь от пальпируемого органа.
В следующий момент врач просит больного задержать дыхание на выдохе и проводит скользящее движение руки в направлении, перпендикулярном к продольной оси кишки или края желудка.
При скольжении пальцы обходят доступную поверхность органа. Определяют эластичность, подвижность, болезненность, наличие уплотнений и бугристости на поверхности органа.
Последовательность проведения глубокой пальпации: сигмовидная кишка, слепая кишка, поперечно-ободочная кишка, желудок, привратник.
Пальпация сигмовидной кишки
Правая рука устанавливается параллельно оси сигмовидной кишки в левой подвздошной области, собирается кожная складка перед пальцем, а затем, во время выдоха больного, когда наступает расслабление брюшного пресса, постепенно пальцы рук погружаются в брюшную полость, доходя до ее задней стенки.
После этого, не ослабляя давления, рука врача скользит вместе с кожей в направлении, перпендикулярном оси кишки, и перекатывает руку через поверхность кишки при задержке дыхания. У здорового человека сигмовидная кишка пальпируется в 90% случаев в виде гладкого, плотного, безболезненного и неурчащего цилиндра толщиной 3 см.
В патологии кишка может быть болезненной, спастически сокращенной, бугристой (новообразование), сильно перистальтирующей (препятствие ниже ее), неподвижной при сращении с брыжейкой.
При скоплении газов и жидкого содержимого отмечается урчание.
Пальпация слепой кишки
Руку располагают параллельно оси слепой кишки в правой подвздошной области и проводят пальпацию.
Слепая кишка пальпируется в 79% случаев в виде цилиндра, толщиной 4,5–5 см, с гладкой поверхностью; она безболезненная и малосмещаемая.
В патологии кишка бывает крайне подвижной (врожденное удлинение брыжейки), неподвижной (при наличии спаек), болезненной (при воспалении), плотной, бугристой (при опухолях).
Пальпация поперечно-ободочной кишки
Пальпация проводится двумя руками, т. е. методом билатеральной пальпации. Обе руки устанавливают на уровне пупочной линии по наружному краю прямых мышц живота и проводят пальпацию.
У здоровых людей поперечно-ободочная кишка пальпируется в 71% случаев в виде цилиндра толщиной 5–6 см, легко смещаемой.
В патологии кишка пальпируется плотной, сокращенной, болезненной (при ее воспалении), бугристой и плотной (при опухолях), резко урчащей, увеличенной в диаметре, мягкой, гладкой (при сужении ниже ее).
Пальпация желудка
Пальпация желудка представляет большие трудности, у здоровых людей удается пальпировать большую кривизну.
Прежде, чем пальпировать большую кривизну желудка, необходимо определить нижнюю границу желудка методом аускульто-перкуссии или методом аускульто-аффрикции.
Граница желудка располагается по выслушиванию громкого звука.