Аспирационная пневмония чем лечить
Аспирационная пневмония
Полное описание заболевания «аспирационная пневмония»
Аспирационная пневмония представляет собой воспаление лёгочных тканей, развивавшееся в следствие попадания в них чужеродных веществ, например, рвотных масс. Согласно статистике, аспирационная пневмония диагностируется практически в каждом четвёртом случае выявленного воспаления лёгких. В связи с тем, что развитие патологического процесса происходит из-за проблем с глотанием или на фоне нарушения сознания, данная форма пневмонии свойственна людям старшей возрастной категории или имеющим в наличии такие заболевания, как рассеянный склероз, инсульт, эпилепсия, опухоли головного мозга, болезни центральной нервной системы. Стоит обратить ваше внимание на тот факт, что в процессе ночного отдыха практически у половины людей наблюдается попадание жидкостных сред организма в лёгкие. Однако единичных случаев попадания недостаточно для развития заболевания. Основополагающими факторами являются большое количество и выраженная кислотность.
Стадии и симптомы аспирационной пневмонии
Симптоматика аспирационной пневмонии характеризуется слабой на начальной стадии развития патологии, нарастающей в процессе развития. В пульмонологии выделяют четыре основных этапа развития патологического процесса. Начальный этап характеризуется как стадия развития пневмонита. Сменяет начальную стадию этап развития некротирующей пневмонии. Далее, диагностируют стадию развития абсцесса лёгкого. Заключительным этапом патологического процесса является стадия развития эмпиемы легкого.
Первые симптомы развития патологического процесса возникают уже в течение первых двух дней с момента попадания возбудителя в легочные ткани. В качестве первых признаков заболевания необходимо выделить повышение температуры, непродуктивный кашель, выраженное ощущение слабости и общего недомогания. С каждым днём отмечают нарастание симптоматики, в частности отмечают появление трудностей в процессе дыхания, боли в области грудины, а спустя несколько дней сухой кашель сменяется кашлем с выделением пенистой мокроты. Зачастую мокрота имеет кровяные примеси. В течение десяти дней наблюдают развитие абсцесса. Данный процесс сопровождается гнойной мокротой и кровохарканием.
Диагностика и терапия аспирационной пневмонии
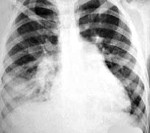
Диагностика и лечение аспирационной пневмонии находятся в области практики врача-пульмонолога. В качестве диагностических процедур проводят лабораторное исследование мокроты, получаемой в процессе проведения бронхоскопического исследования. Выявить обширность поражённых участков лёгочной ткани позволяет рентгенологическое исследование. При тяжелых формах заболевания возможно проведение трансторакальной пункции. Трансторакальная пункция проводится исключительно под аппаратным контролем (ультразвуковом или рентгенологическим). Исходя из результатов диагностики и учитывая индивидуальные особенности организма, специалист назначает максимально эффективное в конкретном случае лечение. Основу консервативных методов при лечении аспирационной пневмонии составляет массированная антибактериальная терапия. В большинстве случаев используют сразу несколько фармакологических препаратов данного типа. На стадиях абсцесса и эмпиемы медикаментозное лечение дополняется дренированием, необходимым для отведения гнойного содержимого. В случаях нарушения дыхательной функции пациента подключают к аппарату искусственной вентиляции лёгких. Залогом эффективного лечения прежде всего является своевременность начатой терапии. С сожалением приходиться констатировать тот факт, что запущенные формы патологического процесса способны спровоцировать необратимые последствия и привести к летальному исходу.
Аспирационная пневмония
Аспирационная пневмония – это инфекционно-токсическое повреждение легочной паренхимы, развивающееся вследствие попадания в нижние дыхательные пути содержимого ротовой полости, носоглотки, желудка. Аспирационная пневмония проявляется кашлем, тахипноэ, цианозом, тахикардией, болью в груди, лихорадкой, появлением зловонной мокроты. Диагностика аспирационной пневмонии опирается на аускультативные и рентгенологические данные, результаты бронхоскопии, микробиологического исследования содержимого нижних дыхательных путей и плеврального выпота. Лечение аспирационной пневмонии требует проведения оксигенотерапии, антибиотикотерапии, эндоскопической санации трахеобронхиального дерева; при необходимости проводится дренирование развившихся абсцессов или эмпиемы плевры.
МКБ-10
Общие сведения
Под аспирационной пневмонией в пульмонологии понимается воспаление легких, возникшее в результате установленного эпизода случайного попадания в нижние дыхательные пути содержимого ротоносоглотки или желудка. Среди различных форм пневмоний аспирационная пневмония имеет довольно большой удельный вес: на ее долю приходится около 23% случаев тяжелых форм легочной инфекции. Аспирационный синдром нередко встречается у практически здоровых лиц во время сна. Так, при исследованиях с ирригацией носоглотки раствором, меченным радиоактивными изотопами, аспирация была зафиксирована у 45-50% здоровых людей и у 70% пожилых пациентов в возрасте старше 75 лет с нарушением сознания.
Причины
Аспирационные пневмонии развиваются на фоне случайного попадания твердых частиц или жидкости в воздухоносные пути. Тем не менее, одного лишь факта аспирации недостаточно для возникновения аспирационной пневмонии. В механизме развитии пневмонии играет роль количество аспирированного содержимого и его характер, число микроорганизмов, попадающих в терминальные бронхиолы, их вирулентность, состояние защитных факторов организма.
Факторы риска
Чаще всего преморбидным фоном для аспирационных пневмоний служат:
Нарушения сознания, обусловленные различными факторами:
Заболевания периферической и центральной нервной системы:
Заболевания, сопровождающиеся нарушением акта глотания (дисфагией) и регургитацией:
Травмы и ятрогенные повреждения:
В детском возрасте:
Патогенез
Сценарий развертывания событий при аспирации содержимого в трахеобронхиальное дерево может варьировать от полного отсутствия нарушений до развития респираторного дистресс-синдрома, дыхательной недостаточности и гибели пациента. Условиями, приводящими к развитию аспирационной пневмонии, служат нарушения факторов местной защиты в дыхательных путях и патологический характер аспирационных масс (количество, химические свойства и рН, степень инфицированности и пр.). Основными патогенетическими звеньями, приводящими к возникновению аспирационной пневмонии, выступают механическая обструкция дыхательных путей, острый химический пневмонит и бактериальная пневмония.
При вдыхании большого объема аспирата или крупных твердых частиц возникает механическая обструкция трахеобронхиального дерева. Возникающий при этом защитный кашлевой рефлекс способствует еще более глубокому проникновению аспирированного субстрата в бронхи и бронхиолы, что может привести к развитию отека легких. Механическая обструкция сопровождается развитием ателектазов легкого и застоем бронхиального секрета, на фоне которых увеличивается риск инфицирования легочной паренхимы.
В ответ на агрессивное воздействие аспирированного содержимого развивается острый химический пневмонит, характеризующийся выбросом биологически активных веществ, активацией системы комплемента, высвобождением факторов некроза опухолей, цитокинов и т. д. Дальнейшие патологические изменения в легочной паренхиме обусловлены ее повреждением биологически активными веществами, а не прямым действием аспирата. На фоне рефлекторного бронхоспазма, ателектаза части легкого, снижения легочной перфузии и прямого повреждения альвеол быстро развивается гипоксемия. С присоединением бактериального компонента нарастает дыхательная недостаточность, лихорадка, кашель, т. е. появляются все признаки бактериальной пневмонии. В этой стадии аспирационной пневмонии рентгенологически определяются очаги инфильтрации, нередко возникают легочные абсцессы и эмпиема плевры.
Симптомы аспирационной пневмонии
В клиническом течении аспирационная пневмония проходит этапы пневмонита, некротизирующей пневмонии, абсцедирования и эмпиемы плевры. В отличие от бактериальной легочной инфекции, клиника аспирационной пневмонии разворачивается постепенно и стерто. В течение нескольких дней после эпизода аспирации могут иметь место субфебрилитет, слабость, сухой мучительный кашель. В дальнейшем нарастают диспноэ, боли в грудной клетке, лихорадка, тахикардия, цианоз, выделение пенистой мокроты с примесью крови при кашле. Нередко, уже спустя 10-14 суток при аспирационной пневмонии возникает абсцедирование легочной ткани и эмпиема плевры. При этом появляется продуктивный кашель с выделением гнойной мокроты с гнилостным запахом, кровохарканье, ознобы.
Диагностика
Лечение аспирационной пневмонии
При наличии абсцессов в легких выполняется их дренирование, проводится вибрационный массаж, перкуторный массаж грудной клетки. При необходимости осуществляется повторная трахеальная аспирация секрета, санационные бронхоскопии и бронхоальвеолярный лаваж. К хирургическому вмешательству прибегают при организации абсцессов больших размеров (более 6 см), легочном кровотечении, образовании бронхоплевральной фистулы. При аспирационной пневмонии, осложненной эмпиемой плевры, выполняется дренирование плевральной полости, проводятся санационные промывания, введение в полость плевры антибиотиков и фибринолитиков. Возможно проведение открытого дренирования (торакостомии), плеврэктомии с декортикацией легкого.
Прогноз и профилактика
При небольших объемах аспирированного содержимого, стабильном общем фоне и своевременном грамотном лечении, прогноз при аспирационной пневмонии не вызывает опасений. В случае развития массивного пневмонита, легочных абсцессов, эмпиемы плевры, бронхоплевральных свищей, сепсиса – прогноз крайне серьезен. Летальность при осложненном течении аспирационных пневмоний составляет 22%.
Учитывая высокий риск аспирационной пневмонии среди лиц, страдающих заболеваниями нервной и пищеварительной систем, необходимо проводить лечение основного патологического состояния. Пациентам с дисфагией и склонностью к аспирации рекомендуется дробное питание и щадящая диета. Для профилактики рефлюкса у пациентов с дисфагией, тяжелобольных и послеоперационных пациентов необходимо приподнимать головной конец кровати под углом 30-45°. Особое внимание следует уделять пациентам, находящимся на ИВЛ, зондовом питании. Большую роль в предупреждении аспирационных пневмоний играет гигиена и своевременная санация полости рта, регулярное посещение стоматолога.
Аспирационная пневмония у взрослых
Аспирационная пневмония – это воспалительный процесс в легких, который развивается в результате попадания в дыхательные пути инородных предметов или жидкостей. Обычно в медицинской практике под термином «аспирационная пневмония» у взрослых понимают поражение легких, возникшее вследствие попадания в дыхательные пути среднего или большого количества содержимого желудка (рвотные массы, желудочный сок). Терапию заболевания необходимо начинать незамедлительно. В Москве для лечения пневмонии можно обратиться в Юсуповскую больницу, где квалифицированные специалисты выполнят обследование и назначат эффективную терапию.
Аспирационная пневмония: причины
Попадание рвотных масс или желудочного сока в дыхательные пути приводит к серьезному поражению легких. Аспирационная пневмония (иначе: синдром Мендельсона) у взрослых чаще всего встречается при следующих ситуациях:
Следует отметить, что даже у абсолютно здоровых людей периодически происходит аспирация. Исследования показали, что во время глубокого сна возможна аспирация содержимого ротоглотки в малых количествах. При отсутствии факторов риска это редко приводит к возникновению аспирационной пневмонии.
Для развития патологии важно не только количество содержимого аспирата, а и его характеристики (кислотность, наличие инородных частиц крупного размера, инфицировано содержимое или нет). Желудочный сок имеет низкий рН и в результате аспирации агрессивно влияет на нижние дыхательные пути. Это является важным фактором в развитии пневмонии. При попадании в органы дыхания инфицированного аспирата защитные механизмы организма не всегда могут справиться с подобной ситуацией и пропускают в легкие возбудителей пневмонии.
Аспирационная пневмония: симптомы
Аспирационная пневмония характеризуется стремительным развитием, поэтому требует срочного лечения. После аспирации первые симптомы заболевания могут появиться спустя несколько дней. Человек чувствует общее недомогание, появляется сухой кашель, повышается температура тела. В дальнейшем клиническая картина идет по нарастающей:
Если человеку вовремя не оказать помощь, последствия будут угрожающими для жизни. Через пару недель после начала пневмонии развивается отек легкого и некротизирующая пневмония. В дальнейшем возникает абсцесс легкого и эмпиема. Осложненная аспирационная пневмония приводит к летальному исходу.
Аспирационная пневмония: диагностика
Важный фактор для постановки диагноза «аспирационная пневмония» – симптомы. У взрослых лечение будет назначаться, исходя из результатов диагностики. Для выявления аспирационной пневмонии необходимо описать доктору не только свое самочувствие сейчас, но и рассказать об эпизоде аспирации накануне появления первых симптомов. Имея полный объем информации о развитии заболевания, доктор быстрее определит тактику дальнейших действий, что позволит сэкономить драгоценное время.
Для подтверждения диагноза пациенту назначают рентгенологическое исследование, благодаря которому можно выявить участки развития воспаления и оценить масштабы поражения. Бактериологическое исследование мокроты позволяет определить тип возбудителя, что необходимо для назначения соответствующих антибактериальных препаратов.
В Юсуповской больнице выполняют все необходимые обследования для точной постановки диагноза. Использование квалифицированными специалистами современного оборудования позволяет наиболее точно определять все характеристики заболевания, что необходимо для подбора адекватной терапии.
Аспирационная пневмония: лечение
Лечение аспирационной пневмонии включает методы для устранения синдрома острой дыхательной недостаточности. В некоторых случаях больного направляют в интенсивную терапию для нормализации состояния. Если восстановить нормальное естественное дыхание не удается, используют искусственную вентиляцию легких. В тяжелых случаях мероприятия проводят в течение нескольких суток для улучшения показателей газообмена в легких.
Медикаментозная терапия включает использование антибактериальных препаратов. До получения результатов бактериологического исследования используют антибиотики широкого спектра действия. Если они оказываются неэффективными, применяют другие группы антибиотиков.
Дополнительно выполняют симптоматическую терапию: используют жаропонижающие и откашливающие средства. Для поддержания организма назначают поливитаминные препараты и иммуномодуляторы.
Лечение аспирационной пневмонии в обязательном порядке должно проводиться в условиях стационара, учитывая риск стремительного развития серьезных осложнений. Юсуповская больница предлагает пациентам палаты повышенной комфортности, одноместные или на несколько (до четырех) кроватей, где включено все необходимо для пребывания пациента. Больному оказывают круглосуточный уход, а квалифицированный терапевт контролирует лечение заболевания и выполняет своевременную корректировку терапии при необходимости. В Юсуповской больнице пациент получает полный спектр медицинских услуг (от диагностики до реабилитации), что в значительной мере ускоряет процесс выздоровления.
Обратиться за помощью, записаться на прием и получить консультацию специалистов можно по телефону.
Аспирационная пневмония чем лечить
К.В. Гайдуль, И.В. Лещенко, А.А. Муконин
Гайдуль Константин Валентинович, д.м.н. профессор, НИИКИ СО РАМН, г. Новосибирск;
Лещенко Игорь Викторович, д.м.н., профессор кафедры фтизиатрии и пульмонологии УГМА, главный пульмонолог МЗ Свердловской области, г. Екатеринбург;
Муконин Алексей Анатольевич, к.м.н., кафедра общей хирургии с хирургией ФПК и ППС СГМА, г. Смоленск
Научно-информационный центр ООО «АБОЛмед», г. Москва
Ключевые слова: аспирационная пневмония, неспорообразующие анаэробные бактерии, орофарингеальная флора, антибиотикотерапия аспирационной пневмонии, цефокситин, цефоперазон/сульбактам, амоксициллин/клавуланат.
ВВЕДЕНИЕ
Под термином «аспирационная пневмония» понимают легочные поражения, возникающие вследствие аспирации (микроаспирации) большего или меньшего количества контаминированного содержимого носоглотки, полости рта или желудка и развитие за этим инфекционного процесса.
Для проникновения патогенных возбудителей в легочную паренхиму и возникновения в ней бактериального процесса, как правило, необходимо нарушение местной и общей сопротивляемости больного, а также наличие предрасполагающих факторов.
Развитие аспирационной пневмонии следует ожидать при состояниях, связанных с нарушением сознания (алкогольное опьянение, поражениях центральной нервной системы, наркоз), заболеваниях периферических нервов, ряде механических факторов, способствующих аспирации (назо-гастральное зондирование), травмах лица и шеи, опухолях пищевода, трахеи и др.
От 11 до 14% летальных исходов, связанных с наркозом, обусловлено развитием аспирационного синдрома. Среди всех случаев материнской смертности аспирационный синдром в 2% случаев является ее причиной, а если используется общая анестезия при оперативном родоразрешении, его удельный вес возрастает до 15-52%.
ЭПИДЕМИОЛОГИЯ
Очевидно, что истинное количество случаев аспирационных пневмоний остаётся неизвестной, поскольку клиницисты редко стараются выяснять природу большинства нозокомиальных и внебольничных случаев легочной инфекции, причиной которых и явилась нераспознанная аспирация [1]. Диагноз «аспирационная пневмония» чаще всего можно встреть в историях болезни тяжелых «взрослых» больных, как правило, находящихся в критическом состоянии, у которых имеются факторы, способствующие аспирации (таблица 1.) По данным T. Marrie et al. [2] и L. Mundy et al. [3], 6-9% внебольничных пневмоний являются аспирационными. Среди популяции пожилых пациентов с целым рядом сопутствующей патологии, являющейся преморбидным фоном для аспирации, этот процент прогностически гораздо выше.
Хорошо известно, что даже у здоровых субъектов периодически возможна аспирация. Используя радионуклидные тесты, E. Huxley et al. [4] установили, что из обследованных 20 здоровых добровольцев, у 9 (45%) во время глубокого сна наблюдалась аспирация содержимого ротоглотки. Малые количества аспирата при отсутствии факторов риска редко приводят к развитию каких-либо симптомов аспирации, а тем более пневмонии.
Развитие пневмонии определяется не только количеством аспирированного содержимого, но и его характером (кислое содержимое желудка или нейтральное содержимое ротоглотки, жидкое, вязкое или с инородными частицами, инфицированное или стерильное). Ряд эпизодов аспирации проходит бесследно; пневмония развивается либо в случае попадания большого количества инфицированного содержимого, когда естественные защитные механизмы мукоцилиарного клиренса подавлены или «не справляются с нагрузкой», либо √ это является одним из важных звеньев развития пневмонии √ при действии на нижние дыхательные пути агрессивного (с низким рН) аспирата.
ПОНЯТИЕ О ХИМИЧЕСКОМ ПНЕВМОНИТЕ (ПАТОГЕНЕЗ, ПОСЛЕДСТВИЯ, КЛИНИЧЕСКАЯ ЗНАЧИМОСТЬ)
«Агрессивными» веществами, способными вызвать острый химический пневмонит, могут быть минеральные масла, гидрокарбонат, кислый, богатый ферментами, желудочный сок. Наиболее часто можно наблюдать химический пневмонит вследствие аспирации желудочного содержимого (синдром Мендельсона). Патогенез повреждения трахеи, бронхов и легочной паренхимы типичен и напоминает химический ожог [5]. Глубина повреждения тем больше, чем ниже рН и максимальна при показателях 2,5 и ниже. В эксперименте было установлено, что локальное воздействие химически активного травмирующего агента на легочную паренхиму способствует «взрывному» выбросу биологически активных веществ (БАВ): активации системы комплемента, высвобождению фактора некроза опухолей альфа, различных цитокинов и веществ, определяющих хемотаксис лейкоцитов, в частности IL-8 7. Следует отметить, что дальнейшее прогрессирование изменений в легких обусловлено именно БАВ, а не прямым повреждающим действием агрессивного аспирата.
Острый химический пневмонит также характеризуется лихорадкой, лейкоцитозом; при рентгенологическом исследовании выявляется легочный инфильтрат. Имеется определенная закономерность локализации инфильтратов: задние сегменты верхних долей легких или верхние сегменты нижних долей, то есть те отделы, куда с большей или меньшей вероятностью попадает аспирированное содержимое (при горизонтальном положении больного). В случаях, когда аспирация происходит в ортостатическом положении (или сидя), поражаются базилярные сегменты нижних долей. Перечисленные выше ранние симптомы аспирационной пневмонии свидетельствуют прежде всего о развитии воспаления в легких; бактериальная инфекция присоединяется позже.
МИКРОБИОЛОГИЧЕСКИЕ АСПЕКТЫ АСПИРАЦИОННОЙ ПНЕВМОНИИ
Пик изучения микробиологического субстрата аспирационных пневмоний приходится на 70-80-е годы ХХ века 11. Используя самые различные методы получения материала, в том числе транстрахеальную и трансторакальную аспирационную биопсию, было установлено, что анаэробные микроорганизмы в 62-100% случаев аспирационных пневмоний выступают как этиологически значимые агенты. Позднее, следуя результатам доказательных исследований, использующих более передовые методики получения материала и выделения анаэробов, установлена менее значимая этиологическая роль анаэробных бактерий.
Этиология большинства аспирационных пневмоний полимикробная. В случаях «внебольничной» аспирационной пневмонии важнейшей причиной легочной инфекции являются, как правило, анаэробные бактерии, колонизирующие ротоглотку, в ассоциации с аэробными грамположительными кокками и микроаэрофильными стрептококками (S.milleri). Немаловажные факторы √ гигиена полости рта и «полноценность» кашлевого рефлекса. Резервуар вероятных возбудителей, в том числе анаэробов, это гингивит, полости в зубах, десневые карманы и, наконец, бактериальный налет на зубах и деснах, особенно у больных с заболеваниями пародонта [12]. Самые частые анаэробные возбудители, выделяемые от больных с аспирационными пневмониями, это Bacteroides spp., Peptostreptococcus spp., Fusobacterium spp. Инфекционный процесс в легких, вызываемый анаэробами, характеризуется тяжелым течением с формированием некроза легочной ткани, абсцессов, бронхо-плевральных свищей и эмпиемы [13]. Именно аспирация и следующая за ней аспирационная пневмония являются основной причиной инфекционных деструкций легких у взрослых.
J. Bartlett et al. и P. Dore et al. [15, 18] указывают, что у 35% больных с нозокомиальными пневмониями (треть из которых, как утверждает J. Bartlett et al. [15], развились вследствие аспирации) и у 20% с вентилятор-ассоциированными пневмониями выделялись анаэробы. Однако этиологическая значимость этих возбудителей в случаях нозокомиальных пневмоний в настоящее время подвергается сомнению √ слишком трудно бывает установить действительно «аспирационную» природу легочной инфекции.
ДИАГНОСТИКА
К сожалению, специфических методов диагностики аспирационной пневмонии нет. Диагноз устанавливается на совокупности ряда синдромов и симптомов: гипоксемии, лихорадки, лейкоцитоза, легочной инфильтрации типичной локализации, описанной выше, и доказанной или предполагаемой аспирации у пациентов с соответствующими факторами риска (табл. 1).
Основные факторы риска развития аспирационной пневмонии [1, 4, 10, 12, 13, 14, 27, 28, 29]
Нарушения сознания различного генеза:
острая или хроническая алкогольная интоксикация,
передозировка лекарственных средств,
инсульт
травма ЦНС,
общая анестезия, включая седацию при проведении эзофагогастроскопии.
Наличие патогенных микроорганизмов в носоглотке
Заболевания полости рта:
Опухоли пищевода, трахеи
опухоли пищевода,
ахалазии пищевода,
трахеобронхиальных свищей
Гастроэзофагеальный рефлюкс (гастроэзофагеальная рефлюксная болезнь).
Заболевания центральной и периферической нервной системы:
инсульт,
миастения,
амиотрофический латеральный склероз,
болезнь Паркинсона,
рассеянный склероз.
Механические и ятрогенные факторы, повреждающие верхние отделы дыхательных путей и ЖКТ:
эндотрахеальные трубки,
назогастральные зонды ( в т.ч. для зондового питания),
трахеостома.
Рвота различного генеза.
Бронхиальная обструкция опухолью или инородным телом.
Для характеристики тяжести процесса немаловажно исследование газов крови.
Тяжелое течение процесса, а также присоединившиеся осложнения требуют проведения микробиологического исследования крови, плеврального экссудата, полученного с помощью трансторакальной пункции содержимого полости абсцесса.
ЛЕЧЕНИЕ
Развивающийся при массивной аспирации химический пневмонит не требует антибактериальной терапии. Ввиду высокой вероятности формирования резистентных штаммов и не доказанной эффективности в предупреждении пневмоний профилактическое назначение антибиотиков также не показано. Однако, при «внутрибольничной» аспирации, которая развивается на общем тяжелом преморбидном фоне (нейтропения, декомпенсированный сахарный диабет) ряд врачей для «подстраховки» все же используют антибиотики широкого спектра для снижения вероятности развития пневмоний, делая это скорее для «очищения совести».
Развившаяся аспирационная пневмония требует незамедлительной антибактериальной терапии. В основном врачи руководствуются эмпирическим выбором препаратов. В идеале эмпирический выбор антибиотика для лечения следует основывать на некоторых основных положениях, представленных на рис. 1.
Примерная схема выбора препарата для эмпирической антибактериальной терапии аспирационной пневмонии
К сожалению, результаты ряда исследований показывают, что строгое следование принципам эмпирического выбора препарата для рациональной терапии аспирационной пневмонии скорее исключение, чем правило.
Работами M. Sukumaran et al. и E. Wolfe et al. [19, 20], было доказано, что рутинное включение в медикаментозные схемы лечения аспирационных пневмоний кортикостероидов чаще всего не приводит к желаемому результату, поэтому не показано.
В случаях «внебольничной» аспирационной пневмонии J. Johnson et al. [17] рекомендуют включать в схему эмпирической антибактериальной терапии ингибитор-защищенные бета-лактамы (амоксициллин/клавуланат), цефоперазон/сульбактам, или бета-лактамный антибиотик в комбинации с метронидазолом. Ингибитор-защищенные бета-лактамы (например, амоксициллин/клавуланат активен в отношении аэробных грамположительных кокков, энтеробактерии и анаэробов) являются препаратами выбора для монотерапии [36].
Несмотря на хорошую антианаэробную активность in-vitro, метронидазол не следует применять в качестве монотерапии. Современные фторхинолоны, такие как левофлоксацин и моксифлоксацин, создают в ткани легкого и эндобронхиальном секрете [21, 22] высокие бактерицидные концентрации и обладают определенной антианаэробной активностью, поэтому их можно использовать как препараты резерва, особенно при аллергии на бета-лактамы. Ранее популярные в лечении легочных инфекций аминогликозиды, азтреонам и триметоприм-сульфаметоксазол, ввиду отсутствия антианаэробной активности, высокой частоты встречаемости резистентных штаммов (гентамицин, ко-тримоксазол) и особенностей фармакокинетики (аминогликозиды), не подходят для терапии аспирационной пневмонии «внебольничного» происхождения.
«Внутрибольничные» случаи аспирационной пневмонии требуют особого подхода в выборе антибактериального препарата, поскольку высока вероятность развития инфекционного процесса, вызванного полирезистентными нозокомиальными штаммами аэробных грамотрицательных бактерий (представителями Enterobacteriaceae и неферментирующими бактериями). В отделении реанимации и интенсивной терапии, а также при развитии пневмонии у больных, находящихся в стационаре более 5 дней, «проблемными» возбудителями являются P.aeruginosa и Acinetobacter spp. [23]. У пациентов, находящихся в коме после тяжелой травмы центральной нервной системы, вследствие декомпенсированных почечной патологии и сахарного диабета, к указанным выше «проблемным» патогенам присоединяется полирезистентный S.aureus.
Эмпирическая терапия аспирационной пневмонии
Препараты выбора
Альтернативная терапия
клиндамицин 600-900 мг в/в каждые 8 часов
«Внутрибольничная» аспирационная пневмония, безусловно, требует немедленной эмпирической деэскалационной антибактериальной терапии. Препаратами выбора являются цефепим в комбинации с метронидазолом, цефтазидим в комбинации с метронидазолом или клиндамицином, пиперациллин/тазобактам, цефоперазон/сульбактам или тикарцелина/клавуланат [17]. Современные фторхинолоны: моксифлоксацин, левофлоксацин, имеющие внутривенные формы и широкий спектр активности, в том числе в отношение ряда резистентных респираторных патогенов, являются препаратами резерва, особенно у больных с аллергией на бета-лактамы. Комбинация азтреонама с клиндамицином перекрывает вероятных возбудителей пневмонии и также может быть с успехом использована как альтернативная терапия данного тяжелого заболевания. Данные микробиологического мониторинга, указывающие на высокую частоту встречаемости метициллин-резистентных стафилококков (MRSA), а также при бактериологически подтвержденной инфекции, вызванной полирезистентными стафилококками (положительные посевы из носоглотки, имеющаяся у пациента сопутствующая стафилококковая инфекция, например, кожи, мягких тканей или суставов) требуют включения в схему антибактериальной терапии гликопептидов, например, ванкомицина или тейкопланина. В принципе, для «внутрибольничной» аспирационной пневмонии применимы схемы лечения нозокомиальных пневмоний [23].
В доступной литературе нет конкретных указаний на продолжительность антибактериальной терапии аспирационной пневмонии. При позитивном ответе на лечение на 7-е сутки отпадает необходимость продолжения антибиотикотерапии. При тяжелом течении заболевания, особенно «внутрибольничной» аспирационной пневмонии, когда процесс вызван резистентными возбудителями, такими как P.aeruginosa и Acinetobacter spp., рекомендуется продлить прием антибиотиков до 2-3 недель.
ПРОФИЛАКТИКА
Зондовое питание также требует пристального наблюдения: контроль за правильным положением зонда и остаточным объемом в желудке необходим в течение всего периода его проведения. Иногда приходится прибегать к рентгенологическому контролю положения катетера, особенно при использовании зондов малого диаметра [28, 29].
Известно, что назогастральные зонды негативно влияют на нижний пищеводный сфинктер и другие составляющие запирательного аппарата кардиального отдела желудка, являясь фактором риска аспирации. Использование тонких зондов облегчает страдания больных, повышая комфортность и снижая риск аспираций. Однако последнее положение не нашло подтверждения в рандомизированных клинических исследованиях [30].
Интересно, что по данным C. Baeter et al. и R. Park et al. [31, 32], не наблюдается достоверной разницы в частоте развития аспирационных пневмоний у пациентов, получающих энтеральное зондовое питание через назогастральный зонд и питающихся через лапароскопически наложенную гастростому [33].
Особое место в рациональной профилактике аспираций занимает тактика ведения больных на ИВЛ. Основные превентивные мероприятия входят в систему мер, направленных на предупреждение вентилятор-ассоциированных пневмоний. Важное место занимает санация верхних дыхательных путей, особенно подсвязочного пространства [34].
К сожалению, использование антибиотиков для профилактики аспирационных пневмоний, особенно у тяжелых стационарных больных, не оправдано ввиду клинической неэффективности и риска селекции резистентной флоры.
1. Marik P.E. Aspiration pneumonitis and aspiration pneumonia. N Engl J Med 2001;344(9):665-71.
2. Marrie T.J., Durant H., Yates L. Community-acquired pneumonia requiring hospitalization: 5-year prospective study. Rev Infect Dis 1989;11(4):586-99.
3. Mundy L.M., Auwaerter P.G., Oldach D., et al.. Community-acquired pneumonia: impact of immune status. Am J Respir Crit Care Med 1995;152(4 Pt 1):1309-15.
4. Huxley E.J., Viroslav J., Gray W.R., et al.. Pharyngeal aspiration in normal adults and patients with depressed consciousness. Am J Med 1978;64(4):564-8.
5. Bartlett J.G. Pneumonia. In: Management of respiratory tract infections. 2nd ed. Philadelphia: Lippincott Williams & Wilkins, 1999:113.
6. Folkesson H.G., Matthay M.A., Hebert C.A., et al.. Acid aspiration-induced lung injury in rabbits is mediated by interleukin-8-dependent mechanisms. J Clin Invest 1995;96(1):107-16.
7. Goldman G., Welbourn R., Kobzik L., et al.. Tumor necrosis factor-alpha mediates acid aspiration-induced systemic organ injury. Ann Surg 1990;212(4):513-9.
8. Popper H., Juettner F., Pinter J. The gastric juice aspiration syndrome (Mendelson syndrome). Aspects of pathogenesis and treatment in the pig. Virchows Arch A Pathol Anat Histopathol 1986;409(1):105-17.
9. Bartlett J.G. Anaerobic bacterial infections of the lung. Chest 1987;91(6):901-9
10. Cesar L., Gonzalez C., Calia F.M. Bacteriologic flora of aspiration-induced pulmonary infections. Arch Intern Med 1975;135(5):711-4.
11. Lorber B., Swenson R.M. Bacteriology of aspiration pneumonia: a prospective study of community- and hospital-acquired cases. Ann Intern Med 1974;81(3):329-31.
12. Taylor G.W., Loesche W.J., Terpenning M.S.Impact of oral diseases on systemic health in the elderly: diabetes mellitus and aspiration pneumonia. J Public Health Dent 2000; 60:313-20.
14. Russell S.L., Boylan R.J., Kaslick R.S., et al.. Respiratory pathogen colonization of the dental plaque of institutionalized elders. Spec Care Dentist 1999;19(3): 128-34.
15. Bartlett J.G., O’Keefe P., Tally F.P., et al.. Bacteriology of hospital-acquired pneumonia. Arch Intern Med 1986;146(5):868-71.
16. Moore F. A. Treatment of aspiration in intensive care unit patients. J Parenter Enteral Nutr 2002 Nov-Dec 26: S69-74.
17. Johnson J., Hirsch C. Aspiration pneumonia: recognizing and managing a potentially growing disorder. Postgrad Med. 2003; Vol. 113 (3): 83-92.
18. Dore P., Robert R., Grollier G., et al.. Incidence of anaerobes in ventilator-associated pneumonia with use of a protected specimen brush. Am J Respir Crit Care Med 1996;153(4 Pt 1):1292-8.
19. Sukumaran M., Granada M.J., Berger H.W., et al.. Evaluation of corticosteroid treatment in aspiration of gastric contents: a controlled clinical trial. Mt Sinai J Med 1980; 47(4):335-40.
20. Wolfe J.E., Bone R.C., Ruth W.E. Effects of corticosteroids in the treatment of patients with gastric aspiration. Am J Med 1977;63(5):719-22.
21. Страчунский Л.С., Веселов А.В., Кречиков В.А. Моксифлоксацин: настоящее и будущее ступенчатой терапии. Клиническая микробиология и антимикробная химиотерапия. 2003. ╧1. Т. 5.
23. Campbell G.D., Niederman M.S., Broughton W.A., et al.. Hospital-acquired pneumonia in adults: diagnosis, assessment of severity, initial antimicrobial therapy, and preventive strategies. A consensus statement, American Thoracic Society, November 1995. Am J Respir Crit Care Med 1996;153(5):1711-25.
24. Quintilini R., Cooper B., Briceland L., e.a. Economic impact of streaming antibiotic administration. Am J Med. 1987; 82 (Suppl. 4A): 391-4.
25. Allewelt M., Lode H. Diagnosis and therapy of abscess forming pneumonia. Ther Umsch 2001 Oct 58:599-603.
26. Orozco-Levi M., Torres A., Ferrer M., et al. Semirecumbent position protects from pulmonary aspiration but not completely from gastroesophageal reflux in mechanically ventilated patients. Am J Respir Crit Care Med 1995;152(4 Pt 1):1387-90.
27. Scolapio J.S. Methods for decreasing risk of aspiration pneumonia in critically ill patients. J Parenter Enteral Nutr 2002 Nov-Dec 26:S58-61.
28. Nakajoh K., Nakagawa T., Sekizawa K., Matsui T., Arai H., Sasaki H. Relation between incidence of pneumonia and protective reflexes in post-stroke patients with oral or tube feeding. J Intern Med 2000 Jan 247:39-42.
29. Gomes GF, Pisani J.C., Macedo E.D., Campos A.C.The nasogastric feeding tube as a risk factor for aspiration and aspiration pneumonia. Curr Opin Clin Nutr Metab Care 2003 May 6:327-33.
30. Ferrer M., Bauer T.T., Torres A., et al.. Effect of nasogastric tube size on gastroesophageal reflux and microaspiration in intubated patients. Ann Intern Med 1999;130(12):991-4.
31. Baeten C., Hoefnagels J. Feeding via nasogastric tube or percutaneous endoscopic gastrostomy: a comparison. Scand J Gastroenterol Suppl 1992;194:95-8.
32. Park R.H., Allison M.C., Lang J., et al.. Randomised comparison of percutaneous endoscopic gastrostomy and nasogastric tube feeding in patients with persisting neurological dysphagia. BMJ 1992; 304(6839):1406-9.
33. Sartori S., Trevisani L., Tassinari D., Nielsen I., Gilli G., Donati D., Malacarne P. Prevention of aspiration pneumonia during long-term feeding by percutaneous endoscopic gastrostomy: might cisapride play any role? An open pilot study. Support Care Cancer 1994 May 2:188-90.
34. Centers for Disease Control and Prevention. Guideline for prevention of nosocomial pneumonia. Respir Care 1994 Dec 39:1191-236.
35. Akca O., Koltka K., Uzel S., et al.. Risk factors for early-onset, ventilator-associated pneumonia in critical care patients: selected multiresistant versus nonresistant bacteria. Anesthesiology 2000 Sep 93:638-45.
36. Fernandez-Sabe N., Carratala J., Dorca J., Roson B., Tubau F., Manresa F., Gudiol F. Efficacy and safety of sequential amoxicillin-clavulanate in the treatment of anaerobic lung infections. Eur J Clin Microbiol Infect Dis. 2003 Mar;22(3):185-7.