Аускультация что это значит
АУСКУЛЬТАЦИЯ
Аускультация (латинский auscultare слушать, выслушивать) — выслушивание звуковых феноменов, связанных с деятельностью внутренних органов, применяемое для оценки этой деятельности и диагностики ее нарушений.
Акт дыхания, сокращения сердца, движения желудка и кишок вызывают в тканевых структурах упругие колебания, часть которых достигает поверхности тела.
Эти колебания обычно не слышны на расстоянии, но могут выслушиваться, если приложить ухо к телу больного (прямая аускультация) или через прибор для аускультации (непрямая аускультация).
Аускультация предложена Лаэннеком (R.T.H. Laennec) в 1816 году, описана и введена им во врачебную практику в 1819 году. Он же изобрел стетоскоп. Лаэннек обосновал клиническую ценность аускультации, проверяя результаты ее по секционным данным, описал и дал название почти всем аускультативным феноменам (везикулярное и бронхиальное дыхание, сухие и влажные хрипы, крепитация, шумы). Аускультация стала важным методом диагностики болезней легких и сердца и вскоре начала применяться в России, где в 1824 году появились работы, посвященные этому методу.
Развитие аускультации связано с усовершенствованием стетоскопа [Пьорри (Р. A. Piorry), Ф. Г. Яновский и др.], изобретением бинаурального стетоскопа (Η. Ф. Филатов и др.), фонендоскопа и изучением физических основ аускультации [Шкода (J. Skoda), Гейгель (R. Geigel), А. А. Остроумов, В. П. Образцов и др.].
Аускультативные признаки, сопровождающие деятельность разных органов, представляют собой шумы различной длительности.
Измерения диапазонов частот этих шумов, произведенные с помощью современной акустической измерительной аппаратуры, с учетом особенностей слухового анализатора человека, показали, что аускультативные признаки занимают довольно широкую полосу частот (общий диапазон частот), в которой врачу удается их распознать. Кроме того, было выявлено наличие для каждого из аускультативных признаков более узкого диапазона частот, в пределах которого признак сохраняет свою «мелодию» без искажений (характерный диапазон частот). В таблицах 1 и 2 приведены диапазоны частот основных аускультативных признаков сердечной деятельности и дыхания. Как следует из этих таблиц, общий диапазон частот основных аускультативных признаков располагается в пределах 20—5600 гц, а характерный диапазон — в пределах 20—1400 гц.
С точки зрения и акустики, и клиники можно различать аускультативные признаки низко-, средне- и высокочастотные с характерным диапазоном частот соответственно — от 20 до 180 гц, от 180 до 710 гц и от 710 до 1400 гц. Мелодия сложных звуков, в том числе и аускультативных признаков, определяется не только диапазоном частот, но так-же и распределением амплитуд в этом диапазоне частот и длительностью сигнала. Чем выше частотный диапазон аускультативного признака, тем меньшей звуковой энергией он обладает. Так, частотный диапазон тонов сердца ниже диапазона частот шумов (табл. 1), и энергия тонов значительно выше энергии шумов сердца.
При аускультации должны учитываться особенности слухового анализатора человека. Ухо человека воспринимает звуковые колебания с частотой от 20 до 20 000 гц, но наиболее чувствительно к частотам в диапазоне около 1000 гц. Поэтому при равной звуковой энергии звуки с частотами, близкими к 1000 гц, кажутся более громкими, чем звуки более низких или высоких диапазонов. Человек труднее воспринимает слабый звук вслед за сильным: громкий тон сердца как бы маскирует тихий диастолический шум.
Возрастное снижение слуха относится к области высоких частот и поэтому не вызывает утраты способности распознавания аускультативных признаков, так как их характерная частота не превышает 1500 гц. Для распознавания добавочного тона при ритме галопа В. П. Образцов предложил способ прямой аускультации сердца, необходимым условием которой является плотное прижатие уха к телу больного с образованием замкнутой воздушной полости; при этом низкочастотный добавочный тон (см. табл. 1) дает ощущение в большей степени осязательное, чем слуховое. Прямая аускультация сохраняет свое значение для клиники (особенно в педиатрии) благодаря тому, что таким способом многие звуки (например, тоны сердца, тихое бронхиальное дыхание) воспринимаются значительно лучше, без искажений и с большей поверхности тела. Но она не применима для аускультации над-, подключичных, подмышечных ямок и других подобных участков тела.
Целью применения приборов для аускультации является облегчение распознавания аускультативных признаков путем ослабления одних и усиления других звуков. Уже первый стетоскоп обеспечивал лучшее отграничение звуков разного происхождения, воспринимаемых с малого участка (например, при аускультации сердца); кроме того, меняя интенсивность нажима на стетоскоп, врач имеет возможность ослабить низкие звуки и тем самым как бы подчеркнуть высокие (при увеличении давления воронки стетоскопа на кожу проведение низких звуков ухудшается, а высоких улучшается). Широкая воронка лучше воспроизводит низкие звуки.
Аускультация остается незаменимым диагностическим методом для исследования легких, сердца и сосудов, а также для определения артериального давления (по способу Короткова), распознавания артерио-венозных аневризм, внутричерепных аневризм и др.
Аускультация имеет значение при исследовании органов пищеварения (кишечные шумы, шум трения брюшины, шум сужения кишок), а также при исследовании суставов (шум трения внутрисуставных поверхностей эпифизов).
С помощью сочетанного применения аускультации и перкуссии (метод аускультаторной перкуссии) определяют границу между прилежащими органами (особенно между полым и плотным) в брюшной полости. Головку (раструб) фонендоскопа помещают в точке, заведомо расположенной над исследуемым органом, а пальцем производят очень легкое постукивание (или поскабливание) по коже радиально от периферии в направлении к фонендоскопу; тембр и интенсивность слышимого звука резко изменяются над искомой границей. Таким способом уточняют положение нижнего края печени, границы тимпанита над желудком, верхний уровень асцита и т. п.
Система «больной — стетоскоп (или стетофонендоскоп) — ухо врача» должна быть при аускультации герметичной; если она сообщается с наружным воздухом, аускультация в большинстве случаев становится невозможной.
Трудности аускультации заключаются не столько в слабой слышимости, сколько в дифференциации и правильном истолковании сложных звуков при аускультации, что достигается только на основе опыта.
Приборы для аускультации по медицинскому назначению делятся на приборы общего назначения (для взрослых обследуемых), педиатрические и акушерские; существуют также ветеринарные приборы.
По принципу действия приборы для аускультации делятся на акустические (без преобразования энергии) и электронные (с двойным преобразованием энергии). В обычной врачебной практике распространено применение акустических приборов — стетоскопа и стетофонендоскопа.
Стетоскоп — монауральный акустический, с жестким звукопроводом прибор для аускультации; в эксплуатации не всегда удобен — вынуждает наклоняться к больному, что затрудняет аускультацию лежащего человека.
Стетофонендоскоп — бинауральный акустический прибор с гибким звукопроводом — является простым, удобным в эксплуатации прибором. Стетофонендоскоп имеет, как правило, два раструба (головки): стетоскопический и фонендоскопический (с мембраной). Стетоскопический раструб служит для выслушивания низко- и среднечастотных, а фонендоскопический средне- и высокочастотных аускультативных признаков. Использование только одного из раструбов не улучшает, а осложняет распознавание аускультативных признаков.
Основными требованиями к приборам для аускультации являются их акустические свойства, то есть способность воспринимать колебания «кожной мембраны» с целью облегчения распознавания врачами аускультативных признаков и передавать звуковые колебания к уху врача. Акустические свойства приборов для аускультации могут оцениваться субъективно в процессе выслушивания: при хороших акустических свойствах прибора с его помощью уверенно распознаются все обнаруживаемые аускультативные признаки, при плохих свойствах — только часть признаков; кроме того, эти свойства отражаются объективными акустическими характеристиками прибора, однако до наст, времени еще нет общепринятого способа их измерения.
Б. Е. Вотчал с соавторами, предложил метод измерения акустических характеристик стетофонендоскопов в условиях, наиболее близких к реальной аускультации. Г. И. Арвиным с соавт, разработан стенд для измерения относительных амплитудно-частотных характеристик (ОАЧХ) стетофонендоскопов. Измерение ОАЧХ стетофонендоскопа на стенде осуществляется с помощью как бы непрямой и прямой аускультации: сначала на акустический эквивалент грудной клетки человека («искусственная грудь»), возбуждаемый генератором механических колебаний, ставится исследуемый стетофонендоскоп, соединенный на выходе с акустическим эквивалентом ушей человека («искусственные уши»), и записывается уровень звукового давления в «искусственном ухе» при различных частотах генератора. Затем на «искусственную грудь» накладывается непосредственно «искусственное ухо» и измеряется уровень звукового давления в нем на тех же частотах. Разность звуковых давлений (в децибелах) в зависимости от частоты дает ОАЧХ стетофонендоскопа.
Стенд для измерения ОАЧХ стетофонендоскопов моделирует лишь часть системы непрямой аускультации: акустические свойства мышечных тканей груди и внешнего уха человека. Тем не менее субъективная врачебная оценка акустических свойств стетофонендоскопов и объективная их оценка по ОАЧХ в ряде случаев коррелируют.
Разработанный при участии Б. Е. Вотчала стетофонендоскоп (бифонендоскоп) модели «БФ-1» (рис. 1, 1) обладает, как показали клинические испытания, хорошими акустическими свойствами. ОАЧХ большого стетоскопического раструба бифонендоскопа (рис. 2), как и следовало ожидать, выше ОАЧХ малого раструба (большая площадь первой позволяет воспринять большую звуковую энергию).
ОАЧХ фонендоскопического раструба имеют две особенности: на частотах 20—300 гц ОАЧХ кривая образует значительный «завал» — 20—10 дб, а на более высоких частотах — 500 — 1500 гц — заметный (более 10 дб) подъем, то есть мембрана этого раструба избирательно проводит высокочастотные и приглушает низкочастотные компоненты аускультативных признаков.
Стетофонендоскоп общего назначения модели 044, обладающий также хорошими акустическими свойствами, изображен на рис. 1,2, а его ОАЧХ — на рис. 3. Сравнение графиков стетоскопических головок моделей «БФ-1» и 044 показывает, что ОАЧХ большой стетоскопической головки «БФ-1» на низких частотах располагается выше ОАЧХ такой же головки модели 044; это означает, что с помощью первой врачи смогут легче распознавать такие низкочастотные аускультативные признаки, как III тон, ритм галопа, глухой I тон и др.
Сравнение ОАЧХ фонендоскопических головок этих стетофонендоскопов свидетельствует о том, что обе они дают ощутимое усиление на высоких частотах и заметное ослабление на низких частотах.
Стетофонендоскопы обычно снабжаются двумя парами олив, выполненных из твердой пластмассы. Для облегчения обтурации слухового прохода стетофонендоскопы необходимо снабжать минимум тремя парами олив различного диаметра и, кроме того, оливы должны выполняться из мягкого материала, стойкого к воздействию ушной серы.
Педиатрический стетофонендоскоп обладает специфическими акустическими свойствами и снабжается головкой меньшего диаметра, чем у стетофонендоскопа общего назначения. Акушерский стетоскоп имеет воронку большого диаметра, что необходимо для выслушивания слабых звуковых феноменов сердца плода. Изготовляется акушерский стетоскоп обычно из дерева и пластмассы. Отечественная промышленность выпускает также акушерские стетофонендоскопы.
Электронный стетоскоп — прибор для аускультации, в котором применено двойное преобразование энергии. Колебания «кожной мембраны» воспринимаются микрофоном, преобразовывающим механические колебания в электрические.
Последние проходят усилитель, обычно снабженный регуляторами низких и высоких частот и регулятором громкости. С выхода усилителя электрические колебания подаются на стетотелефоны, которые преобразуют электрическую энергию в звуковую, и последняя подводится к уху врача.
Электронные стетоскопы не получили широкого применения во врачебной практике, так как не дают пока принципиальных преимуществ перед стетофонендоскопами; кроме того, они сложны в управлении.
Сдвоенный стетофонендоскоп (из дополнительных материалов, том 29).
С целью обучения навыкам аускультации, а также обеспечения возможности выслушивания того или иного аускультативного феномена одновременно двумя лицами может применяться так наз. сдвоенный стетофонендоскоп. Этот прибор представляет собой два обычных бинауральных стетофонендоскопа, звукопроводы к-рых соединены и имеют одну общую стетоскопическую или фонендоскопическую головку.
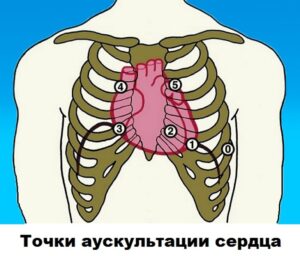
Аускультация сердца, легких, живота: правила и точки выслушивания
Обследование сердца
Существует 4 точки аускультации сердца :
Обследование сердца имеет следующий алгоритм :
Обследование легких
Аускультация легких позволяет определить тип дыхания, обнаружить дополнительные шумы и понять, когда они возникают (на вдохе или выдохе). Врач прикладывает стетофонендоскоп к симметричным точкам левой и правой стороны грудной клетки для проведения сравнительной диагностики.
Аускультация легких предусматривает следующий алгоритм действий:
При аускультации точек легких пациент сидит или стоит. Чтобы увеличить область межлопаточного пространства для выслушивания, он скрещивает руки на груди. Это способствует более эффективному обнаружению шумов. Для максимально информативной аускультации легких(выслушивания хрипов и щелчков) врач просит пациента заложить руки за голову, благодаря чему увеличивается область подмышечных зон.
Обследование живота
Существует 9 точек аускультации живота:
В процессе обследования пациент лежит на спине, при этом руки и ноги вытянуты прямо. Врач находится справа и прикладывает стетофонендоскоп к симметричным участкам живота в направлении слева направо. В норме выслушивается периодическая перистальтика. Ее патологическое усиление 一 один из признаков кишечной непроходимости, а ослабление свидетельствует об атонии кишечника или разлитом перитоните.
Через точки брюшной полости можно обследовать почечные, подвздошные, а также бедренные артерии. Присутствие систолического шума говорит о врожденном или приобретенном сужении кровеносных сосудов, которое чаще всего наблюдается при атеросклерозе.
Аускультация
Полезное
Смотреть что такое «Аускультация» в других словарях:
АУСКУЛЬТАЦИЯ — (лат. auscultatio, от auscultare выслушивать). Выслушивание признаков болезни. См. сл. СТЕТОСКОП. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. АУСКУЛЬТАЦИЯ в медиц. выслушивание груди. Словарь иностранных слов,… … Словарь иностранных слов русского языка
АУСКУЛЬТАЦИЯ — (от лат. auscuitatio выслушивание), один из важнейших клин. методов исследования у постели больного. Под аускультацией понимают не исследование тела вообще при помощи слуха, но способ выслушивания тела приближенным к нему ухом с целью изучения… … Большая медицинская энциклопедия
аускультация — прослушивание, выслушивание Словарь русских синонимов. аускультация сущ., кол во синонимов: 2 • выслушивание (6) • … Словарь синонимов
АУСКУЛЬТАЦИЯ — (от лат. auscultatio выслушивание) врачебный метод исследования, выслушивание (непосредственно, т. е. ухом, либо с помощью стето или фонендоскопа) звуковых явлений главным образом в легких, сердце … Большой Энциклопедический словарь
АУСКУЛЬТАЦИЯ — (прослушивание), способ прослушивания звуков, возникающих внутри тела с целью постановки диагноза. Первоначально прослушивание производили, попросту прикладывая ухо к телу, затем, в 1819 г., был изобретен стетоскоп … Научно-технический энциклопедический словарь
АУСКУЛЬТАЦИЯ — жен., лат., ·врач. наслушивание, наслушка простым ухом или особою трубкою (стетоскоп, наслушник), для дознания, в каком состоянии дыхание человека, легкие его, бой сердца и пр. Аускультировать кого, слушать, наслушивать. Аускультант, аускультатор … Толковый словарь Даля
Аускультация — Лаэннек со стетоскопом осматривает пациента в присутствии студентов. Картина Теобальда Чартрана Аускультация (лат. … Википедия
Аускультация — (лат. auscultatio выслушивание) один из основных методов исследования внутренних органов выслушиванием звуковых явлений, возникающих в них. Выслушивание сердца было впервые введено во 2 в. до н. э. греческим врачом Аретеем. Французский… … Большая советская энциклопедия
аускультация — (от лат. auscultatio выслушивание), врачебный метод исследований, выслушивание (непосредственно, то есть ухом, либо с помощью стето или фонендоскопа) звуковых явлений главным образом в лёгких, сердце. * * * АУСКУЛЬТАЦИЯ АУСКУЛЬТАЦИЯ (от лат.… … Энциклопедический словарь
Аускультация легких – современная номенклатура дыхательных шумов
На протяжении практически 200 лет метод аускультации занимает основное место в клинической диагностике заболеваний органов дыхания и сердечно-сосудистой системы и с высокой долей вероятности позволяет проводить диагностику и дифференциальную диагностику многих заболеваний до настоящего времени. Разработанный и описанный в 1819 г. Рене Лаэннеком (Rene Theophile Hyacinthe Laennec) метод аускультации стал в свое время инновационным прорывом в клиническом обследовании пациента и разделил всю историю медицины на два этапа: до появления аускультации и после [2, 9]. Достоверно известно из истории, что открытие аускультации, как и многие другие открытия в медицине, не было должным образом воспринято, и великий ученый и врач умер в нищете и забвении. Понадобилось около 30 лет, чтобы в Европе аускультация заняла должное место в клинической практике. Еще более медленными темпами происходил прогресс в русскоязычной медицинской литературе. Хотя первое печатное сообщение о методе аускультации было сделано профессором Санкт-Петербургской медико-хирургической академии П.А. Чаруковским (1790-1842) в 1828 г., во многих русскоязычных учебниках конца XIX века даже не было упоминания об аускультации. Продвижение данного метода в широкую клиническую практику замедлялось колоссальным сопротивлением медицинского сообщества того времени, а методы перкуссии и аускультации считались шарлатанскими [2, 23, 24]. Такое сопротивление трудно объяснимо, ведь высшее образование того времени, тем более медицинское, подразумевало свободное владение несколькими иностранными языками. И проблем в ознакомлении с мировой литературой в оригинале тогда не было.
До середины прошлого столетия терминология дыхательных шумов, предложенная Р. Лаэннеком, практически не претерпевала изменений, что в принципе было невозможно до разработки методов аналоговой электроники. В 1960-е годы P. Forgscs использовал микрофоны, усилители, осциллографы, магнитофоны и провел одно из первых измерений звуков, возникающих при дыхании. Его монография «Lung Sounds» по-прежнему является базой для понимания номенклатуры дыхательных звуков [8].
В дальнейшем с помощью современных методов цифровой обработки сигналов все звуки, возникающие при дыхании, были проанализированы по частоте, амплитуде и длительности. Ведущее значение было отведено продолжительности шума. В результате внедрения новой классификации дополнительные шумы разделили на кратковременные (длительностью менее 250 мс) и продолжительные (дольше 250 мс). Например, термин «crackles» («потрескивание» или «влажные хрипы») стал универсальным для обозначения кратковременных дополнительных шумов, заменив все ранее существовавшие во французском и английском языках синонимы («rales», «crepitations»). В свою очередь влажные хрипы разделили на более высокочастотные звуки – «fine crackles» (мелкопузырчатые влажные хрипы) и менее частотные – «coarse crackles» (крупнопузырчатые влажные хрипы). Сам термин «crackles» в современном понимании впервые применили Robertson и Сооре еще в 1957 г. [1, 2, 8].
Целью нашей публикации является ознакомление широкого круга врачей с мировой номенклатурой дыхательных шумов и унификация анализа аускультации легких. Данная номенклатура дыхательных шумов была принята в 1987 г. на Международном симпозиуме «International Symposium on Lung Sounds», и с тех пор прошло уже почти 30 лет [4, 10, 15, 16, 18, 19]. Последний анализ номенклатуры дыхательных шумов обсуждался на Конгрессе Европейского респираторного общества в 2015 г. в Амстердаме и опубликован Hans Pasterkamp и соавт. в European Respiratory Journal в 2016 г. [12]. В ведущих учебниках по клиническому обследованию пациента во всем мире (в нашей интерпретации – пропедевтике) – Guide to Physical Examination and History Taking, Macleod’s Clinical Examination и др. – описывается одна и та же система аускультации [6, 7, 13, 14]. Отечественная система оценки аускультации легких значительно отличается как по номенклатуре, так и по понятию о механизмах возникновения звуков.
По современным представлениям, звуковые феномены главным образом возникают в гортани и трахее в результате турбулентного движения воздуха и в зависимости от состояния легочной ткани и костно-мышечного каркаса грудной клетки в разной степени передаются на грудную клетку в место расположения стетоскопа [16, 19, 20]. Эти звуки формируют основные дыхательные шумы, или как их еще называют – типы дыхания. Основные дыхательные шумы присутствуют всегда и при различной патологии респираторной системы или органов грудной клетки могут изменять свои характеристики. Кроме того, обычно при наличии патологии звуки могут образовываться и в других участках респираторного тракта, а также в результате турбулентного движения воздуха. Эти звуки выслушиваются на фоне основных дыхательных шумов и, соответственно, были названы дополнительными. В норме и при патологии имеют место различные типы дыхания (табл. 1). Главным критерием отличия различных типов дыхания является разница длительности вдоха и выдоха (рис. 1).
Рисунок 1. Локализация везикулярного (нормального) дыхания и физиологического бронхиального дыхания на передней части грудной клетки здорового пациента (J. Gleadle) [6]
Рисунок 1. Локализация везикулярного (нормального) дыхания и физиологического бронхиального дыхания на передней части грудной клетки здорового пациента (J. Gleadle) [6]
Статьи по пульмонологии
Кашель – симптом, который знаком всем
Он сопровождает и обычную простуду, и серьезные заболевания, среди которых: болезни легких, сердца и даже желудка.
Большинство людей предпочитает лечить кашель самостоятельно. Но не все знают, что лечить надо не сам кашель, а заболевание, которое привело к его возникновению. Немного анатомии Человек делает около 20 000 вдохов в день. При этом в дыхательные пути поступает примерно 8000 литров воздуха.
Дыхательные пути подразделяют на верхние и нижние:
верхние дыхательные пути
нижние дыхательные пути
В норме в дыхательных путях за сутки образуется около 2 литров слизи, которая способствует естественному очищению дыхательных путей. Слизистая оболочка бронхов устроена таким образом, что слизь при помощи специальных ресничек поднимается вверх, в глотку, и затем проглатывается. А из верхних дыхательных путей (нос и носоглотка) слизь свободно стекает вниз и тоже сглатывается.
Если происходит нарушение слизистой оболочки (например, у курильщиков отсутствуют реснички в слизистой бронхов) или какие-либо факторы вызывают сгущение слизи, то она не может свободно выводиться и застаивается. Все это приводит к раздражению т.н. кашлевых рецепторов (специальных клеток, которые участвуют в возникновении кашлевого рефлекса). Оказывается, что кашлевые рецепторы имеются не только в дыхательных путях, но даже в сердце и желудке. Т.е. заболевания не только дыхательных путей будут сопровождаться кашлем.
Так, кашель, возникающий вследствие тяжелой аритмии, помогает не потерять сознание заболевшему и даже способствует восстановлению нормального ритма сердечных сокращений. Какой бывает кашель? Кашель может быть постоянный и короткий, лающий и беззвучный. А еще кашель разделяют на влажный (врачи называют его «продуктивный») и сухой («непродуктивный»).
При влажном кашле происходит выделение мокроты. Она может быть жидкой или густой, слизистой (прозрачной) или гнойной (желтой, зеленой). Если мокрота окрашена в красный или коричневый цвет, содержит прожилки или сгустки крови, то этот симптом носит название кровохарканье. Количество и характер мокроты дает врачу информацию о том, какова причина кашля. Например, густая зеленого цвета мокрота говорит о сильном воспалении, которое должно лечиться антибиотиками.
Заболевания верхних дыхательных путей
Наиболее частой причиной кашля является знакомое всем острое респираторное заболевание (ОРЗ). Кашель, как правило, сухой, сопровождается болями и першением в горле. Насморк при ОРЗ тоже может быть причиной кашля за счет стекания слизи по задней стенке глотки.
Бронхиальная астма
Примерно в 10% случаев единственным проявлением бронхиальной астмы является кашель.
При обострении бронхиальной астмы происходит сужение просвета бронхов, что затрудняет прохождение воздуха преимущественно на выдохе и приводит к появлению кашля, свистящего дыхания или приступам удушья. Характерным для кашля является его возникновение в ночные и ранние утренние часы.
Воспалительные заболевания бронхов и легких: бронхит и пневмония
К раздражению кашлевых рецепторов при бронхите и пневмонии приводит воспаление и наличие мокроты в дыхательных путях. При этих заболеваниях кашель очень редко бывает сухим и всегда сопровождается повышением температуры тела.
Кашель курильщика
Для курильщиков характерен кашель в утренние часы с отхождением густой мокроты и частые покашливания на протяжении всего дня.Если курение не привело к развитию хронического заболевания, то достаточно отказаться о вредной привычки, чтобы кашель сам по себе сошел на нет.
Гастро-эзофагеальная рефлюксная болезнь
Это заболевание приводит к расслаблению клапана, который отделяет пищевод от желудка. А рефлюкс – это заброс пищи из желудка обратно в пищевод. Провоцировать попадание содержимого желудка в пищевод может обильная еда, наклоны туловища и даже пение. Кислота, содержащаяся в желудочном соке, раздражает пищевод и может приводить не только к изжоге, но и к кашлю. Иногда кашель является единственным признаком, что с вашим желудком не все в порядке.
Кашель из-за приема лекарств
Прием ряда лекарств способен приводить к такому побочному эффекту, как кашель. Причины такого действия лекарственных средств еще не достаточно изучены. Распознать, что к развитию кашля привел прием препаратов, помогает то, что до назначения лекарства кашля не было. Кашель беспокоит преимущественно в дневное время, сухой, чаще – это небольшое, но изнуряющее покашливание. Через 3-7 дней после отмены препарата кашель пропадает. Кашель при опухолях Некоторыеопухоли легких длительное время могут проявляться лишь кашлем: сухим или с отделением небольшого количества светлой мокроты. Изменений на рентгенограммах легких при этом не выявляется. Только обращение к врачу и проведение специальных методов исследования помогает поставить диагноз на ранней стадии.
Кроме того, кашель может приводить к головной боли, рвоте, нарушению сна, недержанию мочи и кала у пожилого ослабленного пациента. Хронический кашель может приводить к формированию или увеличению уже имеющихся грыж (диафрагмальных, паховых, мошоночных и др.). Хронический кашель может явиться причиной депрессии, осложняющей взаимоотношения пациента с окружающими, что в конечном итоге существенно ухудшает качество жизни. Какие исследования необходимо выполнить.
Для того чтобы избежать грозных осложнений и своевременно поставить диагноз необходимо обратиться к врачу.
В зависимости от характеристик кашля, его длительности, на основании результатов осмотра врач назначит обследование. Как правило, это клинический анализ крови, флюорография и исследование функции внешнего дыхания. Если результаты этих исследований не помогают определиться с диагнозом или уже при осмотре можно заподозрить, что их будет недостаточно, врач назначает более сложные исследования (например, бронхоскопию, компьютерную томографию, сцинтиграфию легких) и консультации узких специалистов. Вряд ли можно найти человека, который никогда не кашлял. И, конечно же, нет необходимости каждый раз обращаться к врачу при первых признаках легкого першения в горле или небольшом кашле. Эти расстройства являются преходящими. Однако следует помнить, что только врач может достоверно распознать причину кашля и назначить необходимое лечение.
Доктор, послушайте меня! или что же там слышно?
Как же часто звучат сетования пациентов после осмотра у врача: «Он меня даже не послушал…».
И это печально, что врача, готового выслушать и имеющего на это время в рамках приема, нужно еще поискать. А вот аускультация или прослушивание органов грудной клетки (легких и сердца) много времени не занимает и является обязательной манипуляцией для врача-терапевта. Вам интересно, что слышит врач в свои «уши», именуемые стетоскопом и зачем ему всё это надо?
Дыхание и хрипы
Всё, что врач выслушивает над поверхностью легких, он разделяет на звуки дыхания и звуки хрипов. Дыхание может быть нормальным (везикулярным) и патологическим (жестким, бронхиальным, ослабленным и т.д.). Хрипов в легких в норме не должно быть.
Жестко и не очень
А начнем мы все-таки с дыхания. Без него на хрипы перейти довольно сложно. В норме никаких подзвучек и спецэффектов в легких прослушиваться не должно. «Здоровым» считается так называемое везикулярное дыхание. Оно так называется, потому что возникает в результате колебаний стенок легочных альвеол (везикул) во время вдоха. Естественно, не весь объем легких заполняется одномоментно, поэтому мы имеем растянутый по времени и нарастающий по интенсивности звук.
Как только в легких или бронхах начинаются какие-нибудь неприятности, это немедленно отражается на характере дыхания. Например, когда при бронхитах (воспаление слизистой + бронхоспазм) затрудняется прохождение воздуха по мелким бронхам, в стетоскоп можно услышать так называемое жесткое дыхание, когда и вдох, и выдох слышны очень хорошо, полностью.
Различных патологических дыханий еще много, но о них как-нибудь в следующий раз. Нужно лишь усвоить, что ВСЕГДА есть какое-то основное дыхание, а уже на него наслаиваются различные дополнительные звуковые эффекты, даже если по интенсивности они покрывают основное дыхание как Красноярский край Швейцарию.
Хрипим помаленьку
Хрипы возникают на фоне патологического процесса в трахее, бронхах или легких. Делятся они на сухие и влажные, причем деление это не условное, механизмы их возникновения существенно различаются.
Начнем с сухих хрипов.
В результате получаем три механизма возникновения сухих хрипов:
Дальше всё просто: чем крупнее бронх задействован, тем ниже будет звук хрипов. Если сузились мелкие бронхи, мы услышим свистящие хрипы, если «струны» вязкой мокроты оказались в крупнокалиберном бронхе, будут слышны басовые жужжащие хрипы. Сухие хрипы обычно очень хорошо слышны не только самому пациенту, но и окружающим его людям, даже безо всяких стетоскопов.
Из всего сказанного следует еще один вывод: сухие хрипы будут хорошо слышны как на вдохе, так и на выдохе.
Переходим к влажным хрипам.
Влажные хрипы лучше слышны на вдохе, поскольку на вдохе скорость движения воздуха по бронхам побольше будет.
Влажные хрипы делят по пузырчатости. В зависимости от калибра бронхов, можно расслышать мелкопузырчатые, среднепузырчатые и крупнопузырчатые влажные хрипы. Они возникают, соответственно, в бронхиолах и мелких бронхах, бронхах среднего калибра и бронхах главного калибра. Чем крупнее пузырчатость, тем громче хрипы. Крупнопузырчатые, например, очень неплохо слышны на расстоянии.
Например, при пневмонии можно услышать мелкопузырчатые влажные хрипы.
Вот она, родимая, на фоне не упоминавшегося мной бронхиального дыхания. Но его особенность вы и так услышите.
А вот при бронхоэктатической болезни или при наличии в легком полости с жидкостью (абсцесс, каверна), которая соединяется с бронхом, можно услышать средне- и крупнопузырчатые хрипы. Пузырьки при таких хрипах лопаются ощутимо реже, но ощутимо громче и эффектнее.
Дыхание с завихрениями и трениями
Шеф, а я вас слышу
Еще раз подчеркну, что в норме бронхиальное дыхание не должно выслушиваться над другими участками легких. Если оно появилось еще где-то, значит в легких проблемы. Чаще всего, связанные с уплотнением легочной ткани (при таких условиях звуки проводятся куда лучше, чем по воздушным легким).
В зависимости от выраженности процесса бронхиальное дыхание может накладываться на везикулярное, а может и полностью его вытеснять. Что может вызвать уплотнение легочной ткани? Пневмония, прежде всего. Особенно массивная, долевая, например.
Кроме пневмонии уплотнение легочной ткани может вызывать туберкулез, инфаркт легкого, компрессионный ателектаз легкого (спадение легочной ткани и поджатие легкого к его корню), пневмосклероз (когда ткань легкого замещается соединительной тканью).
Справедливости ради следует заметить, что бронхиальное дыхание редко можно услышать над всей поверхностью легких. Чаще всего оно прекрасно слышно над очагом уплотнения, а если уходить в сторону, его громкость падает по экспоненте. Этот факт помогает врачу с определенной долей вероятности сказать, где именно локализуется проблема.
Уже не один раз упоминавшиеся старые профессора предлагали взять пустую бутылку из-под шампанского и подуть над ее горлышком. Звук получается практически один в один как при амфорическом дыхании.
Х-х-х-х-холодно!
Достаточно редко, к счастью, встречаются нарушения иннервации дыхательных мышц. При такой патологии они срабатывают не все одновременно, а по очереди, ступенчато. В результате мы получаем ступенчатый же вдох. Выдох у нас пассивный, мышцы там особенно не нужны, поэтому вторая фаза дыхания обычно не изменена.
Такой тип дыхания называется саккодированным.
Поэтому пациентов рекомендуется осматривать в более-менее теплом помещении. И греть в руках головку фонендоскопа перед тем, как приложить ее к коже больного. У опытных терапевтов это уже на уровне автоматизма: опрашиваешь человека, а в руке греется стетоскоп.
Еще один вариант – люди, которые при виде доктора начинают жутко волноваться. И мы снова слышим саккодированное дыхание. Опять же, если пациент порыдает перед приходом врача, то некоторое время у него опять же будет наблюдаться саккодированное дыхание. И опять же причина вовсе не в болезни, это лишь последствия плача.
Шумелка мышь
рвота и прочие прелести), либо на поверхности плевры может откладываться фибрин, возникать спайки и рубцы (туберкулез, рак и т.п.).
В результате скольжение листков плевры становится уже не таким легким и беззаботным. И не таким бесшумным.
Чаще всего шум трения плевры слышен в местах наибольшей амплитуды дыхательных движений, то есть снизу по бокам. Намного реже (при туберкулезе) его можно засечь в области верхушек легких
Бронхит у беременных женщин
Беременность – самый прекрасный и незабываемый период в жизни женщины. Однако очень часто этот чудесный период омрачают различные заболевания.
Так например, в холодное время года чаще всего возникает простуда, которая может вылиться в бронхит. Для женщины это весьма опасно. Ведь болезнь может повлиять как на здоровье беременной, так и на здоровье ее ребенка.
Кашель, основной признак бронхита, в начале заболевания сухой, без отделения мокроты. Порой он усиливается до такой степени, что сопровождается упорной головной болью. Через 2-3 дня от начала заболевания появляется небольшое количество вязкой мокроты, кашель становится менее мучительным, самочувствие улучшается. Даже после выздоровления кашель может сохраняться в виде подкашливания до 1 месяца.
Бронхит может быть острым и хроническим.
Всем знакома ОРВИ (острая респираторная вирусная инфекция), которая поражает верхние дыхательные пути и протекает в виде насморка и болей в горле. Однако во время беременности в органах дыхания женщины происходят физиологические изменения, которые создают благоприятные условия для затяжного течения острого бронхита. Среди этих изменений: набухание слизистой оболочки бронхов, более высокое положение диафрагмы. Вследствие этого дышать становится тяжелее, ведь легкие будто зажаты снаружи, а просвет бронхов сужен. Это создает благоприятные условия для того, чтобы вирусы из верхних дыхательных путей приникли ниже, в трахею и бронхи.
Симптомы бронхита очень похожи на симптомы обычной ОРВИ. Заподозрить, что развился именно бронхит можно по тому, что кашель не связан с болями в горле, сопровождается саднением за грудиной, сопровождается ощущением хрипов в груди. Различить ОРВИ, поражающее верхние дыхательные пути, и бронхит сможет врач после того, как прослушает дыхание.
Острый бронхит протекает, как правило, легко. В первые 2-3 дня повышается температура тела до 37-38 гр. С, появляется сухой кашель. Через 2-3 дня с кашлем начинает отходить прозрачная мокрота, облегчается дыхание. Через 7-10 дней кашель начинает стихать, самочувствие полностью нормализуется. Однако возможно, как мы уже писали, присоединение микробной флоры, что утяжеляет и удлиняет течение заболевания. Мокрота при этом становится мутной, зеленой. Кашель становится более мучительным, т.к. такую мокроту сложнее откашлять. Возможен повторный подъем температуры тела. С бронхитом, который вызван бактериями бороться сложнее и даже может потребоваться госпитализация. Вопрос о методах лечения и том, где лечиться решает только врач.
Основной причиной хронического бронхита является длительное воздействие на слизистую оболочку бронхов вредных газов (табачный дым, выхлопные газы транспорта в крупных городах, производственные загрязнения) и часто повторяющихся инфекций. О бронхите в хронической форме можно говорить, если кашель беспокоит больше 3 месяцев в году на протяжении не менее двух лет.
Эта форма бронхита медленно, но неуклонно прогрессирует. Симптомы заболевания с течением времени становятся более выраженными и не проходят даже между обострениями. На ранних стадиях кашель возникает в утренние часы, т.о. способствуя очищению бронхов от скопившейся за ночь мокроты. Как правило, кашель усиливается с наступлением холодов и ослабевает летом. Постепенно кашель становится постоянным и беспокоит не только днем, но и в ночные часы. А через 10-15 лет от начала заболевания появляются осложнения бронхита, которые проявляются одышкой.
Выше мы уже описали изменения, происходящие в дыхательных путях у беременной женщины. Поскольку во время беременности тяжелее дышать, то и откашливать мокроту становится тяжелее. Она как бы «застаивается» в бронхах и создает благоприятную среду для размножения микробов. Во время беременности иммунная защита ослабевает и организм плохо сопротивляется проникновению и размножению микробов. Поэтому именно во время беременности хронический бронхит наиболее часто обостряется, а обострения протекают тяжелее и нередко требует госпитализации.
Вероятность обострения хронического бронхита во время беременности составляет 40%. В послеродовом периоде обострение бронхита возникает у 15% женщин.
Хронический обструктивный бронхит.
Обострения такого бронхита во время беременности в любом случае требует госпитализации.
Влияние на беременность
На течение беременности острый бронхит существенного влияния не оказывает, но возможно внутриутробное инфицирование плода. Наибольшую потенциальную опасность представляют, прежде всего, вирусные инфекции (вирус гриппа, респираторно-синцитиальный вирус). Проникая через плаценту, вирусы могут привести к преждевременному прерыванию беременности, к порокам развития и внутриутробной гибели плода. Кроме того, вирусная инфекция способствует повышенной кровопотери в родах или при прерывании беременности.
Хронический бронхит во время беременности может приводить к ухудшению насыщения крови кислородом (гипоксии), что не лучшим образом сказывается на течении беременности и состоянии плода. Из-за этого заболевания в 25% случаев возникает кислородное голодание у плода, а в 18% случаев беременность заканчивается преждевременными родами.
При длительном течении хронического бронхита и частых его обострениях велик риск рождения ребенка с низкой массой тела. При этом не исключается также внутриутробное инфицирование и более высокая частота послеродовых гнойно-воспалительных осложнений.
Диагностика
Диагноз острого бронхита и обострения хронического ставится после осмотра врачом. Если врач заподозрил пневмонию, то он порекомендует выполнить флюрографическое исследование легких. А в диагностике самого бронхита это исследование бесполезно.
В клиническом анализе крови может не быть изменений, а могут быть отклонения характерные для ОРВИ.
А вот для обструктивного бронхита будет обязательным ежедневный контроль пикфлоуметрии. Пикфлоуметрия выполняется самостоятельно в домашних условиях. Его проведению обучает пульмонолог, который установил диагноз обструктивного бронхита.
Лечение
Отхаркивающие препараты, усиливающие выведение мокроты:
Препараты разжижающие мокроту применяются во 2 и 3 триместрах:
Для подавления приступов сухого мучительного кашля во 2 и 3 триместре применяют слизистый отвар корня алтея и глаувента.
Для снятия симптомов бронхиальной обструкции во время беременности можно применять эуфиллин. Если до беременности Вы пользовались ингаятором, то на этапе планирования Вам необходимо уточнить безопасные для Вас дозы и нет ли необходимости поменять ингалятор. Большинство бронхолитиков (вентолин, беротек) разрешены для применения на всех сроках под наблюдением врача.
В большинстве случаев острый бронхит и в ряде случаев обострение хронического удается ликвидировать без применения антибактериальных препаратов. Однако, при осложненном и затяжном течении бронхита, которое сопровождается развитием гнойных процессов, возникает необходимость их применения. В этом случае, в I триместре беременности назначают препараты пенициллинового ряда (пенициллин, ампициллин).Со II триместра могут применяться полусинтетические пенициллины (ампициллин, оксациллин, ампиокс, амоксиклав), цефалоспорины (цефалексин, цефаклор, цефиксим, кефзол), сульфаниламидные препараты, но не длительного действия (сульфален, сульфадиметоксин), т.к. последние могут негативно повлиять на центральную нервную систему. Такие антибиотики, как стрептомицин, фторхинолоны (офлоксацин, левофлоксацин, ципрофлоксацин и др.), левомицетин (хлорамфеникол) и тетрациклиновые производные, противопоказаны на всем протяжении беременности и после родов, поскольку стрептомицин нарушает функцию равновесия и слуха плода, левомицетин угнетает кроветворение у плода, а тетрациклины нарушают формирование молочных зубов.
Профилактика
Если вы страдаете хроническим бронхитом, то позаботьтесь о себе и будущем ребенке еще до беременности. Для профилактики обострения бронхита во время бере¬менности необходимо обследование и лечении воспалительных заболеваний придаточных пазух носа, санация полости рта.
В период эпидемии гриппа профилактические мероприятия будут заключаться в ограничении контактов беременной с окружающими, ношении защитных масок, применении оксолиновой мази. Принимая во внимание, что иммунизация живой или инактивированной противогриппозной вакциной не влияет на течение беременности, во II и Ш триместрах беременности используют вакцинацию от гриппа. Профилактическое лечение ремантадином, амантадином, ингибиторами нейраминидазы (озельтамивир) беременным и кормящим родильницам не проводят.