Аутоиммунный тиреоидит фаза эутиреоза что это
Аутоиммунный тиреоидит фаза эутиреоза что это
Тел. для юр. лиц (организаций)
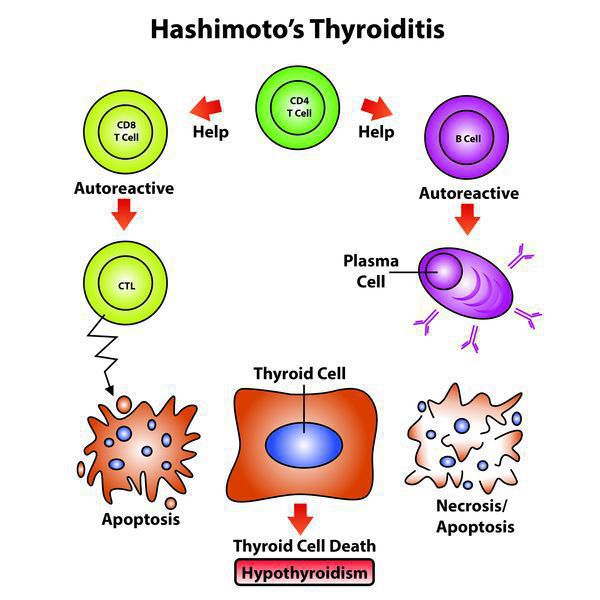
Аутоиммунный тиреоидит (АИТ) – заболевание щитовидной железы хроническогохарактера, которое характеризуется разрушением фолликулярных клеток по причиневоздействия аутоантител (иммунные глобулины, разрушающие клетки и ткани организма).Заболевание часто называют зобом Хашимото, или тиреодитом Хашимото– по фамилиияпонского хирурга, составившего первое систематизированное описание болезни (полное имяученого– Хакару Хашимото).
Характер и особенности заболевания
По мере разрушения фолликулов снижается функционально органа, что, в свою очередь,провоцирует развитие множественных осложнений в организме. Аутоиммунный тиреоидитдиагностируется ежегодно у 3–10% населения во всем мире. Женщины болеют значительночаще представителей сильной половины (частота встречаемости патологии в десять раз больше,чем у мужчин). Среди всех патологий железы на зоб Хашимото приходится 20–30% случаев.
Возраст наибольшего риска– 40–70 лет. Если в 60-х годах прошлого века заболеваниевстречалось в единичных случаях, то в наши дни это одна из основных патологий щитовиднойжелезы.
Врач Хашимото, проводя гистологические исследования у своих пациентов, выявилнесколько изменений в структуре органа:
Почему происходят такие сбои в организме, ученые не могут объяснить, однако врачивыявили несколько причин, которые способствуют развитию патологического процесса.
Предрасполагающие факторы к развитию болезни
Наличие наследственной предрасположенности в анамнезе далеко не всегда приводит кпоявлению аутоиммунного тиреоидита. Для запуска механизма развития патологиинеобходимо наличие дополнительных неблагоприятных факторов, в частности:
Заболевание часто протекает коварно, без выраженных симптомов, что осложняетпостановку диагноза.
В последние годы специалисты из разных стран сходятся во мнении, что одним их главныхфакторов, способствующих запуску механизма болезни, является врожденный генетическийдефект иммунной системы, в результате чего в клетках щитовидной железы происходятморфологические изменения разной степени, от слабо выраженных признаков до фиброзного перерождения тканей щитовидной железы. Процесс прогрессирует постепенно, спериодическим затуханием, но при отсутствии терапии и профилактических мер приводит кразвитию стойкого гипотиреоза.
Классификация болезни
Единая и общепризнанная классификации АИТ до сих пор не утверждена. В разныхстранах применяется собственная систематизированная градация аутоиммунного тиреодита наосновании нескольких критериев. Заболевание может быть:
По форме проявления различают атрофический и гипертрофический АИТ, по характеруклинического проявления– явный и латентный. Существует также медицинская градация поактивности щитовидной железы, морфологическим признакам, времени возникновения (детскийвозраст, послеродовая патология и т.д.).
Наибольшее распространение получили такие формы болезни, как послеродовый АИТ(развивается у женщин вследствие излишней активности иммунной системы, функции которойподавляются во время беременности) и цитокин-индуцированный аутоиммунный тиреоидит,проявляющийся на фоне лекарственной терапии препаратами интерферона.
В современной медицине применяется комплексный подход для определения формыболезни, при котором учитываются все специфические особенности аутоиммунного тиреодитапо известным на сегодняшний день признакам и оценочным критериям.
Фазы АИТ
При развитии аутоиммунных тиреоидитов врачи выделяют несколько фаз:
Симптоматика
Болезнь длительное время не проявляется какими-либо симптомами. При врачебномосмотре не выявляется увеличение щитовидной железы, а при пальпации не наблюдается болезненность. В редких случаях пациенты жалуются на боли в суставах, затруднении приглотании, ощущении кома в горле, быструю утомляемость.
Аутоиммунный тиреоидит, развивающийся после родов, провялится умереннымтиреотоксикозом на протяжении 12–14недель. Женщины испытывают повышенную слабость,теряют вес, жалуются на учащенное сердцебиение, повышенную потливость, перепады настроения. Патология часто сочетается с послеродовой депрессией, для которой характернытакие же симптомы. Скрытое или неявно выраженное течение болезни нередко проявляется приразвитии цитокин-индуцированного тиреодита, и при других формах заболевания.
Диагностика патологии
Диагностика аутоиммунного тиреоидита включает проведение ряда лабораторныхисследований:
На УЗИ отмечается изменение размеров щитовидной железы в сторону увеличения илиуменьшения, а также просматривается изменение структуры органа. Результаты обследованиядополняют или конкретизируют лабораторные заключения.
Биопсия щитовидной железы с помощью тонкой иглы подтверждает предварительныйдиагноз, если в ходе исследования выявляется увеличенное количество лимфоцитов и другиеклеточные структуры, характерные для течения аутоиммунного тиреоидита. Методдиагностики (биопсия узла) чаще назначается при подозрении на развитие злокачественногопроцесса.
Окончательный диагноз ставят после прохождения нескольких видов обследования и приналичии следующих признаков:
Если по результатам комплексной диагностики отсутствует хотя бы один признак извышеперечисленных, то окончательный диагноз не ставится. Отдельно взятые признакивстречаются и при других эндокринных заболеваниях, и при гормональных нарушениях,носящих временный характер.
Как лечат аутоиммунный тиреоидит
Программа лечения аутоиммунного тиреоидита разрабатывается в индивидуальномпорядке. Вмешательство в работу эндокринной системы при отсутствии явных клиническихпоказаний не является обоснованным и тем более безопасным. Недопустимо самолечение иприем препаратов без медицинского контроля.
В случае наступлении тиреотоксической фазы заболевания не рекомендуется назначатьпрепараты, которые подавляют работу щитовидной железы (ряд тиреостатиков), посколькуразвитие аутоиммунного заболевания не сопровождается гипертрофированнымфункционированием органа. Если патология вызывает сбои в работе сердечно-сосудистойсистемы, с осторожностью назначают бета-адреноблокаторы.
При появлении признаков гипотиреоза (мышечная слабость, сухость кожи, одышка,замедленная реакция, апатия, нарушения сна, отечность лица) врач назначает заместительнуюгормональную терапию препаратами гормонов щитовидной железы. Лечение проводится подстрогим врачебным контролем: пациент регулярно сдает анализы для определения уровнясодержания ТТГ в сыворотке крови.
Глюкокортикоиды (преднизолон) показаны в тех случаях, когда аутоиммунныйтиреоидит протекает на фоне развития подострого тиреодита. Чтобы уменьшить агрессивноевлияние антител и устранить негативную симптоматику, назначают диклофенак и другиепрепараты группы НПВС. В программу лечения включают также адаптогены, витаминные комплексы. При диагностировании гипертрофии железы и в случае сдавливания органовсредостения назначают хирургическую операцию.
Результаты лечения
При своевременно проведенной терапии прогноз удовлетворительный. Замедляетсяпроцесс разрушения фолликулов щитовидной железы, достигается стойкая ремиссия. Убольшинства пациентов отсутствуют жалобы на плохое самочувствие и недомогание в течениедлительного времени (более 15лет), хотя на фоне прохождения лечения могут возникатькратковременные обострения аутоиммунного тиреоидита.
Аутоиммунный тиреоидит и повышенное содержание антител к тиреопероксидазесовременная медицина рассматривает как фактор риска развития гипотиреоза в будущем.Вероятность возникновения рецидива у женщин с послеродовым аутоиммунным тиреоидитомсоставляет 65–70%. Более 25% пациенток, которым был поставлен диагноз АИТ после родов, вдальнейшем болеют гипотиреозом в хронической форме.
Профилактика
При диагностированном аутоиммунном тиреоидите, протекающем без измененияфункциональности щитовидной железы, пациент находится под постоянным врачебнымнаблюдением. Это необходимо для своевременного обнаружения негативных тенденций ипредупреждения развития стойкого гипотиреоза. Женщины, находящиеся в группе риска(носительницы АТ-ТПО), пребывают под постоянным контролем в первом триместребеременности и после родов.
К профилактическим мерам относятся:
Учитывая уязвимость женщин к аутоиммунному тиреоидиту, врачи рекомендуютпроходить регулярное обследование при обнаружении настораживающих признаков, особеннопосле родов, в возрасте после 60лет и всем, кто имеет случаи заболевания в семейной истории.
Лечение АИТ в клинике «МедКом» в Рязани
Клиника «МедКом» оказывает действенную помощь и врачебную поддержку пациентам,которым диагностирован аутоиммунный тиреоидит. Наши специалисты разрабатываютэффективные схемы поддержки и реабилитации пациентов с дисфункциями щитовиднойжелезы, руководствуясь проверенными временем европейскими и российскими протоколами.
Рекомендуем пройти обследование в нашей клинике всем женщинам после родов ипациентам, у которых в семейной истории установлены случаи диагностирования АИТ. Длязаписи к врачу звоните по телефону +7(4912)77–92–02 или отправьте заявку через онлайнформу.
Что такое аутоиммунный тиреоидит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сивова А. А., эндокринолога со стажем в 12 лет.
Определение болезни. Причины заболевания
Хронический аутоиммунный (лимфоматозный) тиреоидит (ХАИТ) — хроническое заболевание щитовидной железы аутоиммунного происхождения, было описано Х. Хасимото в 1912 г. Заболевание чаще наблюдается у женщин и наиболее часто диагностируется среди известных патологий щитовидной железы. Аутоиммунный тиреоидит выявляется у одной из 10-30 взрослых женщин. [1]
Рассматриваемое заболевание аутоиммунной природы, и для него обязательно присутствие антител. Впервые опубликовали данные об обнаружении антител к ткани щитовидной железы в сыворотке у пациентов с аутоиммунным тиреоидитом в 1956 году. Впоследствии выяснилось, что аутоиммунный тиреоидит подразумевает наличие антител к тиреоглобулину, второму коллоидному антигену и тиреопероксидазе (микросомальному антигену).
Провоцирующие факторы
Сегодня принято считать, что апоптоз, то есть программируемая гибель фолликулярных клеток щитовидной железы — одна из главных причин аутоиммунного тиреоидита и других патологий щитовидной железы. [2] Предполагается, что запуску апоптоза способствуют вирусы и генетические нарушения.
Чем опасен тиреоидит во время беременности
Аутоиммунный тиреоидит у женщины никак не отражается на возможности забеременеть и родить здорового ребёнка при условии, что у пациентки нормальный уровень гормонов — тиреотропный гормон (ТТГ) до 2,5 мЕд/л, в том числе в первом триместре беременности.
При гормональном нарушении возможны следующие осложнения:
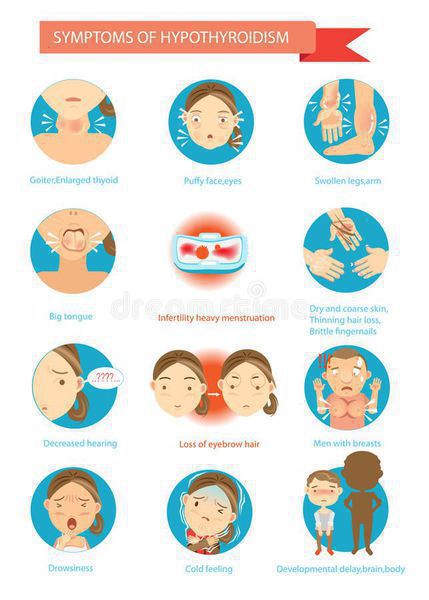
Симптомы аутоиммунного тиреоидита
Изначально, на протяжении некоторого времени, больные не высказывают никаких жалоб. Постепенно с течением времени регистрируют медленное развитие клинической картины снижения функции щитовидной железы, вместе с тем в части ситуаций будет отмечаться прогрессирующее уменьшение размеров железы или же наоборот ее увеличение. [3]
Клинические проявления при хроническом аутоиммунном тиреоидите начинают появляться с нарушением функции щитовидной железы, но в части ситуаций симптомов может и не быть. Все симптомы аутоиммунного тиреоидита щитовидной железы неспецифические, т. е. могут быть при многообразных заболеваниях. Но несмотря на это, все же обозначим клинические проявления, имея которые следует обратиться к эндокринологу для обследования.
Патогенез аутоиммунного тиреоидита
Эндогенный (внутренний) критерий наследования аутоиммунных заболеваний взаимосвязан с клонами Т-лимфоцитов.
Количество антитиреоидных антител при этом заболевании непосредственно отражает выраженность аутоиммунного процесса и иногда имеет склонность уменьшаться по мере увеличения продолжительности заболевания. Только присутствия антитиреоидных антител недостаточно, чтобы травмировать структурные элементы щитовидной железы.
Для реализации токсических свойств имеющимся антителам необходимо вступить во взаимодействие с Т-лимфоцитами, которые чувствительны к антигенам щитовидной железы при ХАИТ, чего не бывает при наличии обычного зоба или если патология щитовидной железы не выявлена.
В норме все клетки имеют иммунологическую нечувствительность к другим клеткам собственного организма, которая приобретается во время внутриутробного развития (еще до рождения), во время взаимодействия зрелых лимфоцитов со своими антигенами. Любые нарушения в данном взаимодействии и синтез особых клонов Т-лимфоцитов, которые вступают во взаимодействие со своими же антигенами, и могут стать той причиной, которая приводит к нарушению иммунологической нечувствительности и впоследствии привести к формированию любых аутоиммунных патологий, включая и ХАИТ.
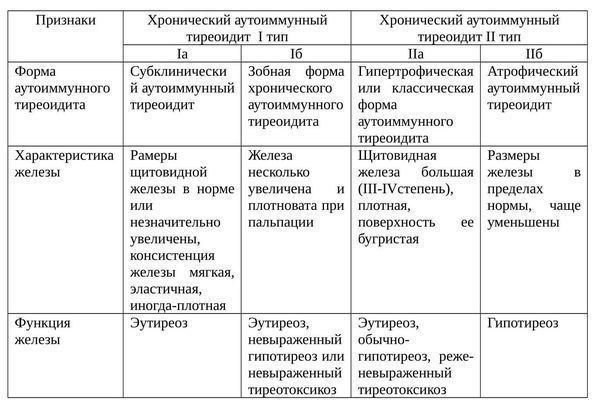
Классификация и стадии развития аутоиммунного тиреоидита
Формы ХАИТ с учетом объема железы и данных клиники:
Еще одна классификация аутоиммунного тиреоидита щитовидной железы: [2]
Фазы ХАИТ с учетом клинической картины заболевания:
ХАИТ преимущественно протекает только с одной фазой заболевания. [5]
Осложнения аутоиммунного тиреоидита
ХАИТ — условно безопасное заболевание, не приводящее к осложнениям только при условии сохранения необходимой концентрации гормонов в крови, т. е. эутиреоидного состояния. И, соответственно, тогда никаких осложнений не развивается. Но при наступлении гипотиреоза могут наблюдаться осложнения. При отсутствии лечения гипотиреоза могут возникать осложнения: нарушение репродуктивной функции, выраженное снижение памяти, вплоть до слабоумия, анемия, но самое грозное и тяжелое осложнение гипотиреоза — гипотиреоидная или мексидематозная кома — возникает при резкой недостаточности гормонов щитовидной железы. [5] [6]
Диагностика аутоиммунного тиреоидита
Диагностика ХАИТ состоит из нескольких пунктов. Для определения данного заболевания у больного необходим минимум один большой критерий, если таких критериев не обнаружено, то диагноз лишь вероятен. [1]
Большие диагностические критерии:
Пальпация щитовидной железы
Следует обратить особое внимание на то, что установить диагноз аутоиммунного тиреоидита исключительно по итогам пальпации щитовидной железы нельзя, хотя она может быть увеличена или уменьшена. Эти изменения лишь позволяют заподозрить патологию и отправить пациента на дообследование с целью постановки диагноза и назначения специального лечения.
Какие анализы нужны, чтобы определить АИТ
Для установления аутоиммунного тиреоидита необходимо сдать кровь на тиреотропный гормон ( ТТГ), тироксин свободный (Т4 свободный) и антитела к тиреопероксидазе (ТПО). Если антитела к ТПО повышены, но ТТГ в пределах нормы, то диагноз АИТ носит вероятный характер.
Нужно заметить, что при обнаружении у больного гипотиреоза манифестного или стабильного субклинического, диагностирование аутоиммунного тиреоидита важно для установления причины уменьшения функции железы, но несмотря на это постановка диагноза никак не меняет терапевтических методов. Лечение заключается в употреблении заместительной гормональной терапии препаратами тиреоидных гормонов.
Использование пункционной биопсии щитовидной железы не показано для установления хронического аутоиммунного тиреоидита. Ее необходимо проводить, только если имеются узлы щитовидной железы, более 1 см в диаметре.
Важно отметить, что нет надобности контролировать в течение болезни количество имеющихся антител к щитовидной железе, потому что данная процедура не имеет диагностической роли для анализа прогрессирования аутоиммунного тиреоидита. [7]
Лечение аутоиммунного тиреоидита
Терапия аутоиммунного тиреоидита щитовидной железы неспецифическая. При формировании фазы тиреотоксикоза достаточно применения симптоматической терапии. При формировании гипотиреоза главным вариантом медикаментозной терапии является назначение тиреоидных гормонов. Сейчас в аптечной сети РФ возможно приобрести только таблетки Левотироксина натрия (L-тироксин и Эутирокс). Применение таблетированных препаратов тиреоидных гормонов нивелирует клинику гипотиреоза и при гипертрофической форме аутоиммунного тиреоидита вызывает уменьшение объема щитовидной железы до допустимых значений.
В случае обнаружения у пациента манифестного гипотиреоза (повышение уровня тиреотропного гормона и снижение концентрации Т4 свободного) необходимо использование в лечении левотироксина натрия в средней дозе 1,6 – 1,8 мкг/кг массы тела пациента. Показателем правильности назначенного лечения будет являться уверенное удержание в пределах референсных значений тиреотропного гормона в крови больного.
Когда у больного диагностирован субклинический гипотиреоз (увеличена концентрация ТТГ в совокупности с неизмененной концентрацией Т4 свободного), необходимо:
Если у женщин перед планированием беременности, выявлены антитела к ткани щитовидной железы и/или ультразвуковые признаки аутоиммунного тиреоидита, нужно определить гормональную функцию щитовидной железы (концентрацию тиреотропного гормона и концентрацию Т4 свободного) и обязательно определять уровень гормонов в каждом триместре беременности. [8]
Если поставлен диагноз аутоиммунный тиреоидит, но не выявляются изменения в работе щитовидной железы, применение препаратов левотироксина натрия не показано. [9] Оно возможно иногда в исключительных ситуациях внушительного увеличения объема щитовидной железы, спровоцированного аутоиммунным тиреоидитом, при этом решение принимается по каждому пациенту индивидуально. [10]
Физиологическое количество калия йодита (приблизительно 200 мкг/сутки) не могут спровоцировать формирование гипотиреоза и не осуществляют негативного воздействия на функцию щитовидной железы при ранее развившемся гипотиреозе, вызванном аутоиммунным тиреоидитом.
Питание при аутоиммунном тиреоидите
Продуктов, которые влияют на течение аутоиммунного тиреоидита, не существует. Глютен или лактоза не имеют отношения к гипотиреозу на фоне АИТ. Поэтому рекомендации по питанию для людей с аутоиммунным тиреоидитом такие же, как и для всех остальных: разнообразное сбалансированное питание с достаточным употреблением воды.
Существуют ли народные способы лечения
Аутоиммунный тиреоидит лечат только медицинскими препаратами, которые назначает эндокринолог. Отсутствие адекватной терапии может грозить опасными осложнениями: нарушением репродуктивной функции, выраженным снижением памяти (вплоть до слабоумия), анемией и комой, которая возникает при резкой недостаточности гормонов щитовидной железы.
Прогноз. Профилактика
Хронический аутоиммунный тиреоидит прогрессирует обычно крайне медленно, с развитием гипотиреоидного состояния спустя несколько лет. В отдельных ситуациях состояние и трудоспособность сохраняются в течение 15-18 лет, даже с учетом непродолжительных обострений. В фазе обострения тиреоидита регистрируются симптомы невыраженного либо гипотиреоза, либо тиреотоксикоза.
Сегодня методов профилактики хронического аутоиммунного тиреоидита не найдено.
Аутоиммунный тиреоидит (E06.3)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Заболевание впервые было описано японским хирургом Х.Хашимото в 1912 г. Развивается чаще у женщин после 40 лет. Не вызывает сомнения генетическая обусловленность заболевания, реализующаяся при воздействии факторов окружающей среды (длительный прием избыточного количества йода, ионизирующая радиация, влияние никотина, интерферона). Наследственный генез заболевания подтверждается фактом ассоциации его с определенными антигенами системы HLA, чаще с HLA DR3 и DR5.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Аутоиммунный тиреоидит (АИТ) подразделяют на:
Этиология и патогенез
Эпидемиология
Факторы и группы риска
Фактор риска: длительный прием больших доз йода при спорадическом зобе.
Клиническая картина
Cимптомы, течение
Главным объективным признаком заболевания является зоб (увеличение щитовидной железы). Таким образом основные жалобы больных связаны с увеличением объема ЩЖ:
— чувство затруднения при глотании;
— затруднение дыхания;
— нередко небольшая болезненность в области ЩЖ.
При гипертфроической форме ЩЖ визуально увеличена, при пальпации имеет плотную, неоднородную («неровную») структуру, не спаяна с окружающими тканями, безболезненная. Иногда может расцениваться как узловой зоб или рак ЩЖ. Напряженность и небольшая болезненность ЩЖ могут отмечаться при быстром увеличении ее размеров.
При атрофической форме объем ЩЖ уменьшен, при пальпации также определяется неоднородность, умеренная плотность, с окружающими тканями ЩЖ не спаяна.
Диагностика
К диагностическим критериям аутоиммунного тиреоидита относят:
1. Повышение уровня циркулирующих антител к щитовидной железе (антитела к тиреопероксидазе (более информативно) и антитела к тиреоглобулину).
3. Первичный гипотиреоз (манифестный или субклинический).
При отсутствии хотя бы одного из перечисленных критериев, диагноз АИТ носит вероятностный характер.
Пункционная биопсия ЩЖ для подтверждения диагноза АИТ не показана. Ее проводят для дифференциальной диагностики с узловым зобом.
После установления диагноза, дальнейшее исследование динамики уровня циркулирующих антител к ЩЖ с целью оценки развития и прогрессирования АИТ, не имеет диагностического и прогностического значения.
У женщин, планирующих беременность, при выявлении антител к ткани ЩЖ и/или при ультразвуковых признаках АИТ, необходимо исследовать функцию ЩЖ (определение уровня ТТГ и Т4 в сыворотке крови) перед наступлением зачатия, а также в каждом триместре беременности.
Лабораторная диагностика
1. Общий анализ крови: нормо- или гипохромная анемия.
2. Биохимический анализ крови: изменения характерные для гипотиреоза (повышение уровня общего холестерина, триглицеридов, умеренное увеличение креатинина, аспартат-трансаминазы).
3. Гормональное исследование: возможны различные варианты нарушения функции ЩЖ:
— повышение уровня ТТГ, содержание Т4 в пределах нормы (субклинический гипотиреоз);
— повышение уровня ТТГ, снижение Т4 (манифестный гипотиреоз);
— снижение уровня ТТГ, концентрация Т4 в пределах нормы (субклинический тиреотоксикоз).
Без гормональных изменений функции ЩЖ диагноз АИТ не правомочен.
4. Выявление антител к ткани ЩЖ: как правило, отмечается повышение уровня антител к тиреопероксидазе (ТПО) или тиреоглобулину (ТГ). Одновременный подъем титра антител к ТПО и ТГ указывает на наличие или высокий риск аутоиммунной патологии.
Дифференциальный диагноз
Дифференциально-диагностический поиск при аутоиммунном тиреоидите необходимо проводить в зависимости от функционального состояния ЩЖ и характеристики зоба.
Гипертиреоидную фазу (хаши-токсикоз) следует дифференцировать с диффузным токсическим зобом.
В пользу аутоиммунного тиреоидита свидетельствуют:
— наличие аутоиммунного заболевания (в частности АИТ) у близких родственников;
— субклинический гипертиреоз;
— умеренная выраженность клинических симптомов;
— непродолжительный период тиреотоксикоза (менее полугода);
— отсутствие повышения титра антител к рецептору ТТГ;
— характерная УЗИ-картина;
— быстрое достижение эутиреоза при назначении незначительных доз тиреостатиков.
Эутиреоидную фазу следует дифференцировать с диффузным нетоксическим (эндемическим) зобом (особенно в районах с йоддефицитной недостаточностью).
Псевдоузловая форма аутоиммунного тиреоидита дифференцируется с узловым зобом, раком щитовидной железы. Пункционная биопсия в данном случае является информативной. Типичным морфологическим признаком для АИТ является локальная или распространенная инфильтрация лимфоцитами ткани ЩЖ (очаги поражения состоят из лимфоцитов, плазматических клеток и макрофагов, наблюдается пенетрация лимфоцитов в цитоплазму ацинарных клеток, что не характерно для нормальной структуры ЩЖ), а также наличие больших оксифильных клеток Гюртле-Ашкенази.
Осложнения
Лечение
Согласно клиническим рекомендациям Российской ассоциации эндокринологов, физиологические дозы йода (около 200 мкг/сут.) не оказывают отрицательного влияния на функцию ЩЖ при уже существующем гипотиреозе, вызванном АИТ. При назначении препаратов, содержащих йод, следует помнить о возможном повышении потребности в тиреоидных гормонах.
В гипертиреоидной фазе АИТ не следует назначать тиреостатики, лучше обойтись симптоматической терапией (ß-адреноблокаторы): пропронолол внутрь 20-40 мг 3-4 раза в день, до ликвидации клинических симптомов.
Оперативное лечение показано при значительном увеличении ЩЖ с признаками компрессии окружающих органов и тканей, а также при быстром росте размеров ЩЖ на фоне длительно существующего умеренного увеличения ЩЖ.
Прогноз
Естественным течением аутоиммунного тиреоидита является развитие стойкого гипотиреоза, с назначением пожизненной заместительной гормонотерапии левотироксином натрия.
Вероятность развития гипотиреоза у женщины с повышенным уровнем АТ-ТПО и нормальным уровнем ТТГ составляет около 2% в год, вероятность развития явного гипотиреоза у женщины с субклиническим гипотиреозом (ТТГ повышена, Т4 в норме) и повышенном уровне АТ-ТПО составляет 4,5% в год.
У женщин-носительниц АТ-ТПО без нарушения функции ЩЖ, при наступлении беременности повышается риск развития гипотиреоза и так называемой гестационной гипотироксинемии. В связи с этим у таких женщин необходим контроль функции ЩЖ на ранних сроках беременности, а при необходимости и на более поздних сроках.