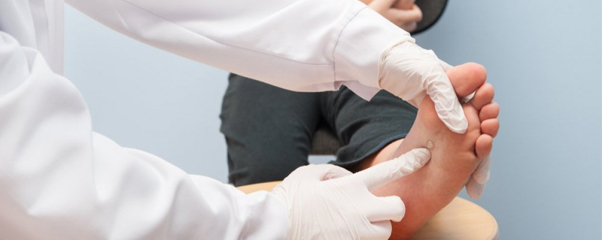
дырочки на стопах что делать
Чем отличается подошвенная бородавка от мозоли?
Что такое подошвенная бородавка?
Бородавки на теле, в том числе и на стопах, появляются из-за наличия вируса папилломы человека в крови пациента. Заразиться таким вирусом легко, он может передаваться через общие предметы быта и гигиены, в общественных местах (бассейнах, банях, саунах, массажных кабинетах и т.д.), в некоторых случаях простое рукопожатие может стать причиной заражения.
Бородавки могут появиться на любом участке тела. Подошвенные бородавки выглядят как плотные твердые бугорки, белого или телесного цвета. Их можно обнаружить на тех участках стопы, которые больше всего подвержены трению. Именно поэтому их легко спутать с мозолью. При пальпации, они также болят, как мозоли, и могут кровоточить. При ходьбе доставляют дискомфорт. Сверху нарост покрыт толстым слоем огрубевшей кожи, из-за этого невозможно рассмотреть структуру и точно определить, что же это такое.
Опытный специалист знает, что нужно сделать в таком случае. Необходимо снять верхний слой кожи, для того чтобы увидеть есть ли там небольшие розовые папулы, плотно расположенные друг к другу. А также черные точки, которые сразу выдают бородавку. Новообразование имеет корень, который уходит вглубь кожи. После того, как точно поставлен диагноз, необходимо удалить бородавку.
Как выглядят подошвенные бородавки смотрите на фотоподборке ниже.


Что такое мозоль?
Кожная мозоль появляется в результате длительного трения и внешнего давления, к примеру, тесной обувью или твердым предметом. Различают мокрую и сухую мозоль. Каждому знаком водянистый пузырь, наполненный лимфой, который появляется при натирании – это и есть мокрая мозоль.
Сухая или стержневая мозоль появляется из-за сильного повреждения или трения кожи. Чаще всего причиной становится неправильно подобранная обувь. Внешне нарост выглядит как ороговевший участок кожи, белого или желтоватого цвета. В середине небольшое углубление с черной точкой – это и есть стержень. При надавливании и ходьбе вызывает боль. Именно поэтому ее сложно отличить от бородавки.
Что из себя представляет стержневая мозоль на ноге смотрите на фотоподборке ниже.


Очевидно, что мозоли и бородавки имеют схожую симптоматику, внешний вид и локализацию.
Как отличить стержневую мозоль от подошвенной бородавки?
1. Узнать что это за образование можно при помощи простого распаривания кожи стоп, эту процедуру проводят большинство врачей. Аккуратно очистив верхний слой кожи, покрывающий нарост, можно увидеть гладкую или немного бугристую поверхность, без кровотечений, с одной черной точкой посередине – это мозоль. В том случае если под кожей оказались маленькие розовые сосочки, обильное покраснение и небольшие кровоизлияния – это бородавка.
2. Еще один способ узнать, что перед нами, это сильно нажать пальцем около образования и проанализировать свои ощущения. Если вы ничего не почувствовали, то это скорее всего мозоль. Если же вас поразила сильная боль, то это подошвенная бородавка.
3. Несмотря на, всю схожесть, есть небольшие внешние различия между двумя наростами. Так бородавку можно определить по дочерним отросткам, внимательно посмотрите на стопу, возможно рядом с основной бородавкой вы можете заметить и другие маленькие точки. В свою очередь мозоль можно выявить по небольшому углублению в середине и одной черной точке.
Однако все эти методы не могут дать 100% гарантии на определение вида новообразования. Самый надежный метод – это обратиться к специалисту дерматологу. С помощью специального соскоба и УЗИ можно поставить точный диагноз и начать правильное лечение.
Удаление мозолей и бородавок
При определении вида нароста на стопе, его категории сложности и разрастанию врач выбирает методы лечения. Справиться с сухой мозолью, если она небольшая и появилась недавно, помогут консервативные методы, например, мази, скрабы, пластыри, специальные процедуры, ванночки с лекарственными препаратами.
Если мозоль достаточно большая и доставляет сильный дискомфорт пациенту, назначают удаление. Сегодня, специалисты в основном рекомендуют удалять сухие мозоли и подошвенные бородавки с помощью лазера. Это наиболее эффективный и надежный метод лечения.
Лазер выжигает патологические клетки образования полностью, насколько бы глубоко под кожу не уходил корень или стержень. Но при этом здоровая кожа не травмируется, именно поэтому и заживление происходит достаточно быстро.
Что делать после процедуры?
После удаления врач накладывает повязку на рану. Снять ее можно будет уже через несколько часов. Для того чтобы ранка быстрее зажила и при этом не возникло никаких осложнений, необходимо соблюдать несколько простых рекомендаций:
Эпидермофития стоп
Заражение происходит в банях, душевых, на пляжах, спортивных залах, при пользовании чужой обувью и другими предметами домашнего обихода, загрязненными элементами гриба.
В патогенезе заболевания существенное значение имеют анатомо-физиологические особенности кожи стоп, усиленное потоотделение, изменение химизма пота, обменные и эндокринные отклонения, травмы нижних конечностей, вегетодистонии. Возбудители в течение длительного времени могут находиться в сапрофитирующем состоянии, не вызывая активных клинических проявлений. Эпидермофития стоп имеет несколько клинических форм, каждая из которых может сочетаться с поражением ногтей.
Симптомы и течение
Процесс чаще всего начинается в межпальцевых промежутках, преимущественно между наиболее тесно прилегающими 4 и 5 пальцами. При ощущении легкого зуда на дне межпальцевой складки появляется полоска набухшего и слегка шелушащегося эпидермиса. Через 2-3 дня здесь возникает маленькая трещинка, выделяющая небольшое количество серозной жидкости. Иногда роговой слой отпадает, обнажая поверхность розово-красного цвета. Заболевание, постепенно прогрессируя, может распространиться на все межпальцевые складки, подошвенную поверхность пальцев и прилегающие части самой стопы. Просачивающаяся на поверхность серозная жидкость служит прекрасным питательным материалом для дальнейшего размножения грибков.
При поступлении грибков через нарушенный роговой покров в глубже лежащие части эпидермиса процесс осложняется экзематозной реакцией. Появляются многочисленные, сильно зудящие, наполненные прозрачной жидкостью пузырьки, которые местами сливаются и эрозируются, оставляя мокнущие участки.
Процесс может перейти на тыльную поверхность стопы и пальцев, подошву, захватывая ее свод до самой пятки. Заболевание, то ослабевая, то опять усиливаясь, без надлежащего лечения и ухода может тянуться долгие годы. Нередко при этом происходит осложнение вторичной пиогенной инфекцией: прозрачное содержимое пузырьков становится гнойным, воспалительная краснота усиливается и распространяется за границы поражения, стопа делается отечной, движения больного затруднены или невозможны из-за резкой болезненности; могут развиваться и последующие осложнения в виде лимфангоитов, лимфаденитов, рожи и пр.
Всасывание аллергенов (грибков и их токсинов) является сенсибилизирующим фактором для всего организма, повышает чувствительность кожного покрова, на нем может появиться аллергического характера сыпь. Она чаще наблюдается на кистях (ладонях). Образуются резко ограниченные эритематозные диски, усеянные большим количеством мелких пузырьков с прозрачным содержимым, которые лопаются, обнажая эрозивную, мокнущую поверхность, окруженную ширящимся ободком из набухшего и отслаивающегося эпидермиса. Грибков в этих поражениях обычно не находят.
Эпидермофития стоп начинается преимущественно летом. Повышенная потливость, недостаточное обсушивание межпальцевых промежутков после купания способствуют внедрению грибка.
Поражение ногтей при микозах стоп наблюдается в основном на 1 и 5 пальцах, начинаясь обычно со свободного края. Ноготь утолщен, имеет желтоватую окраску и зазубренный край. Постепенно развивается более или менее выраженный подногтевой гиперкератоз.
Лечение
Особое внимание надо обращать на тщательную обработку очагов поражения.
Эффективность лечения зависит не столько от выбора фармакологического препарата, сколько от правильного, последовательного их применения в соответствии с характером воспалительной реакции.
Профилактика
Предусматривает, во-первых, дезинфекцию полов, деревянных настилов, скамеек, тазов, шаек в банях, душевых, бассейнах, а также дезинфекцию обезличенной обуви; во-вторых, регулярные осмотры банщиков и лиц, занимающихся в плавательных бассейнах, с целью выявления больных эпидермофитией и раннего их лечения; в-третьих, проведение санитарно-просветительной работы. Населению необходимо разъяснять правила личной профилактики эпидермофитии: ежедневно мыть ноги на ночь (лучше холодной водой с хозяйственным мылом), тщательно их вытирать; не реже, чем через день, менять носки и чулки; не пользоваться чужой обувью; иметь для бани, душа, бассейна собственные резиновые сандалии или тапочки.
Для закаливания кожи подошв рекомендуется хождение босиком по песку, траве в жаркое время года.
Флегмона стопы
Флегмона – это поражение подкожной клетчатки и расположенных поблизости мягких тканей. Особенность заболевания – отсутствие четких границ воспалительной области. Это обуславливается тем, что флегмона способна распространяться по прилегающим к очагу воспаления мягким тканям.
Причины развития флегмоны стопы
Возможные причины:
Наличие хотя бы одной из вышеперечисленных причин может привести к образованию болезнетворных микроорганизмов (золотистый стафилококк, стрептококк, гемофильная бактерия, пастерелла, вульгарный протей, кишечная палочка, анаэробы и другие), проникающих в клетчатку и провоцирующих начало флегмоны.
Симптомы флегмоны стопы
При глубоких поражениях тканей стопы возможны одышка, слабость, тахикардия (учащенный пульс), понижение артериального давления, головная боль, жажда.
Диагностика
Правильная постановка диагноза флегмоны стопы включает обязательный осмотр пораженного участка, расспрос больного о возможных причинах воспаления и о течении заболевания. На присутствие в стопе воспаления укажут анализы крови и мочи. Для точного определения возбудителя заболевания врачом назначается бактериологическое исследование гнойной жидкости, которая берется с помощью шприца. В результате анализа гноя устанавливается вид патогенных микроорганизмов, участвующих в воспалительном процессе.
Лечение
Флегмона стопы – заболевание опасное для жизни человека, поэтому требует немедленной госпитализации. В стационаре проводится вскрытие гнойника с последующим удалением гнойной жидкости. Показаниям к оперативному вмешательству являются повышенная температура тела и наличие гноя в области воспаления. Операция проходит под общим наркозом. В результате рассечения гнойника и близлежащих мягких тканей производится отток гнойной жидкости, делается промывание и устанавливаются дренажные трубки.
На рану накладывается повязка с антисептической мазью для предотвращения повторения инфицирования. Дополнительно предполагается применение обезболивающих средств и антибактериальных препаратов.
Обязательным условием лечения в стационаре является строгий постельный режим. В процессе лечения особое внимание уделяется нормальному функционированию сердечной мышцы, сосудистой системы и состоянию крови. При отклонениях от нормы назначаются лекарственные препараты, регулирующие жизненно важные процессы организма пациента.
Лечение флегмоны стопы на начальной стадии – физиотерапевтическое. Назначение врача заключается в применении согревающих компрессов и УВЧ-терапии.
Профилактика
Для предотвращения флегмоны стопы необходимо соблюдать следующие условия:
При первых симптомах флегмоны стопы следует незамедлительно обратиться к врачу, чтобы исключить возможные осложнения и обойтись легкой терапией, не прибегая к хирургической операции.
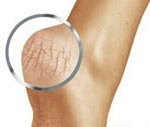
Гиперкератоз стоп
Общие сведения
Гиперкератоз стопы (жесткий роговой слой, сокращенно ЖРС) представляет собой патологическое разрастание рогового слоя эпидермиса, достигающего толщины до одного сантиметра и более. Осложнения гиперкератоза могут проявляться в виде мелких точечных геморрагий (кровоизлияний), мягких (межпальцевых, ногтевых) и твердых (корневых) мозолей, язв от повышенного давления на стопы. Кровоизлияния и мозоли неопасны для здоровья в целом, но представляют косметический дефект и доставляют неудобства при ходьбе. Они требуют удаления с помощью специальных процедур. Язвы стоп часто возникают у больных сахарным диабетом и помимо применения косметических методик требуют лечения основного заболевания.
Часто на фоне отвердение рогового слоя возникают трещины стопы, доставляющие немалый дискомфорт. Но их развитие не всегда напрямую связано с гиперкератозом, они могут являться и следствием недолжного ухода за кожей стоп.
Причины развития гиперкератоза стоп
В возникновении гиперкератоза выделяют две группы факторов:
Экзогенные факторы (внешние)
В данном случае причиной, обусловливающей развитие гиперкератоза, является повышенная и длительная нагрузка на некоторые участки стопы. Под воздействием давления ростковые клетки кожи начинают быстро размножаться. В норме верхние клетки эпидермиса постепенно отшелушиваются, уступая место вновь образованным. В случае чрезмерно активного деления клеток, верхние не успевают слущиваться, из-за чего роговой слой эпидермиса утолщается. Возникает гиперкератоз.
Одним из самых распространенных экзогенных факторов, вызывающих гиперкератоз, является неправильно подобранная обувь. Не только ношение узкой и тесной обуви оказывает избыточное давление на стопы, не менее коварна и стоптанная обувь, или туфли размером больше. В слишком свободной обуви нога внутри не фиксирована и подвижна при ходьбе, что вызывает давление и трение стопы и, как следствие, её патологические изменения.
Еще одной причиной избыточного давления на стопы служит конституция человека: повышенная масса тела и высокий рост. Также к гиперкератозу приводят и различные виды деформации стопы, как врожденного характера (плоскостопие или косолапость), так и приобретенные в процессе жизни (вследствие травм или операций). При этом нагрузка на некоторые участки стопы оказывается превышающей физиологическую норму в несколько раз и подвергает эти зоны чрезмерному давлению.
Эндогенные факторы (внутренние)
К ним относятся, прежде всего, эндокринные и кожные заболевания. При сахарном диабете в организме человека нарушается углеводный обмен. Это, в свою очередь, приводит к изменению болевой и тактильной чувствительности нижних конечностей, нарушению кровообращения и трофики тканей, сухости кожи, язвенным поражениям и другим факторам риска развития гиперкератоза.
Причиной гиперкератоза могут служить и различные заболевания кожи, среди которых псориаз, кератодермии ладонно-подошвенной области, ихтиоз, врожденные нарушения синтеза кератина.
Сочетание сразу нескольких факторов (эндо- и экзогенных) увеличивает риск образования и прогрессирования гиперкератоза. Например, ношение тесной обуви человеком, страдающим сахарным диабетом, может иметь самые неблагоприятные последствия в развитии ЖРС.
Способы лечения гиперкератоза стоп
Лечение в домашних условиях

Врагами гиперкератоза являются регулярные гигиенические процедуры и препараты смягчающего действия. В качестве «домашнего доктора» рекомендуется использовать масляные препараты лаванды, горной сосны, розмарина и др. Наилучший результат дает комплексный уход за кожей ног, включающий в себя нанесение основного лекарственного средства на ночь, специальный тоник или лосьон – утром и ванночку для ног 1-2 раза в неделю.
Гигиенический уход за стопами дома должен включать в себя механическое удаление огрубевшей кожи пемзой различной степени жесткости. Ежедневное использование пемзы позволяет своевременно удалять наросший роговой слой. Для предупреждения гиперкератоза достаточно всего нескольких движений пемзой по всей поверхности стопы. Перед использованием пемзы ноги следует вымыть, но не высушивать, так как пемза «любит» влажную поверхность кожи.
Следуя этим несложным правилам домашнего ухода за стопами, вы сможете избежать образования гиперкератоза или существенно облегчить его течение.
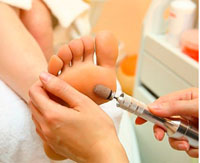
Лечение в кабинете подолога

Удаление ЖРС проводится одноразовым инструментарием: скальпелем и съемными лезвиями разного размера. Зоны поражения гиперкератозом, расположенные на подошве стопы, в межпальцевых промежутках или на плюсне-фаланговых суставах напоминают узкие ленты или рисовые зерна. Снятие жесткого рогового слоя на этих участках успешно проводится полыми лезвиями.
Мастер-подолог снимает огрубевшие слои кожи очень осторожно под тщательным визуальным контролем, чуть-чуть не доходя до молодой розовой кожи. При технически грамотном выполнении процедуры целостность мягких тканей не нарушается, а жесткий роговой слой удаляется бесследно.
Заключительным этапом подологического лечения гиперкератоза является шлифовка кожи. Она может проводиться как при помощи традиционных пилок, так и аппаратным методом при помощи керамических насадок одноразового применения. Аппаратные методики педикюра имеют преимущества в быстроте, гигиеничности и большей эффективности.
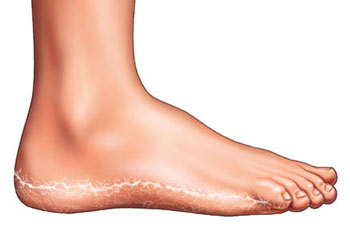
Лечение трещин на стопах ног
Трещины на стопах относятся к одной из разновидности дерматитов. Это заболевание представляет собой повреждение кожи на пятках, пальцах (особенно часто – на суставе большого пальца), в межпальцевых промежутках и в местах естественных складок, что может стать причиной появления боли как при ходьбе, так и в состоянии покоя. Кроме того, трещины и ранки на стопах ног портят внешний вид и могут являться причиной психологического дискомфорта.
Это заболевание развивается вследствие линейного нарушения целостности кожного покрова из-за снижения эластичности и упругости кожи. Дефицит коллагеновых и эластиновых волокон и гидролипидный дисбаланс кожи тоже играют важную роль в появлении трещин на пятках.
Трещины на пятках появляются примерно у каждой третьей женщины и у каждого 4 мужчины старше 40 лет. Надо отметить, что заболевание «молодеет» – данная патология все чаще выявляется у молодых пациентов и у детей.
Я рекомендую вам исключить любое самолечение – чтобы сохранить здоровье стоп, стоит незамедлительно обратиться к врачу-подологу.
Виды трещин на стопах ног
Иногда трещины на стопах ног бывают небольшими, безболезненными, в других же случаях на стопах образуются глубокие кровоточащие раны (разрывы), которые мешают ходить и вести привычный образ жизни. Поверхностные (эпидермальные) трещины располагаются в пределах эпидермиса и заживают без каких-либо следов. Глубокие (эпидермодермальные) трещины захватывают также и дерму, поэтому после их заживления нередко остаются рубцы. Также трещины бывают сухими и влажными, соответственно, возникающими на очень сухой и чрезмерно влажной коже.
Причины появления трещин на стопах ног
Причины, которые приводят к появлению трещин, могут быть эндогенными (внутренними) и экзогенными (внешними).
К внутренним факторам относятся:
К внешним факторам появления трещин на стопах относятся:
Трещины на пятках носят рецидивирующий характер. Поэтому я в своей практике всегда выявляю причину появления этой патологии.
Трещины редко являются самостоятельным заболеванием – чаще это проявление на коже, указывающее на неполадки во всем организме. В ряде случаев они являются «маркёром» нарушения нейро-эндокринно-иммунного обмена, витаминно-минерального баланса, грибковой инфекции, ортопедической патологии.
Азарова Е.С., врач-подолог (подиатр), миколог, дерматокосметолог, травматолог-ортопед.
К какому врачу обратиться при заболевании ногтей и стоп? Все о подологии.
Диагностика и лечение трещин на стопах
При подозрении на присоединение инфекции врач берет мазок содержимого ранки с целью определения возбудителей и их чувствительности к антибиотикам. При аллергии проводится кожный тест в целях выявления аллергена.
Лечение трещин на пятках зависит от причины их появления, что выясняется на приеме у врача и после обследования. При наличии внутренних причин появления трещин на стопах самолечение и применение первых попавшихся аппликаций и мазей не даст желаемого эффекта, а может только усугубить ситуацию.
Для терапии трещин врач, в зависимости от результатов обследования, порекомендует применять заживляющие мази, смягчающие кремы, которые обладают антисептическим, противовоспалительным и противомикробным действиями, контрастные ванночки. Также рекомендуется полноценное питание и курс приема поливитаминных препаратов, в состав которых обязательно должны входить витамины А, Е, В, РР, магний, цинк и полиненасыщенные кислоты.
Для профилактики появления трещин на стопах необходимо:
Несмотря на кажущуюся несерьезность такого дефекта, это заболевание является серьезным повреждением кожи, которое служит воротами для бактериальных и грибковых инфекций.
Учитывайте, что иногда лечение занимает длительное время. Поэтому, если вы планируете открыть сезон босоножек, желаете заниматься плаванием в бассейне или отправиться в отпуск, заблаговременно обратитесь к врачу для коррекции имеющейся проблемы.
Врачи-подологи и дерматологи не только избавят Вас от трещин на пятках, но и не допустят рецидива, чего не может гарантировать ни один специалист по педикюру, который может частично убрать внешние проявления заболевания. Врачи ОН КЛИНИК обладают многолетней практикой лечения кожных заболеваний, в том числе трещин на коже стоп.
Звоните и записывайтесь на прием, мы сделаем Вас не только здоровыми, но и красивыми!
Стоимость услуг
| Наименование услуги | Цена |
|---|---|
| Прием врача подолога первичный, амбулаторный | 3500 |
| Медицинский аппаратный педикюр 1 категории сложности (гигиенический) | 3500 |
| Медицинская обработка трещины (1 трещина) | 600 |
| Лечение трещины (1 трещина) | 2100 |
| Медицинская обработка глубоких трещин (1 стопа) | 2000 |
| Медицинская обработка глубоких трещин (2 стопы) | 3700 |
| Фотодинамическая дезинфекция (дополнение к основному лечению грибковой/бактериальной, вирусной инфекции кожи) системой PACT с Wundgel 1 зона цена за единицу | 1500 |
ОН КЛИНИК: Многолетний опыт работы. Заслуженные врачи.
Оборудование экспертного класса. Обращайтесь!