если заклинило ногу в бедре что делать
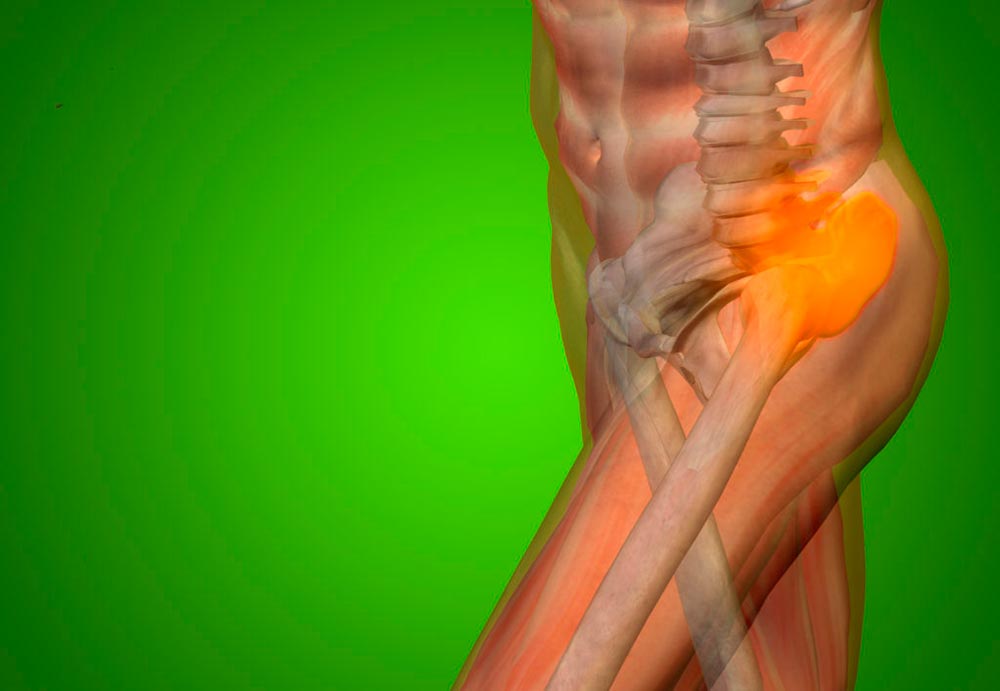
Боль в тазобедренном суставе: что делать и к кому обращаться?
С возрастом хрящевые ткани в суставах изнашиваются. Особенно актуально это для суставов нижних конечностей – коленного и тазобедренного. Что делать, если вы вдруг неожиданно испытали боль в бедре, которая впоследствии периодически напоминает о себе? Чем это опасно и каковы прогнозы?
Опасность представляет и острая, и хроническая боль
Какой бывает боль в тазобедренном суставе
Болеть тазобедренный сустав может при самых разных обстоятельствах – не только при коксартрозе. Это случается после спортивных тренировок, после аварий, после травм и микротравм. Причина может быть в аномалии развития мышц, в деструкции мягких тканей и сухожильного аппарата, в проблемах с седалищным нервом. Разобраться в ситуации может опытный ортопед.
В каких случаях нужна срочная помощь специалиста
Если вы почувствовали боль в бедре, понаблюдайте за своим состоянием. Возможно, болевой синдром возник на фоне физических нагрузок и после отдыха все пройдет. Помочь себе в таких случаях можно с помощью аптечных мазей.
Осмотр специалиста нужен в срочном порядке, если:
Если при боли в бедре вы не можете нормально ходить, срочно покажитесь ортопеду
Наиболее частые причины боли в бедре
Если причина – не обычное переутомление, вероятно, боль возникает на фоне таких болезней или состояний:
Как проявляется боль в бедре
Чаще всего боль локализируется в паху – на сгибе бедра и подчревной области. Если причина – травма, может болеть вся нога, поскольку ущемленные поясничные нервы отдают в область нижних конечностей. Некоторые путают боль в бедре с другими болевыми синдромами, особенно если болит брюшная область или верхняя часть бедренной кости. При некрозе головки бедра появляются глубокие колющие боли.
Боль в тазобедренном суставе у детей и подростков имеет другую природу. Она не связана с износом хряща или сустава, а свидетельствует о нарушении нормального развития и роста кости. В детском возрасте при таком симптоме могут диагностировать болезнь Пертеса. Кровоснабжение бедренной кости прекращается, что приводит к остановке ее роста. Схема лечения предполагает снятие нагрузки и физиотерапию.
При коксартрозе вслед за болью в бедре часто появляется боль в колене
К кому обращаться
Если боль не проходит после отдыха и кратковременного приема нестероидных противовоспалительных средств, обратитесь к ортопеду или ревматологу. Чем раньше вы это сделаете и выясните причину, тем более щадящим будет лечение. На ранних стадиях помогают медикаменты и физиотерапия.
При сильной боли и ограничении подвижности диагностика может подтвердить артроз. В зависимости от состояния и интенсивности пациенту назначают комплекс терапевтических мер. Их задача – снизить боль, расширить функционирование сустава и приостановить разрушение хряща. В схему часто включают инъекции протеза синовиальной жидкости, который восполняет ее дефицит в суставе и возвращает ему нормальную биомеханику на период до года.
Если вы испытали единовременную боль в тазобедренном суставе, паниковать рано. Проследите за своим состоянием, дайте организму отдохнуть – и, скорее всего, все пройдет. Если болезненность возвращается вновь и вновь, отправляйтесь на прием к ортопеду. При отеках и покраснениях вас перенаправят к ревматологу. Свобода движений и перемещений зависит от состояния именно этого сустава. Поэтому будьте бдительны и берегите себя!
Боль в тазобедренном суставе
Тазобедренные суставы испытывают самую большую нагрузку в организме. Они создаются весом, во время ходьбы, прыжков, бега, поднятия и ношения тяжести. Пациенты часто ощущают боль в тазобедренном суставе. Ортопеды Юсуповской больницы определяют её причину с помощью современного диагностического оборудования. Врачи определяют степень поражения суставов, что позволяет поставить точный диагноз и выработать оптимальную тактику лечения.
Врачи Юсуповской больницы проводят комплексную терапию заболеваний, которые вызвали боль в тазобедренном суставе. Пациентам индивидуально подбирают эффективные лекарственные препараты, воздействующие на причину и механизм развития болевого синдрома. Специалисты клиники реабилитации проводят восстановительную терапию с помощью новейших физиотерапевтических процедур, лечебной физкультуры, иглоукалывания. Наличие специальных тренажёров позволяет снизить нагрузку на сустав во время тренировок.
В процессе лечения боли в тазобедренном суставе задействованы врачи многих направлений медицины: эндокринологи, ревматологи, ортопеды, физиотерапевты, мануальные терапевты, иглорефлексотерапевты. Мультидисциплинарный подход к лечению боли в тазобедренном суставе позволяет быстро купировать болевой синдром. Пациенты, страдающие патологией тазобедренных суставов, часто нуждаются в постороннем уходе. Его профессионально осуществляет прошедший специальную подготовку персонал Юсуповской больницы.
Причины
Методы обследования
При воспалении тазобедренного сустава увеличивается количество лейкоцитов в крови, повышается скорость оседания эритроцитов. О воспалительной природе заболевания свидетельствует увеличение содержания С-реактивного белка в сыворотке крови.
Иммунологический анализ крови показывает наличие в крови антинуклеарных антител при ревматических воспалительных заболеваниях. У пациентов, страдающих артритом, в сыворотке крови резко повышается концентрация мочевой кислоты. Изменяется содержание лизосомальных ферментов (кислой протеиназы, кислой фосфатазы, катепсинов, дезоксирибонуклеазы) в сыворотке крови и синовиальной жидкости у больных ревматизмом, псориатическим полиартритом, ревматизмом, болезнью Бехтерева. При тяжёлых формах патологии тазобедренных суставов в анализе мочи наблюдаются значительные отклонения от нормы.
С помощью магнитно-резонансной томографии врачи оценивают состояние мягких тканей, которые окружают тазобедренный сустав.
Радионуклеидные методы исследования позволяют распознавать патологию с помощью радиофармакологических препаратов.
Ультразвуковое исследование тазобедренного сустава выполняют при травмах, воспалительных заболеваниях, ревматизме и ревматоидном артрите. Лечащий врач индивидуально в каждом конкретном случае подбирает методы исследования, необходимые для определения причины боли в тазобедренном суставе.
Дифференциальный диагноз
Боль в тазобедренном суставе при ходьбе – основная жалоба, с которой пациенты обращаются к врачу. Она может располагаться в области сустава или отдавать в бедро, ягодицы, коленный сустав. При возникновении боли в тазобедренном суставе во время движения пациент вынужден пользоваться тростью. Часто из-за боли возникает ограничение подвижности при движениях в тазобедренном суставе, особенно при наружном и внутреннем повороте ногой.
Боль в тазобедренном суставе, ягодичной и паховой области – симптом асептического некроза головки бедра. Заболевание часто связано с длительным приёмом гормональных препаратов и злоупотреблением алкоголем. При развитии деформации головки бедра ограничивается подвижность тазобедренного сустава. На ранней стадии патологического процесса объём движений может быть нормальным.
Боль в переднем отделе тазобедренного сустава, щелчки при движениях в суставе беспокоят пациентов, страдающих подвздошно-гребешковым бурситом. Она отдаёт в бедро, сопровождается парестезиями (ощущением покалывания, жжения, ползания мурашек) из-за сдавления бедренного нерва. Пациент ощущает боль в тазобедренном суставе при сгибании и разгибании нижней конечности. Также определяется болезненность при глубокой пальпации в области бедренного треугольника (образования, ограниченного паховой связкой, наружным краем длинной приводящей мышцы, внутренним краем портняжной мышцы).
Боль в наружном отделе тазобедренного сустава – признак синдрома подвздошно-большеберцового тракта. Она сопровождается щёлканьем при движениях, болью в наружном отделе коленного сустава, которая усиливается при движениях.
Жгучими болями в передненаружном отделе тазобедренного сустава и бедра, усиливающимися при ходьбе и разгибании ноги, проявляется миалгия Рота. Боль в тазобедренных суставах возникает при дисплазии. У пациента со временем вырабатывается характерная «утиная» походка (он ходит, переваливаясь со стороны в сторону).
Боль при коксартрозе
Боль в тазобедренном суставе возникает при коксартрозе – заболевании, которое характеризуется дистрофическими процессами костей, образующих сустав. Чаще заболевание поражает людей старшего возраста. С возрастом хрящевая ткань сустава теряет свою упругость, становится тонкой, начинает истираться. При повышении нагрузки на сустав тонкая хрящевая ткань разрушается. Суставные поверхности костей трутся между собой, в результате чего развивается асептическое воспаление.
На кости появляются наросты. Они значительно ограничивают движение в суставе. Развивается деформация суставных поверхностей, в результате которой возникает сильная боль. Лечение заболевания зависит от тяжести поражения сустава. Врачи проводят медикаментозную терапию. При её неэффективности выполняют эндопротезирование или применяют паллиативное лечение.
После выяснения причины боли в тазобедренном суставе врачи Юсуповской больницы приступают к лечению болезни, вызвавшей болевой синдром. Тяжёлые случаи заболеваний, при которых пациента беспокоит боль в тазобедренном суставе, обсуждают на заседании экспертного совета с участием профессоров, докторов и кандидатов медицинских наук, врачей высшей категории.
Лечение
Важное условие успешного лечения заболеваний, являющихся причиной боли в тазобедренном суставе – устранение факторов, которые вызывают структурные изменения костной, хрящевой и мягких тканей в области сустава. При острой боли ревматологи Юсуповской больницы назначают нестероидные противовоспалительные средства. Самочувствие пациентов существенно улучшается при применении локальных методов лечения – наружных аппликаций гелей и мазей, пластырей, которые содержат нестероидные противовоспалительные препараты. Они уменьшают боль в тазобедренных суставах при воспалительных процессах мягких тканей (тендинитах, бурситах, эпикондилитах), после травм.
Если такая терапия недостаточно эффективна, врачи вводят в полость тазобедренного сустава глюкокортикоиды. Суставная щель при деформирующем коксартрозе сужена, попасть в неё сложно. По этой причине ревматологи Юсуповской больницы проводят процедуру под рентгеновским контролем. При наличии болевого синдрома, вызванного воспалением мышц и сухожилий, глюкокортикоидные гормоны вводят в околосуставные ткани.
Для того чтобы улучшить состояние хряща и уменьшить боль в тазобедренном суставе применяют хондропротекторы (глюкозамин и хондроитинсульфат). Терапевтический курс длится несколько месяцев. При спазме мышц, которые принимают участие в движениях в тазобедренном суставе, назначают миорелаксанты (сирдалуд, мидокалм).
Медикаментозную терапию дополняют физиотерапевтическими процедурами. Они при боли в тазобедренном суставе имеют второстепенное значение. Эффективность физиотерапевтических методов лечения снижается из-за глубокого залегания. Выраженность боли в тазобедренном суставе уменьшается после ультрафиолетового облучения волнами средней длины.
При наличии воспалительного процесса проводят высокоинтенсивную сантиметроволновую терапию, лечение инфракрасным лазером, УВЧ низкой интенсивности. Высокоинтенсивная высокочастотная магнитотерапия, озонотерапия, ударно-волновая терапия стимулируют восстановление тканей. Интенсивность боли, возникшей при нарушениях кровообращения, питания тазобедренного сустава, уменьшается под воздействием разных видов электротерапии (воздействие токами), ультразвука.
Чтобы уменьшить нагрузку на тазобедренный сустав, ревматологи советуют пациентам при наличии острой боли пользоваться тростью. После уменьшения выраженности болевого синдрома реабилитологи проводят занятия лечебной гимнастикой. Каждому пациенту разрабатывают индивидуальный комплекс упражнений, позволяющих быстро восстановить функцию нижней конечности. При разрушении структур, которые принимают участие в образовании тазобедренного сустава, боль бывает настолько сильной, что единственным методом её устранения является замена сустава эндопротезом.
Для снятия боли назначают нестероидные противовоспалительные препараты. Лечение зависит от заболевания, которое поразило тазобедренные суставы. Больному назначают хондропротекторы при нарушении хрящевой ткани. Врач-ортопед назначает эффективное лечение, диету, упражнения для улучшения кровообращения в суставе, для восстановления хрящевой ткани, сохранения подвижности сустава. В тяжелых случаях требуется замена сустава эндопротезом, что значительно улучшает качество жизни, устраняет болевой синдром.
Лечение с помощью ЛФК
Какие заболевания вызывают боль в суставе
Боли в тазобедренном суставе с правой или левой стороны могут быть проявлением асептического некроза. Заболевание развивается преимущественно у мужчин и поражает только один сустав. Лечение заключается в устранении боли, восстановлении кровоснабжения в области сустава, нормального состояния мышц конечности, сохранении функциональности сустава. Пациенту назначают обезболивающие и противовоспалительные препараты, витамины, физиотерапевтические процедуры, лечебную гимнастику. Пациенту рекомендуют носить ортопедическую обувь, при движении использовать дополнительную опору.
Причиной боли в тазобедренном суставе может быть гнойный процесс. Первичный гнойный артрит развивается при ранении или травме и попадании в полость сустава возбудителей инфекции. Вторичный гнойный процесс развивается при сепсисе или попадании инфекционного агента в сустав из окружающих тканей, пораженных воспалительным процессом. Для лечения гнойного артрита врачи Юсуповской больницы проводят антибактериальную терапию. В случае скопления в полости сустава гноя выполняют пункцию тазобедренного сустава, эвакуацию содержимого и вводят в суставную полость антибактериальные средства.
Бурсит – воспаление суставной оболочки. Для купирования боли врачи назначают инъекции противовоспалительных препаратов, глюкокортикоидов. В случае развития гнойного воспаления очищают полость околосуставной сумки. В тяжёлых случаях с помощью хирургической эндоскопической методики суставную сумку, претерпевшую необратимые изменения, удаляют.
При остеопорозе часто происходит перелом шейки бедренной кости. Пациентов беспокоит резкая, сильная боль при движении в тазобедренном суставе, которая отдает в пах, внутреннюю поверхность бедра. Нога разворачивается наружу. В области тазобедренного сустава появляется кровоподтёк и отёк. В этом случае лечение проводят ортопеды Юсуповской больницы.
Травматический вывих бедра сопровождается болью в тазобедренном суставе. Бедро вправляют под общим наркозом. Врождённый вывих бедра диагностируют сразу после рождения. Он проявляется сильной болью при разведении ножек, согнутых в коленках. Лечение проводят с помощью специальных ортопедических конструкций.
Если у вас или близкого человека появилась боль в тазобедренном суставе, не стоит заниматься самолечением. Немедленно звоните по телефону контакт-центра Юсуповской больницы. Пациентов с острой болью внашу клинику госпитализируют 24 часа в сутки 7 дней в неделю. Если же боль не интенсивная, специалисты контакт-центра предложат вам удобное время консультации ведущего специалиста в области заболеваний тазобедренных суставов.
Защемило нерв: что делать?
Многие пациенты приходят к врачу и говорят: «Доктор, мне кажется, у меня защемлен нерв». Что именно это означает? Что такое «защемленный нерв»? Вызывает ли защемленный нерв боль в спине? Действительно ли существует такой диагноз? На самом деле и да, и нет. Чтобы углубиться в эту тему, нам нужно сначала начать с очень простых терминов и краткого урока анатомии.
Что такое нервы?
Нервная система человека делится на две части. Это центральная нервная система, или ЦНС, и периферическая нервная система, или ПНС. ЦНС состоит из головного и спинного мозга, которые разветвляются в спинномозговые нервы, контролирующие остальные части тела. Когда эти спинномозговые нервы выходят из позвоночника, начинается ПНС. Тысячи нервов существуют в человеческом теле, они есть практически в каждой его части; все эти нервы являются частью ПНС.
Анатомически седалищный нерв проходит вниз по ноге и может вызывать боль в ней. До появления современных технологий, когда у людей возникали боли в ногах или ягодицах, связанные с нервными окончаниями, предполагалось, что это было вызвано сжатием или повреждением седалищного нерва. Термин «ишиас» родился на основе вышеупомянутой концепции.
Что известно на сегодня
С появлением современных технологий, в частности, МРТ, мы теперь знаем, что это неверно. Хотя седалищный нерв на самом деле может вызывать боль в ногах и сжиматься или «защемляться» грушевидной мышцей в области, называемой «седалищной ямкой» (состояние, называемое синдромом грушевидной мышцы), это происходит очень редко. Ишиас в более чем 95% случаев на самом деле не имеет ничего общего с проблемой седалищного нерва или сдавлением, иначе говоря, «защемлением».
Гораздо более частой причиной боли в руке или ноге, связанной с нервом, является сдавление спинномозгового нерва. Это состояние называется «радикулопатией». В большинстве случаев, защемление поясничного спинномозгового нерва вызывает боль в ягодицах и ногах, а защемление шейного спинномозгового нерва вызывает боль в плече и руке.
Как идентифицируются защемленные нервы?
В дополнение к анализу симптомов пациента и физическому обследованию, могут быть предприняты и другие меры. Визуализирующие исследования, такие как: рентген или компьютерная томография обеспечивают хорошую детализацию реальной костной анатомии человеческого тела, но очень плохую визуализацию мягких тканей и нервов.
Лучшим тестом для визуализации спинномозговых нервов является МРТ, и это считается «золотым стандартом» визуализационного исследования, которое предпочитают врачи. МРТ выполняется с помощью магнитов, и это может мешать работе некоторых медицинских устройств, например, кардиостимуляторов. Если невозможно провести МРТ, часто требуется компьютерная томография, обычно проводится в сочетании с инъекцией красителя в позвоночный канал для визуализации спинномозговых нервов. Эта процедура инъекции красителя называется «миелограммой».
В некоторых случаях, процедура, называемая электродиагностическим исследованием, или ЭМГ, может помочь врачам идентифицировать пораженный нерв. Это неврологический тест, включающий электрические разряды и маленькие иглы, которые вводятся в различные мышцы и которые могут предоставить информацию о фактической функции различных нервов в руке или ноге, где расположены симптомы. Этот тест также может определить, ответственны ли нервы (за исключением спинномозговых нервов) за симптомы, проявляющиеся в руках или ногах.
Часто обсуждается вопрос: могут ли поясничные спинномозговые нервы вызывать боль в спине. Обычно считается, что они могут это делать, но обычно только сбоку от средней линии, справа или слева от позвоночника. Область, называемая крестцовой бороздой, часто бывает болезненной при сдавливании спинномозговых нервов. Однако при сильном сдавливании и воспалении спинномозговых нервов обычно ожидается, что симптомы распространятся дистально, вниз по руке или ноге, снабжаемой соответствующим пораженным нервом. Это называется «дерматомным паттерном».
Защемление спинномозговых нервов может развиваться внезапно или формируется постепенно. Внезапное сжатие обычно происходит при острой проблеме суставов, которая называется «грыжа межпозвоночного диска».
Более постепенное сжатие обычно происходит с течением времени из-за костных изменений, которые развиваются по мере старения тканей и развития костного разрастания и костных шпор. Если наблюдается сужение позвоночника в местах расположения нервов, это называется «стенозом». Если центральная часть позвоночного канала стенозирована или сужена, это называется центральным стенозом, и если боковая часть позвоночника сужена, где спинномозговые нервы пытаются выйти с боков, это называется стенозом фораминального канала или боковым стенозом. Постепенно развивающаяся хроническая боль и функциональное снижение, вызванное защемлением спинномозговых нервов из-за костного стеноза, обычно считается хирургическим диагнозом.
Как это лечат?
Защемление спинномозговых нервов в результате внезапной (или острой) грыжи мягкого диска часто можно лечить без хирургического вмешательства, избегая действий, вызывающих боль: соответствующей физиотерапии, пероральных препаратов и часто с селективной блокадой нервных корешков или эпидуральными инъекциями стероидов в области раздражения и воспаления.
Поскольку человеческое тело, как правило, легко приспосабливается к изменениям, происходящим в процессе старения, часто сжатие или сдавливание спинномозговых нервов выявляется случайно и вообще не вызывает никаких симптомов. Постепенное развитие компрессии в течение жизни является естественным. Важно понимать, что если сдавленный нерв не вызывает таких симптомов, как сильная боль, слабость или онемение, приводящие к длительным функциональным изменениям, то никакого лечения не требуется.
Чрезвычайно редко пациенту без симптомов требуется какое-либо агрессивное вмешательство, например, операция на позвоночнике. Если у вас есть симптомы, которые, как вы подозреваете, могут быть вызваны защемлением спинномозгового нерва, обратитесь к специалисту по позвоночнику, чтобы он решил – как вас лечить.
Способы терапии
Во многих случаях простые шаги могут помочь в лечении ваших симптомов:
Но некоторым людям требуется более сложное лечение или операция. Во время хирургической процедуры, называемой дискэктомией, хирург удаляет весь или часть диска, который давит на нервный корешок. Наряду с этой процедурой, хирургу может потребоваться удалить части некоторых позвонков или соединить позвонки вместе.
Что я могу сделать, чтобы предотвратить защемление нерва?
Сохранение физической формы может снизить риск защемления нерва. Правильная осанка на работе и в свободное время, например, если нужно поднимать тяжелые предметы, также может помочь предотвратить это состояние. Если вы подолгу сидите на работе, подумайте о том, чтобы регулярно вставать и гулять. Здоровый образ жизни, включающий отказ от курения и правильное питание, также может снизить риск защемления нерва.
Защемление седалищного нерва: что делать, симптомы и лечение
Что такое защемление седалищного нерва?
Седалищные нервы начинаются от поясницы, дальше идут через копчик, таз и ноги и заканчиваются у стопы. Когда диагностируется защемление седалищного нерва, чаще всего беспокоит сильная боль, режущая или колющая. Защемление бывает с одной стороны, но иногда диагностируется двустороннее поражение. Если вовремя не обратиться к врачу, состояние может ухудшиться. Кроме защемления, есть еще и воспаление этого же нерва, оно проявляется такими же симптомами. Другое название данного заболевания – «ишиас».
Причины
Защемление седалищного нерва вызывается следующими причинами:
Симптомы
Действительно ли это защемление седалищного нерва, симптомы и лечение может определить только врач-невролог. Именно к этому специалисту стоит обратиться при появлении следующих симптомов:
Способы диагностики
Что делать при защемлении седалищного нерва? Если появились признаки защемления седалищного нерва, сразу же идите к неврологу. Врач сначала проведет обычный осмотр: проверит рефлексы на ногах, кожную чувствительность, чтобы определить, как сильно пострадала нервная система. Потом он может попросить сделать рентгенографию, которая покажет, нет ли серьезных изменений. Также доктор назначит МРТ или КТ или другие обследования.
Как лечить защемление седалищного нерва?
Как лечить защемление седалищного нерва? Лечение должен подобрать врач после детального обследования. Не стоит прибегать к самолечению – вы можете только ухудшить ситуацию. Расскажем об основных способах лечения защемления седалищного нерва.
Массаж
Массаж при данном заболевании противопоказан, иначе состояние больного может ухудшиться. Однако если врач порекомендовал эту процедуру, отказываться не стоит. Он может направить вас к специалисту, специализирующемуся на данных заболеваниях. Однако самостоятельно делать массаж, особенно до того, как вы пойдете к специалисту, не стоит.
Упражнения
Упражнения могут помочь восстановиться. Однако если у вас острое защемление седалищного нерва, от них лучше отказаться. Упражнения стоит выполнять только в периоде ремиссии. Помогают занятия, когда нагрузка равномерно распределена на обе ноги, т. е. спортивная ходьба или бег, плавание, лыжи. Однако чрезмерные нагрузки вредны, поэтому бег – только легкий, на лыжах нужно ходить неторопливо. Есть еще специальные упражнения, но подбирать такой комплекс лечебной физкультуры должен только лечащий врач. Упражнения помогают улучшить кровообращение в ногах и укрепляют мускулатуру.
Медикаментозное лечение
Если у вас – защемление седалищного нерва, лечение – это и прием различных медикаментов, которые должны снизить боль. При обострении болезни назначаются обезболивающие уколы, которые могут делать внутривенно, внутримышечно или же в эпидуральное пространство. Могут использоваться и местные средства, улучшающие кровообращение, снимающие боль и отек. Чтобы расслабить спазмированные мышцы, прописываются витамины В1 и В6.
Обезболивающие
Как вылечить защемление седалищного нерва? Чаще всего пациенту назначаются обезболивающие препараты, НПВП. Это могут быть как лекарства, которые выдают без рецепта («Аспирин», «Ибупрофен», «Кетопрофен»), так и рецептурные («Напроксан»). Однако необходимо принимать эти лекарства правильно. Если пить их вместе с пищей, то уменьшится вероятность появления дискомфорта в желудке. В противном случае высока угроза развития язвы. Поэтому все лекарственные препараты должен назначать специалист, строго подбирая дозировки. Он же расскажет, как правильно принимать эти препараты, чтобы уменьшить побочные эффекты.
Санаторно-курортное лечение
Если у вас нет обострения, врач может порекомендовать санаторно-курортное лечение, т. е. курсы подводного вытяжения, грязелечение, жемчужные или сероводородные ванны. Это поможет не только справиться с болезнью, но и укрепит иммунитет, а также даст пациенту отдохнуть, восстановиться, что тоже необходимо для выздоровления.
Помочь справиться с болезнью может йога. Специально подобранные позы способствуют расслаблению мышц, уменьшению боли, улучшению кровообращения. Однако в периоде обострения от йоги лучше отказаться. Не забудьте сначала разогреться, сделать разминку, а уже потом выполняйте более сложные упражнения. Желательно поговорить с профессионалами, которые помогут вам правильно подобрать комплекс асан.
Электрофорез
Врачи отмечают, что хорошо себя зарекомендовали физиотерапевтические методы лечения, в том числе и электрофорез. Он уменьшает боль, способствует прогреванию пораженного участка, убирает отеки, улучшает кровообращение.
Народные средства
Если вы хотите вылечить это заболевание в домашних условиях, используя народные методы, помните, что они ненадежные, т. е. нет гарантий, что вам станет лучше. Однако если вы чувствуете, что народные средства вам помогают, можете и их использовать при условии, что они безопасны. Справиться с болью поможет медовая лепешка. Чтобы ее приготовить, надо на водяной бане разогреть 1 ст. л. меда и смешать ее с 1 ст. л. муки, сделать лепешку. Эту лепешку приложите на больное место, укутайте целлофаном, а потом теплым платком.
Последствия
Защемление седалищного нерва является серьезным заболеванием, которое сказывается на качестве жизни. Постоянно беспокоит боль, пациент боится совершить лишнее движение, испытывает сильный дискомфорт. Он не может нормально работать, заниматься домашними делами, общаться с близкими. Поэтому болезнь нужно лечить. А иначе может быть искривление осанки, онемение или полная неподвижность ног, что станет причиной получения инвалидности.
Профилактика
Как предотвратить появление такого серьезного заболевания? Есть несколько правил, которые должны соблюдать все, кто заботится о своем здоровье:



.jpg)
