как будто что то шевелится в левом боку где живот
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
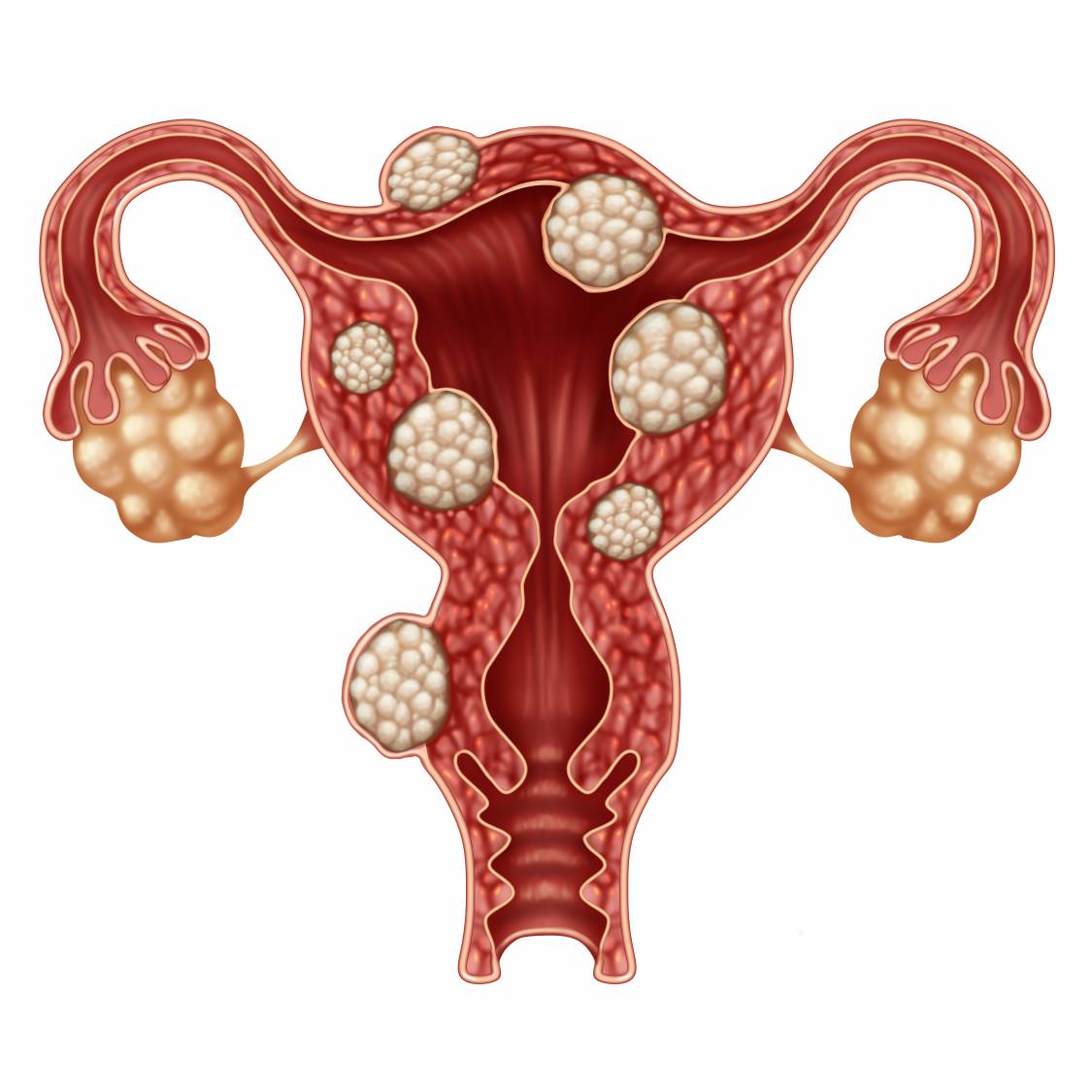
Основные признаки миомы матки
Миома матки — новообразование органа, которое не склонно к малигнизации. Врачи-гинекологи пришли к выводу, что миома становится реакцией матки на повреждение, в том числе и на менструацию. То есть даже если женщина никогда не делала абортов, не переносила операций на матке, с возрастом риск развития миомы будет расти, по мере того как проходит все больше и больше менструаций.
Каковы основные симптомы миомы матки
Миома имеет схожие признаки с некоторыми другими заболеваниями репродуктивной сферы, например, с эндометриозом и полипом эндометрия. Заподозрить миому можно по следующим признакам:
Все вышеперечисленное — неспецифические признаки, которые могут присутствовать не только при новообразовании матки. Но по мере роста опухоли растет живот и возникают симптомы, которые уже более характерны именно для миомы:
Чем больше миома, тем ярче проявляются симптомы. Когда миоматозный узел очень маленький, женщину может ничего не беспокоить, он становится внезапной находкой во время планового УЗИ. Но по мере роста опухоли появляются жалобы, нарушения менструального цикла.
Женщина может заметить, что у нее растет живот, при том, что остальные части тела остаются такими же, как и раньше. Многие врачи при оценке размеров миомы используют обозначение в неделях беременности. Это условная классификация, так как точные размеры новообразования можно выявить и зафиксировать только с помощью УЗИ.
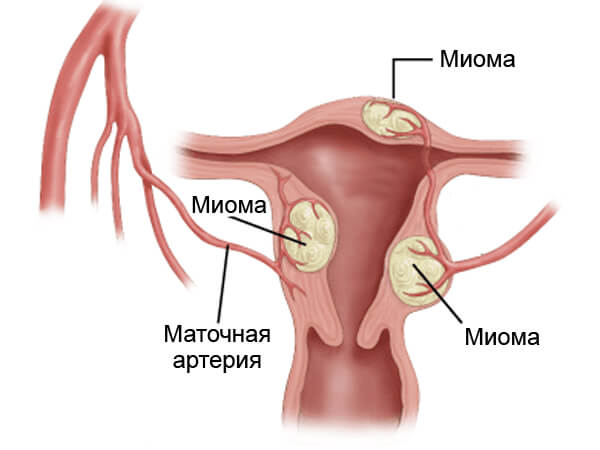
Лечение миомы матки проводится с помощью лекарственных средств, например, блокаторов рецепторов прогестерона, агонистов ГнРГ. Если миома слишком большая или не поддается лекарственной терапии, используют эмболизацию маточных артерий, гистерорезектоскопию. В самых тяжелых случаях приходится удалять орган. Современное лечение женщина всегда может получить в клинике Dr.AkNer.
Задать вопрос или записаться на прием
Лицензии
Миома матки — новообразование органа, которое не склонно к малигнизации. Врачи-гинекологи пришли к выводу, что миома становится реакцией матки на повреждение, в том числе и на менструацию. То есть даже если женщина никогда не делала абортов, не переносила операций на матке, с возрастом риск развития миомы будет расти, по мере того как проходит все больше и больше менструаций.
Каковы основные симптомы миомы матки
Миома имеет схожие признаки с некоторыми другими заболеваниями репродуктивной сферы, например, с эндометриозом и полипом эндометрия. Заподозрить миому можно по следующим признакам:
Все вышеперечисленное — неспецифические признаки, которые могут присутствовать не только при новообразовании матки. Но по мере роста опухоли растет живот и возникают симптомы, которые уже более характерны именно для миомы:
Чем больше миома, тем ярче проявляются симптомы. Когда миоматозный узел очень маленький, женщину может ничего не беспокоить, он становится внезапной находкой во время планового УЗИ. Но по мере роста опухоли появляются жалобы, нарушения менструального цикла.
Женщина может заметить, что у нее растет живот, при том, что остальные части тела остаются такими же, как и раньше. Многие врачи при оценке размеров миомы используют обозначение в неделях беременности. Это условная классификация, так как точные размеры новообразования можно выявить и зафиксировать только с помощью УЗИ.
Синдром раздраженного кишечника: диагностика и лечение
Вас мучает боль в животе, спазмы и постоянные нарушения стула? Неприятные ощущения в области кишечника могут испортить все планы, поэтому для купирования дискомфорта в животе мы используем различные препараты. Но эти меры позволяют лишь временно избавиться от симптомов серьезного заболевания, которые возвращаются снова и снова. А что если эти симптомы имеют единую причину – синдром раздраженного кишечника? Что представляет из себя данное заболевание, каковы его признаки и как его вылечить, расскажем в этой статье.
Что такое синдром раздраженного кишечника?
Это расстройство работы кишечника и дискомфорт в животе во время дефекации. Сам по себе синдром – это не болезнь, а скорее набор симптомов, которые часто возникают по неизвестной причине. К сожалению, такое расстройство может значительно снизить качество жизни человека, заставляя его пребывать в неудобном состоянии: нарушается пищеварение, ухудшаются обменные процессы в организме, снижается насыщение организма человека питательными веществами.
Синдром раздраженного кишечника – очень частое явление среди людей возрастом от 25 до 40 лет. Статистика показывает, что хотя бы один раз в жизни каждый третий человек испытывал на себе неприятные симптомы синдрома раздраженного кишечника.
Заниматься самолечением в данном случае может быть весьма опасно для здоровья. Дело в том, что синдром лечится комплексно и под пристальным вниманием лечащего врача. Последствием самолечения может стать кишечная непроходимость и многочисленные хронические заболевания ЖКТ. С первыми признаками синдрома раздраженного кишечника стоит обратиться к терапевту, который направит к более узкому специалисту – гастроэнтерологу. Диагноз обычно выставляется только после исключения опухолей, воспалительных изменений в кишечнике.
В кишечнике происходит процесс переваривания пищи и получение питательных веществ организмом. Когда пища поступает в кишечник, она продвигается вдоль кишечника. Этот процесс продвижения достигается за счет работы гладкомышечных клеток в составе стенок кишечника. Клетки попеременно сокращаются и расслабляются. Но при появлении СРК (синдрома раздраженного кишечника) работа клеток нарушается. Пища начинает проходить по кишечнику либо слишком быстро, либо слишком медленно. В результате появляются дискомфортные ощущения и запоры или диарея.
Симптомы синдром раздраженного кишечника
Также заболевание часто сопровождается симптомами, на первый взгляд, не характерными для кишечных патологий: головные боли, неприятные ощущения в области позвоночника и в мышцах, потеря веса и отеки живота. Все эти симптомы не постоянны, они могут исчезать, а с истечением времени снова появляться. Неприятные ощущения чаще всего появляются после каждого приема пищи, а затем становятся менее выраженными.
Причины развития патологического явления
Диагностика синдрома раздраженного кишечника
Если у вас имеются все перечисленные выше симптомы заболевания, обратитесь к терапевту. Он проведет первичный осмотр и направит к гастроэнтерологу. Цель первичной диагностики – исключить наличие других опасных для жизни заболеваний: опухолей, воспалительных процессов, наростов, инфекционных заболеваний.
На приеме у врача нужно предоставить полную историю болезни, сообщить о наличии и частоте симптомов, рассказать о присутствии хронических заболеваний. После осмотра и пальпации (ощупывания) специалист направит вас на лабораторные анализы, среди которых:
После того, как были проведены все исследования и исключены все другие заболевания кишечника, врач приступает к лечению и назначает комплексную терапию, опираясь на историю болезни пациента.
Лечение синдром раздраженного кишечника
Терапия СРК должна выполняться комплексно в несколько этапов. Схема лечения зависит от индивидуальных особенностей организма, степени и времени протекания патологии. Чаще всего назначается медикаментозная терапия, которая дополняется специальной диетой. При отсутствии комплексного лечения, симптомы будут снова проявлять себя время от времени.
Лекарственные средства, которые врач выписывает для терапии СРК, не просто устраняют болезненные симптомы, но и улучшают состояние пищеварительной системы, а также предотвращают рецидивы и осложнения. При лечении синдрома с диареей назначаются медикаменты с противомикробными свойствами. Они снимают раздражение тканей кишечника, купируют избыточный метеоризм и восстанавливают нормальную работу кишечника.
При лечении СРК с запорами показано применение натуральных лекарственных средств, которые устраняют трудности с дефекацией, щадяще воздействуют на воспаленные ткани кишечника и освобождают его от каловых масс. Могут быть в виде жевательных таблеток или суппозиторий ректальных.
Если же появление СРК связано с неврологическими расстройствами, назначают антидепрессанты – нормализуют работу нервной системы, улучшают психоэмоциональное состояние.
Для купирования боли используются обезболивающие средства и спазмолитики – расслабляют мышечные волокна и ткани, которые находятся в гипертонусе.
Диета при синдроме раздраженного кишечника
Диета при СРК зависит от того, какие симптомы сопутствуют патологии. При частых запорах нужно исключить из питания сухие, соленые блюда. При диарее исключаются жидкие блюда, овощи, фрукты.
Если же вас мучает метеоризм, стоит ограничить молочные продукты, орехи, бобы. При сильной боли в кишечнике не допускается жирная, соленая, тяжелая пища.
В клинике «Медюнион» вы сможете пройти полное обследование и лечение синдрома раздраженного кишечника. У нас работают практикующие врачи со стажем работы от 10 лет. В диагностическом кабинете вы сможете сдать все анализы и пройти аппаратное обследование в комфортной обстановке. Для наших клиентов действует специальное предложение «врач на дом». Если у вас нет возможности посетить наш медицинский центр самостоятельно, врач приедет к вам и проведет осмотр на дому.
Позаботьтесь о своем здоровье и запишитесь на прием в многопрофильный медицинский центр «Медюнион» прямо на нашем сайте.
Вкусно и опасно: питание как причина острого панкреатита у детей
Такая форма воспаления поджелудочной железы у детей чаще всего развивается как хроническая проблема, но в случаях систематического нарушения питания возможно обострение болезни.
Симптомы реактивного панкреатита у детей
Боль при реактивной форме панкреатита сосредотачивается в области пупка (при вопросе «где болит» дети чаще всего указывают именно это место). Но бывает и так, что ребенок указывает на другую часть брюшной полости. Это связано с незрелостью детской нервной регуляции: малышу может казаться, что болит в разных частях живота. Именно поэтому точно связать наличие боли с проявлением реактивного панкреатита может только врач.
Помимо боли проявляются и сопутствующие симптомы реактивного панкреатита у детей 1 :
Причины реактивного панкреатита у детей
В отличие от взрослых, дети чаще реагируют на инфекции и воспаления именно нарушением работы поджелудочной железы.
Наиболее характерными причинами реактивного панкреатита у детей являются 1 :
Продукты, которые могут провоцировать возникновение реактивного панкреатита у детей:
Лечение реактивного панкреатита у детей
При появлении симптомов панкреатита необходимо сразу же обратиться к врачу. Некоторые формы панкреатита требуют интенсивной терапии в госпитальных условиях!
Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости. Если диагноз определен правильно, то лечение реактивного панкреатита у детей имеет те же принципы, что и терапия острой формы болезни.
Механизм лечения реактивного панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Важным условием лечения реактивного панкреатита у детей является диета. Принципы питания при болезни подразумевают:
Первые сутки лечения врач может рекомендовать провести на лечебном голодании, которое допускает употребление лишь минеральной воды без газа. И уже на следующий день можно вводить легкий куриный или кроличий бульон, каши, отварные измельченные овощи (исключая капусту, бобовые, редьку и редис), нежирный творог, омлет.
Медикаментозное лечение у детей реактивного панкреатита направлено на:
Дивертикулярная болезнь ободочной кишки. Простыми словами
Гастроэнтеролог GMS Clinic Головенко Алексей отвечает на частые вопросы об этом заболевании в своей статье.
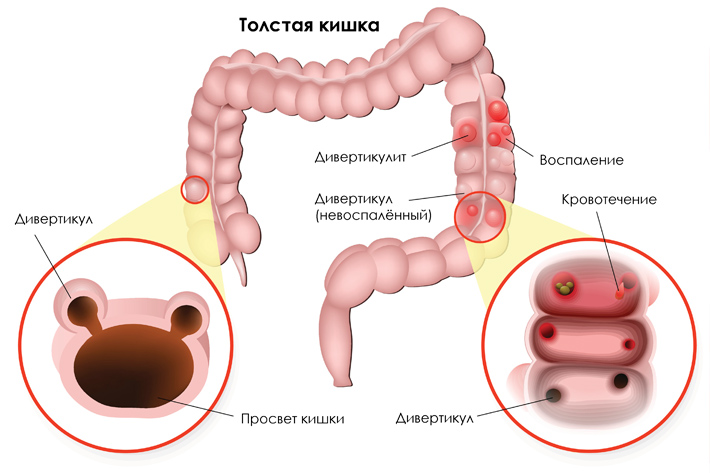
Что такое дивертикулы?
Дивертикул — это выпячивание кишечной стенки, напоминающее «грыжу» на футбольном мяче. Чаще всего дивертикулы обнаруживаются в толстой кишке — это последние 1,5 метра пищеварительной трубки, где всасывается вода, отчего стул из жидкого становится твердым. Реже встречаются дивертикулы в пищеводе и в тонкой кишке. Пол человека не влияет на то, появятся ли дивертикулы, зато с возрастом вероятность их возникновения возрастает.
Почему эти дивертикулы появляются?
Единой теории возникновения дивертикулов нет. Дивертикулы появляются в «слабых» местах кишечной стенки — местах, где ее пронизывают кровеносные сосуды. Замечено также, что дивертикулы чаще появляются у людей с запором и у жителей западных стран, где в рационе мало пищевых волокон — естественных «размягчителей» стула. По-видимому, если из-за недостатка пищевых волокон стул становится слишком плотным и перемещается по кишке не одной массой, а твердыми фрагментами, на отдельных участках толстой кишки слишком сильно повышается давление в просвете. Это и приводит к выпячиванию слизистой оболочки и подслизистого слоя кишки в сторону брюшной полости через мышечный слой.
У меня нашли дивертикулы. Я болен?
Скорее всего, нет. Простое наличие дивертикулов (при отсутствии симптомов) называют « дивертикулёзом ». Только у каждого пятого человека с дивертикулами появляются какие-то проявления болезни и далеко не всегда они связаны с активным воспалением дивертикулов.
Может ли от дивертикулов болеть живот?
Чаще всего дивертикулит бесследно проходит на фоне терапии антибиотиками. У некоторых людей дивертикулит становится хроническим — воспаление не проходит. Это может привести к осложнениям: абсцессам (гнойники в ткани, окружающей дивертикул), свищам (гнойные ходы, соединяющие просвет дивертикула, например, с соседними органами), инфильтрату (опухолеподобному скоплению клеток вокруг воспаленного дивертикула) и стриктуре (сужению просвета кишки в месте воспаления). Впрочем, боль при дивертикулах толстой кишки может возникать и без воспаления.
Как так? Нет воспаления, откуда же тогда боль в фактически здоровой кишке?
В толще стенки толстой кишки имеется сеть из нервных волокон, которые управляют ее моторикой — тем, какие сегменты кишки будут сокращаться, выталкивая стул. При повышении давления в просвете кишки (прохождении стула или газа) активируются специальные клетки, выделяющие нейромедиаторы (например, серотонин). Это дает сигнал нервной системе сократить кишку и освободиться от содержимого. В норме эту «работу» кишечника мы почти не ощущаем.
При воспалении дивертикула баланс нейромедиаторов нарушается, чему отчасти способствуют и изменения состава бактерий внутри дивертикула. Дисбаланс нейромедиаторов может оставаться и тогда, когда воспаление уже прошло. Это приводит к повышению чувствительности кишки к растяжению (врачи называют это «висцеральной гиперчувствительностью»). Этот феномен подтверждается экспериментами. Если здоровому человеку и пациенту с дивертикулярной болезнью ввести в кишку баллончик и начать плавно надувать его воздухом, то у человека с заболеванием неприятные ощущения появятся раньше, чем у человека здорового (то есть боль возникнет при меньшем объеме баллончика). Такой же механизм боли описан и при синдроме раздраженного кишечника.
А как определяют, есть ли воспаление и другие осложнения?
Наилучшим методом обследования при подозрении на воспаление дивертикулов является компьютерная томография. При этом исследовании вокруг человеческого тела вращаются несколько излучателей и получаются многочисленные рентгеновские изображения. Затем компьютерная программа по этим фрагментам создает цельные «срезы» тела. Томография позволяет не только увидеть изменения контура кишечной стенки (то есть собственно дивертикулы), но и изменения тканей, окружающих толстую кишку (например, абсцессы). Менее точным способом найти дивертикулы является ирригоскопия или, по-простому, клизма с сульфатом бария, который хорошо различим в рентгеновских лучах и позволяет увидеть внутренний контур кишки и некоторые совсем уж грубые осложнения (например, стриктуры).
Вместо компьютерной томографии в некоторых центрах используют ультразвуковое исследование (УЗИ), которое, в отличие от томографии, полностью безопасно и, по-видимому (в опытных руках), обладает почти такой же точностью. Минусом является то, что специалист по УЗИ должен пройти специальную длительную подготовку, чтобы научиться диагностировать дивертикулы, поэтому такие врачи, увы, есть не в каждой клинике.
А колоноскопия?
Колоноскопия — то есть исследование толстой кишки при помощи гибкого аппарата с видеокамерой — тоже способ обнаружить дивертикулы. Большинство дивертикулов обнаруживают случайно именно при плановой колоноскопии, которую делают для раннего выявления рака. Однако при подозрении на острое воспаление дивертикула (дивертикулит), колоноскопию не используют как первоочередной способ диагностики. При колоноскопии кишку изнутри раздувают газом, а это может привести к перфорации (разрыву) дивертикула.
В то же время, уже после того, как воспаление дивертикула прошло, колоноскопию выполнить следует обязательно. Исследования показывают: вероятность найти рак толстой кишки повышается в течение первого года после острого дивертикулита. По-видимому, воспаление у некоторых пациентов «маскирует» опухоль на рентгеновских снимках, а сразу посмотреть всю толстую кишку эндоскопом во время острого воспаления и небезопасно, и невозможно из-за болезненности.
Можно защититься от дивертикулита и других осложнений?
Да, если у вас нашли дивертикулы, вы можете уменьшить риск воспаления, добившись ежедневного опорожнения кишечника мягким стулом. Консистенция стула больше всего зависит от содержания пищевых волокон. Старайтесь ежедневно употреблять в пищу не менее тарелки или чашки овощей и фруктов, добавляйте в кашу и йогурт пшеничные отруби и с каждым приемом пищи выпивайте хотя бы стакан жидкости (не обязательно воды). Вместо конфет и других сладостей старайтесь есть сухофрукты — это также поможет держать вес под контролем.
Бывает, что от обильного приема растительной пищи повышается газообразование. Тогда для нормализации стула принимают сбалансированные пищевые волокна, которые не так сильно ферментируются бактериями, например, псиллиум — это шелуха семян подорожника, которую можно употреблять неограниченно долго. К слову, у вегетарианцев, которые, отказываясь от мяса, начинают больше употреблять растительной пищи, и сами дивертикулы, и их осложнения, возникают реже, чем у невегетарианцев.
Говорят, нельзя есть семечки и поп-корн — это всё в дивертикулах застревает.
Это старая теория, которая полностью была полностью опровергнута современными исследованиями. Американские ученые наблюдали за 47 000 людей, у которых при плановом обследовании в возрасте от 40 до 75 лет не было обнаружено каких-либо заболеваний толстой кишки, а также дивертикулов. Участники на протяжении 18 лет каждые 2 года заполняли опросники о своем состоянии и рассказывали о своем питании. Оказалось, что дивертикулиты и кровотечения из дивертикулов случались с одинаковой частотой и у людей, не употребляющих орехи, попкорн и семечки, и у питающихся полноценно. Более того: те, кто принимал орехи два раза в неделю не только не чаще, а реже оказывались у врачей из-за дивертикулита, чем люди, употребляющие орехи всего лишь раз в месяц.
Мне поставили диагноз «неосложненная дивертикулярная болезнь с клиническими проявлениями». Болит живот слева, а врачи не находят воспаления. Это лечится?
Да, из-за схожих механизмов боли лечение неосложненной дивертикулярной болезни похоже на лечение синдрома раздраженного кишечника. Боль устраняют приемом спазмолитиков — препаратов, снимающих болезненное сокращение кишки, которые нередко принимают длительно. Также иногда назначают прием неабсорбируемого (невсасывающегося) антибиотика, чтобы изменить состав бактерий в кишке. Некоторым пациентам, чтобы наладить обмен серотонина, регулирующего моторику кишки, может понадобиться небольшая доза антидепрессантов.
Понятно, а вдруг сегодня болит не от воспаления, а завтра — дивертикулит и перитонит? Когда бежать к врачу?
Обратиться к врачу нужно, если боль резко усилилась и стала постоянной, не проходит ночью, а также если при этом поднялась температура тела, появились озноб, тошнота или рвота, или случился обморок. Также всегда следует проконсультироваться с врачом, если в стуле появилась кровь. Это очень важно. Без своевременного лечения дивертикулит может закончиться операцией. А то и хуже.