как понять что у меня расстройство пищевого поведения
Что такое расстройство пищевого поведения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рахманов В. А., психиатра со стажем в 17 лет.
Определение болезни. Причины заболевания
Расстройство пищевого поведения (РПП) — это психическое заболевание, негативно влияющее на физическое и психическое здоровье человека, которое характеризуется ненормальным потреблением пищи.
РПП включает в себя нижеследующие подтипы:
При этом важно понимать, что ожирение не относится к РПП.
У людей с расстройством пищевого поведения часто встречаются тревожные расстройства, депрессия и химические зависимости.
Причины РПП во многом не ясны. Биологический и социальный факторы играют свои роли предположительно в равной степени.
Культурная идеализация худобы и стройности определённо вносит свой вклад в этиологию некоторых подтипов заболевания. О последнем утверждении говорит тот факт, что в развитых странах такое расстройство, как НБ, практически не диагностировалось до конца 1970 годов. [24]
Известно, что в США 20 миллионов женщин и 10 миллионов мужчин имели не менее одного эпизода РПП за свою жизнь.
Также известно, что расстройство поражает около 12% профессиональных танцоров. [3] Некоторые подтипы расстройства, такие как пикацизм и мерицизм, встречаются чаще у лиц с интеллектуальными нарушениями. [1]
В одном уточняющем британском исследовании показано, что проблемы питания у детей взаимосвязаны с РПП матери. Достоверной этиологической связи между поведением матерей в семье и развитием психических нарушений у детей выявлено не было. Однако, полагается, что успешное устранение проблем с питанием у детей должно включать работу специалистов по организации питания в семье и по улучшению качества отношений “мать-ребёнок” (снижение требовательности и конфликтности). [11]
Симптомы расстройства пищевого поведения
Неспецифическими физическими симптомами РПП являются слабость, утомляемость, чувствительность к холоду, редукция роста волос на лице у мужчин, нарушение эрекции, снижение либидо, потеря веса, задержка роста (у подростков). [29]
Охриплость голоса также может быть симптомом РПП (в том числе и маскированного). Голосовые связки поражаются вследствие гастроинтестинального рефлюкса — заброса желудочного содержимого в пищевод и глотку. Пациенты, которые регулярно вызывают у себя рвоту, часто страдают от проявлений рефлюкса.
Другие возможные проявления РПП — хроническая сухость во рту, глоссит (воспаление языка), паротит (воспаление околоушной железы), и артроз височно-нижнечелюстного сустава. [25]
Симптомы отдельных подтипов РПП
Нервная анорексия определяется тремя ключевыми признаками:
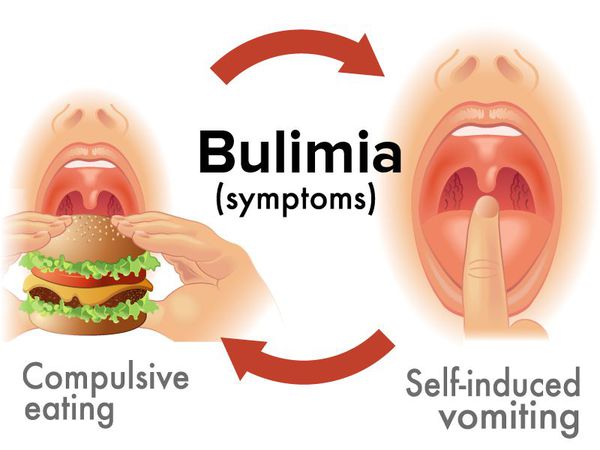
Нервной булимии свойствены следующие симптомы:
Переедание характеризуется:
Другие специфические подтипы РПП включают в себя атипичную НА и НБ, а также атипичное переедание. Эти расстройства отличаются отсутствием полной клинической картины аналогичных заболеваний:
Мышечная дисморфия предполагает:
МД возникает преимущественно у мужчин, особенно у тех, кто вовлечён в профессиональный спорт, где масса тела и его размеры являются важным соревновательным фактором. Однако в этом случае есть некая рациональная причина возникновения желания быть более мускулистым или иметь минимальное количество подкожного жира. По причине возникновения МД связана с нервной анорексией.
Пикацизм проявляется наличием аппетита к веществам, которые не являются пищей (например, потребление мела, льда, штукатурки, волос, металлов, камней, почвы, бумаги, стекла и фекалий). Это заболевание связано с другими состояниями и психическими расстройствами: посттравматическое стрессовое расстройство, семейная дисфункция, чувство брошенности у детей, беременность. [26]
Критериями пикацизма по DSM-4TR являются:
Данный вид расстройства может быть опасным для жизни и здоровья: заболевание может привести к хроническим интоксикациям, влияющим на физическое и умственное развитие детей, развитию острой хирургической патологии, глистной инвазии. Пикацизм чаще всего встречается у маленьких детей, беременных женщин и людей с нарушением развития, например при заболеваниях аутистического спектра. Любопытно, что пикацизм наблюдается у млекопитающих, в частности у собак.
Мерицизм — нарушение моторики желудка, сопровождающееся непроизвольной регургитацией пищи в ротовую полость с последующим пережёвыванием и повторным проглатыванием. Как правило, этот процесс зациклен и сопровождается внешне заметным сокращением мышц живота.
Данное расстройство редко возникает во взрослом и пожилом возрасте. Чаще оно встречается у детей грудного возраста («патологическое срыгивание»). В тяжёлых случаях может приводить к стремительной потере массы тела младенца, описаны случаи смерти. Причины грудничкового мерицизма не ясны. Считается, что провоцирующим фактором может быть недостаточный уход, крайняя эмоциональная отстранённость родителей.
Кроме младенцев расстройство диагностируется так же у детей раннего возраста и людей с когнитивными нарушениями. По данным исследований у последних распространённость достигает 10% и представляет собой серьёзную клиническую проблему.
В отличие от типичной рвоты, при мерицизме редко наблюдается тошнота, изжога, запах изо рта или боли в животе.
Регургитация (срыгивание) описывается пациентами как лёгкая и непринуждённая. У непереваренной пищи нет горького вкуса и запаха желудочного сока или желчи. Симптомы могут проявляться в любой момент приёма пищи и до двух часов после него. Процесс, как правило, завершается, когда пищевой комок становится кислым.
Неспецифические симптомы мерицизма:
Эти симптомы не связаны с эпизодами срыгивания и могут появляться в любое время.
Избегание/ограничение потребления пищи характерна следующая клиническая картина:
Психогенная (нервная) рвота встречается в качестве симптома тревожного расстройства, панического расстройства, депрессивного эпизода, посттравматической стрессовой реакции и ряда других расстройств. Опосредуется физиологическими особенностями пациентов и, как правило, не представляет диагностических трудностей, так как рассматривается в контексте основного заболевания. В качестве примера можно привести одно- или двукратную рвоту на пике панической атаки или в момент иного дистресса.
Так как НА, НБ и переедание являются наиболее изученными подтипами РПП, далее речь пойдёт преимущественно об этих заболеваниях.
Патогенез расстройства пищевого поведения
Социальные влияния
В современной европейской культуре идеальными характеристиками женской фигуры являются стройность и гибкость. В результате этого большинство молодых женщин США и Европы придерживаются какой-либо диеты, надеясь таким образом контролировать вес и улучшить фигуру. Неудивительно, что НБ наибольшим образом распространена именно среди женской части населения: ею страдают преимущественно женщины европеоидной расы среднего и выше среднего социального класса. Они соблюдают диету, так как хотят соответствовать идеологии своего социального слоя и формальным признакам «высокого положения» в социуме.
Любопытно, что противоположную тенденцию демонстрирует латиноамериканская и афроамериканская часть женской популяции, где именно пышные формы в сочетании со спортивным телосложением являются критерием превосходства и привлекательности.
Возможно, что глобализация и смешение культурных представлений о фигуре приведут в скором времени к некоторым изменениям критериев женской привлекательности. Так, наряду с рекламой и пропагандой стройности существует практически противоположные запросы в пластической хирургии (например, увеличение размеров ягодиц у женщин). Взаимопроникновение культурных представлений, обилие визуальных данных наряду с упрощением обмена мнениями в социальных сетях с большой долей вероятности изменят специфику и распространённость РПП. [12] [16] [31]
Диета
Желание быть стройной заставляет соблюдать диету. Диета в данном случае — строгое, нездоровое ограничение количества и, зачастую, качества потребляемой пищи. Наблюдения специалистов показывают, что после периодов диетических ограничений наступает своеобразный «откат»: возникает склонность к перееданию. Часто смену фаз «диета – переедание» вызывают стрессовые факторы (конфликты, ссоры, измены, разводы, увольнения и т.д.) Достоверные исследования показывают, что молодые женщины, уже соблюдающие диету, имеют больше шансов заболеть РПП. В частности, в одном британском исследовании было показано, что девочки–школьницы, сидевшие на диете, в 8 раз чаще страдали РПП.
Однако, соблюдение диеты не является фактором риска для переедания. Как уже отмечалось ранее, женщины, страдающие этой проблемой, намного реже соблюдают диету.
Несмотря на то, что существует достоверная связь между соблюдением диеты и возникновением расстройства, одной лишь диеты явно недостаточно для возникновения заболевания. Очевидно, что необходимо взаимодействие нескольких факторов. Одно из исследований факторов риска показало, что РПП наиболее часто развивается у женщин, склонных к ожирению и психическим расстройствам. В частности, расстройство личности эмоционально неустойчивое нередко сопровождается дисморфофобией (излишнее стремление к идеальности) и является параметром, прогнозирующим РПП. Существует мнение, что жёсткая диета является вариантом самоповреждающего поведения при этом личностном нарушении. «Зацикленность» на еде или её отсутствии отвлекает пациентов от переживания тяжёлой «эмоциональной боли», а тревога по поводу «несовершенства» собственной фигуры играет примерно ту же роль.
Каким же образом соблюдение диеты может способствовать развитию РПП у женщин?
Практика психотерапии показывает, что такие пациенты склонны непомерно завышать социальные стандарты по отношению к самим себе и страдают перфекционизмом. На уровне мышления эти нереалистичные стандарты буквально отгораживают женщин от полноценного общения с другими людьми. Получить объективную обратную связь от окружающих становится практически невозможно. В подобных условиях женщины, склонные придерживаться диеты, легко теряют контроль над эмоциями. Следом идёт когнитивная реакция по типу «всё или ничего». Этот феномен был назван «эффектом нарушения воздержания». Благодаря ему такие пациенты полностью перестают себя контролировать. Как результат они отказываются от возможности регулировать приём пищи и, в лучшем случае, переедают.
Неоднократные нарушения диеты, хаотичный приём пищи разрушают условно-рефлекторные связи организма, которые в норме регулируют нормальное питание. Например, резкое прекращение приёма пищи в связи со срочным намерением похудеть, без внимания к чувству насыщения, помноженное на отсутствие регулярности в питании, может отключить условные реакции насыщения, что, в свою очередь, вызовет приступ переедания.
Соблюдение диеты приводит и к нейрогуморальным последствиям. Так, даже краткосрочная диета может привести к серотониновой дисфункции в головном мозге. Серотонин — важнейший нейромедиатор, регулятор настроения и пищевого поведения. Его сниженный уровень связан с РПП (интересен факт, что недостаток серотонина в связи с диетой наблюдается только у женщин). В итоге формируется взаимное усиление двух предрасполагающих факторов: женщины чаще соблюдают диету из-за давления культуры и при этом существенно становятся уязвимыми к негативным последствиям даже умеренной диеты в связи с особенностью своей биологии. [5] [18]
Семейные факторы
РПП встречается у ближайших родственников пациентов. Распространённость НБ среди родственников пациентов, страдающих данным заболеванием, почти в 4 раза выше, чем у родственников здоровых людей контрольной группы. НА в 12 раз чаще встречается у родственников пациентов с НБ. Эта взаимозависимость доказывает наличие некой общей семейной предрасположенности. У родителей пациентов с РПП достоверно чаще выявляется ожирение и злоупотребление алкоголем. Показано, что появление НБ связано с избыточным критицизмом со стороны родителей пациентов. Чаще это выражается в виде нелицеприятных высказываний в отношении массы тела, фигуры или пищевых привычек девочек. [5]
Генетические факторы
Результаты известных на данный момент близнецовых исследований противоречивы. Некоторые отчёты демонстрируют до 30%, а иногда до 83% влияния наследственности на формирование РПП. Однако считать данные результаты достоверными нельзя в связи с малым размером группы испытуемых и сложностью описания фенотипа РПП. При этом полностью исключить наследственность РПП невозможно. Поэтому в интересах лечения заболевания следует считать, что генетика – это фактор, влияние которого должно быть и может быть сведено к минимуму. [9]
Классификация и стадии развития расстройства пищевого поведения
Согласно отечественной (МКБ-10) и зарубежной (DSM-V) классификациям, а также основываясь на российском клиническом опыте РПП подразделяют на следующие подтипы:
1. Нервная анорексия:
4. Мышечная дисморфия;
7. Избегание/ограничение приёма пищи;
8. Другие специфические подтипы;
9. Психогенная рвота.
Степени тяжести расстройства
Осложнения расстройства пищевого поведения
Симптомы осложнений различны и зависят от подтипа РПП, а также от степени тяжести заболевания. [28] К возможным осложнениям относятся:
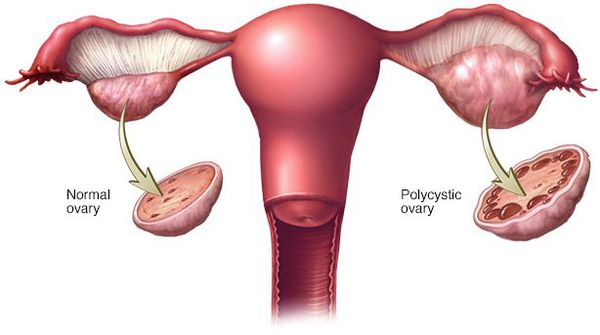
Синдром поликистоза яичников (СПЯ) — наиболее частое расстройство, которое поражает женщин с РПП. Несмотря на то, что данная патология, как правило, связана с ожирением, она может возникнуть и у человека с нормальной массой тела. Согласно исследованиям, СПЯ часто появляется при переедании и булимии. [19]
Диагностика расстройства пищевого поведения
Как правило, диагноз ставится врачом-психиатром на основании тщательно собранного анамнеза. Это утверждение в равной степени касается как распространённых, так и редко встречающихся форм РПП.
Лабораторная диагностика при подозрении на РПП не проводится. Однако в определении подтипа нарушения пищевого поведения могут помочь различные опросники, анкеты, тесты. Для того, чтобы установить наличие возможных осложнений, может потребоваться анализ крови или запись электрокардиограммы.
Стоит отметить, что мышечная дисморфия сложно поддаётся диагностике, так как осведомлённость медицинского персонала о таком диагнозе крайне низка, а люди, страдающие этим расстройством, имеют очень здоровый и благополучный внешний вид. [4]
Лечение расстройства пищевого поведения
При расстройствах пищевого поведения применяется комплексное лечение — психотерапевтические методики в сочетании с назначением психотропных препаратов и симптоматической терапией осложнений.
Фармакотерапия
Лечение антидепрессантами при НБ ранее было основано на предположении, что РПП является проявлением депрессивного эпизода. И хотя данная точка зрения впоследствии была опровергнута, факты говорят сами за себя: антидепрессанты доказывают свою эффективность в плацебо-контролируемых исследованиях.
СИОЗС (селективные ингибиторы обратного захвата серотонина), в частности флуоксетин, гораздо эффективнее помогают бороться с перееданием и НБ по сравнению с таблетированным плацебо. И хотя трициклические антидепрессанты также показали свою эффективность при лечении этих заболеваний, они всё же являются неосновными (запасными) средствами лечения. Это связано с более высокой токсичностью данных препаратов по сравнению с СИОЗС.
Однако есть неутешительные данные, согласно которым у большинства пациентов после отмены антидепрессантов возникают рецидивы заболевания. Поэтому при лечении РПП принято использовать комплексный подход, включающий в себя несколько видов психотерапии и двух- и трёхэтапное лекарственное сопровождение.
При НА показал свою эффективность атипичный нейролептик оланзапин. Он не только способствует набору веса, но и снижает уровень навязчивых идей, связанных с приёмом пищи и очищением ЖКТ. [5] Пищевые добавки с препаратом цинка также являются достаточно действенными средствами при РПП. [8]
Психотерапия
Методом выбора при лечении РПП является адаптированный вариант когнитивно-поведенческой терапии (КПТ). [30] Данный способ основывается на отслеживании негативных мыслей пациента, связанных с РПП, борьбе с ними и замене на конструктивное и положительное восприятие.
Так как человек нередко сталкивается с требованиями культуры «быть стройным», некоторые женщины начинают придавать избыточное значение массе собственного тела и фигуре. Как правило, начинается все с жёсткой диеты, не учитывающей последствий ограничения в еде. В результате многократно возрастает уязвимость к эмоциональным перепадам, импульсивности. За этим следуют приступы переедания, а всевозможные способы опорожнения ЖКТ являются попытками скомпенсировать последствия импульсивного переедания.
Очищение ЖКТ снижает тревожность по поводу потенциальной прибавки в массе тела и лишает чувства насыщения, которое регулирует приём пищи. Переедание, а вслед за этим очищение ЖКТ вызывает стрессовую реакцию, которая увеличивает самокритику, что, в свою очередь, провоцирует дальнейшее ограничение себя в еде и следующего за ним переедания.
После неоднократного повторения такого цикла переедание становится фактором, отвлекающим от источников стресса. Таким образом, по принципу негативного подкрепления, переедание «фундаментализирует» этот патологический круг. [5] Для того, чтобы прервать его, необходимо помочь пациенту осознать зависимость самооценки от фигуры, размеров тела и/или веса. Для этого необходимо отслеживать мысли, возникающие при потреблении пищи, а также ситуации, провоцирующие негативные привычки в питании.
Стоит отметить, что метод КПТ весьма эффективен при лечении такого РПП, как избегания приёма пищи. [14]
К другим методам психотерапии, используемым вместо или совместно с КПТ:
Лечение таких редких подтипов РПП, как пикацизм, мерицизм и психогенная рвота, заключаются, по большей части в следующем:
Госпитализация в психиатрический стационар
Применяется, в тяжёлых случаях, например при НА. Как правило, поводом становится отсутствие возможности выстроить полноценные терапевтические отношения с родственниками пациента и\или физическое истощение больного.
Прогноз. Профилактика
Оценка прогнозов, особенно в долгосрочной перспективе, достаточно сложна. Это связано, в первую очередь, со слабой унификацией критериев выздоровления. Считается, что для НА, НБ и переедания полная ремиссия на фоне лечения происходит с вероятностью 50-85%. Вероятность частичного выздоровления ещё выше. [6]
Так или иначе, для некоторых пациентов проблема приёма пищи остаётся таковой на всю оставшуюся жизнь.
Уровень смертности при НА — 5,4 на 1000 человек в год. Примерно 1,3 доли смерти связаны с суицидом. Смертность при НБ составляет 2 человека на 1000 людей в год. [2]
Профилактика РПП направлена на обеспечение здорового роста и развития детей и подростков. Также к профилактическим мерам можно отнести раннее выявление расстройства пищевого поведения, так как, безусловно, излечимость на ранних стадиях существенно высока В современном мире дети в возрасте от 5 до 7 лет уже воспринимают культурные сообщения, касающиеся тела и диеты. Поэтому профилактикой можно считать грамотное освещение этой темы, коррекция неверных представлений и недопонимания.
Нижеследующие аспекты можно обсуждать как с маленькими детьми, так и с подростками:
Расстройства пищевого поведения: что это, как их распознать и вылечить
Что такое расстройства пищевого поведения, как они проявляются и что делать, если вы или ваш близкий больны
Расстройства пищевого поведения — распространённые и опасные заболевания. Однако изменения пищевых привычек и отношения к телу часто не воспринимается ни заболевшими, ни их близкими как серьёзная угроза здоровью. Стыд и чувство вины (например, стыд за внешний вид тела или чувство вины за переедание) — частые спутники расстройств — могут мешать человеку обратиться за помощью врачей или родных и оставляют его наедине с тяжёлой проблемой.
Расстройства пищевого поведения (РПП) — это психические расстройства, которые проявляются в нарушении пищевых привычек и искажении восприятия собственного тела. Человек с РПП может переедать или вовсе отказываться от еды, употреблять в пищу несъедобное, агрессивно «очищать» организм, чрезмерно заниматься спортом, чтобы похудеть или наоборот набрать мышечную массу (даже если по медицинским показаниям в этом нет необходимости). Мысли о еде, теле, его форме и весе у человека с РПП могут постепенно вытеснить все остальные.
Самые известные и опасные расстройства пищевого поведения — анорексия и булимия, но ими список расстройств не ограничивается. Последняя редакция Международной классификации болезней (МКБ-11) включает в него психогенное переедание, пику, руминацию и ограничивающее пищевое поведение.
Отличить больного человека от здорового сложно. Симптомы заболевания, как правило, человек скрывает даже от близких. Страх, стыд, чувство вины, тревога (например, страх или тревога из-за изменений в весе, стыд за вызов рвоты, чувство вины за приступ переедания), болезненный контроль за собой и своим питанием заставляют больных молчать и не обращаться за помощью.
Чтобы диагностировать РПП, нужно исключить вероятность заболеваний физиологического характера — проблемы с желудочно-кишечным трактом, неврологические и гормональные сбои. Например, человек может вызывать рвоту, потому что у него язва желудка и потому, что испытывает стыд за приступ переедания (один из симптомов булимии — психического заболевания). При этом с течением РПП возникают реальные физиологические проблемы: нарушается обмен веществ, отказывают почки и сердце, могут серьёзно страдать органы пищеварения. И чаще всего лечить нужно и психическое расстройство, и его физиологические последствия.
В среднем человек может страдать расстройством пищевого поведения 6 лет. В 94% случаев ему сопутствуют аффективные расстройства — как правило, депрессивное и тревожное.
Каждый час в мире от РПП умирает один человек — больше, чем при остальных психических расстройствах. Тяжёлое эмоциональное и физическое состояние может привести к суицидальному поведению — по статистике 1 человек из 5 погибших от анорексии совершил самоубийство.
В группе риска — люди от 15 до 25 лет, профессиональные спортсмены и те, в чьей семье уже были случаи заболевания РПП. В США насчитывается около 30 миллионов человек с расстройствами пищевого поведения, а в Европе — около 34 миллионов. В России такая статистика не ведётся.
Как возникают расстройства пищевого поведения
Есть три группы причин, которые вызывают у человека расстройства пищевого поведения:
Физиологические особенности: тип нервной системы, особенности работы эндокринной системы и желудочно-кишечного тракта;
Социальное давление: утверждённые в обществе стандарты красоты, травля из-за веса или строения тела, мнение окружения;
Влияние семьи: особенности воспитания в детском возрасте, перенесённые психические травмы.
Анна Коршунова, психиатр и психотерапевт, руководитель Центра изучения пищевых расстройств, объясняет взаимосвязь работы нервной системы и возникновения анорексии и булимии: «Любое расстройство пищевого поведения начинается, когда люди начинают себя проверять: насколько я хорош? Если эта мысль постоянно повторяется, в центральной нервной системе появляются области навязчивости. Так, человек просыпается утром, а вместе с ним просыпаются тревоги.
На этом фоне он находит «золотой ключик» – например, недоедание, которое у некоторых людей физиологически снижает внутреннее напряжение. Так человек убивает двух зайцев: якобы начинает следить за питанием и здоровьем (родители могут даже радоваться такому поведению у детей) и снижает тревогу. А тревога действительно снижается на физиологическом уровне. С этого момента человек в ловушке и любая эмоциональная перегрузка вызывает единственное желание — не есть.
Со временем поскольку появляются отёки и нарушения стула, присоединяются злоупотребление мочегонным и слабительным. Часто, помимо всего этого, пациенты начинают интенсивно заниматься спортом, что рушит кости и мышцы.
Пациенты тратят очень много сил, чтобы скрыть симптомы РПП. Именно поэтому, когда у родных спрашивают: “А вы куда смотрели?!”, часто упускают то, что всё происходящее от них скрывали настолько активно, что это невозможно было заметить».

Шесть расстройств пищевого поведения
Самостоятельные психические расстройства, требующие лечения, — анорексия, булимия, нервное переедание, пика, руминация, ограничивающее пищевое поведение.
При анорексии худоба становится единственной целью: человек ограничивает себя в еде, много тренируется, испытывая стыд за формы своего тела и страх располнеть. Вес становится критически низким для роста и возраста, его потеря происходит резко и может сопровождаться попытками очистить тело от съеденного (как правило, принимая слабительное и мочегонное, вызывая рвоту). Анорексия вызывает необратимые нарушения в работе внутренних органов.
При булимии эпизоды неконтролируемого переедания сменяются страхом набрать вес, стыдом за отсутствие контроля и попытками вывести съеденную пищу из организма. Приём слабительных, вызов рвоты, истощающие физические нагрузки помогают в этом больному. Часто булимия становится спутником анорексии.
Нервное переедание диагностируют, когда эпизоды неконтролируемого поглощения пищи повторяются часто. Человек может есть больше обычного, обращая внимание на продукты, не свойственные его привычному рациону, и ощущает себя неспособным это прекратить. Чаще всего эпизодам переедания предшествует ситуация, вызывающая тревогу, а после приступа человек может стыдиться потери контроля.
Человек с пикой регулярно ест несъедобные или сырые продукты. Это могут быть мел, пластик, бумага, пластик, глина, неприготовленное мясо, мука или соль в чистом виде.
Человек, страдающий руминацией, срыгивает съеденное, а затем снова пережевывает, проглатывает или выплёвывает его. Чтобы диагностировать руминацию, необходимо убедиться, что это на связано с болезнями ЖКТ.
При ограничивающем пищевом поведении человек ограничивает рацион, который становится слишком скудным для того, чтобы поддерживать в норме функции организма. При длительном течении расстройства, чтобы восполнить дефицит питательных веществ, приходится использовать желудочный зонд.

Госпитализация при РПП
Расстройства пищевого поведения – сложные и опасные заболевания, требующие лечения с помощью психотерапии, приёма назначенных врачом медикаментов или госпитализации. Определить способ лечения должен врач — психиатр или психотерапевт.
Анна Коршунова выделяет следующие критерии, согласно которым человека, страдающего РПП, нужно госпитализировать:
индекс массы тела меньше 17-ти кг/м2 (рассчитать его можно здесь);
регулярное «очищение» (вызов рвоты, приём мочегонных или слабительных препаратов);
нанесение себе повреждений;
Длительность амбулаторного лечения зависит от состояния пациента и как правило занимает от месяца до полугода.
Психотерапия при РПП
Как работает психотерапия, когда госпитализация не нужна, рассказывает Елизавета Балабанова – медицинский психолог, действительный член общероссийской профессиональной психотерапевтической лиги. Елизавета работает как психодинамический терапевт (психодинамическая терапия основывается на психоанализе и направлена на то, чтобы пациент осознал, как его жизненный опыт и внутренние конфликты отражаются на жизни в настоящем, переработал их и нашёл с помощью психотерапевта новые модели поведения и способы реакций на внешний мир).
«Само расстройство пищевого поведения – это только симптом. Почти всегда он наблюдается в составе серьёзного невроза – депрессивного синдрома, тревожно-фобического расстройства, и так далее.
Компульсивное переедание в подавляющем большинстве случаев помогает заглушить тревогу, и поэтому высокий уровень стресса, подавленности и тревожности способствует РПП. Почему? Потому, что [согласно теории психоанализа] когда человек рождется, пища, которую ему даёт мать – это единственный источник покоя для него. В тяжёлом невротическом состоянии психика машинально ищет утешения в том раннем опыте. Если говорить об анорексии, то здесь ещё и так называемый невроз совершенства с непринятием собственного тела (и собственной психики заодно).
Любые психические расстройства телесного уровня корректируются медленно, поэтому человеку нужно настраиваться на регулярную долгую работу. В расстройствах пищевого поведения дело не в еде, поэтому перед психотерапевтом стоит задача выяснить причину искажений и разобраться в том, на каком этапе развития психики произошел сбой».

Как понять, что у вас расстройство пищевого поведения
Вы стыдитесь того, что испытываете голод, что слишком много съели, как выглядит ваше тело. Вы боитесь набора веса, приступов переедания или недостатка еды в момент сильного напряжения. Ваше тело и ваш рацион могут казаться вам отвратительными (характерно для всех РПП)
После еды вы стараетесь избавиться от съеденного — вызываете рвоту, принимаете слабительное или мочегонное. Это происходит постоянно (характерно для булимии, анорексии)
Вы стараетесь есть в одиночестве, потому что в компании вам неловко и стыдно за свои пищевые привычки. Например, вам страшно, что вас осудят за то, что вы едите слишком много (характерно для всех РПП)
Вы не чувствуете голода или насыщения, или постоянно их подавляете усилием воли длительное время (характерно для анорексии, булимии, психогенного переедания)
Приёмы пищи обрастают ритуалами: вы сортируете еду в тарелке, подсчитываете количество калорий или питательных веществ каждой порции, старательно пережёвываете каждый кусочек (характерно для всех расстройств, чаще — булимия, анорексия, психогенное переедание)
Вы тренируетесь до изнеможения, не оглядываясь на то, что чувствует ваше тело — преодолеваете сильную боль, игнорируете усталость и общее недомогание (характерно для анорексии, булимии)
Вы долгое время (месяц и дольше) едите несъедобное (характерно для пики)
Вы считаете, что должны жёстко контролировать свои пищевые привычки или абсолютно теряете контроль во время еды. Например, едите строго по расписанию или срываетесь, съедая все, что можете найти вокруг себя (характерно для всех РПП)
Вы начали замечать слабость, проблемы с ЖКТ (боли, запоры, поносы), у вас без видимых причин начали лопаться кровеносные сосуды глаз или появились судороги. У женщин могут быть сбои менструального цикла (характерно для всех расстройств)
Ваш вес заметно меняется слишком часто. Нормальное изменение веса при изменении диеты — 0,5-1 кг в неделю или 5%-10% от исходного веса в месяц (характерно для всех расстройств)
Если вы обнаружили у себя хотя бы два признака из списка, не бойтесь обратиться к психотерапевту или психиатру — развитие расстройства важно остановить как можно раньше.

Что делать, если вам кажется, что кто-то из ваших близких болен?
Изучите, что такое расстройства пищевого поведения, обратите внимание на то, которое диагностировано/вы подозреваете у вашего близкого.
Сохраняйте спокойствие, не подвергайте себя и близкого панике и назойливой внезапной опеке – это может нарушить доверие.
Мягко поговорите с родным о том, как и что он ест и какие чувства при этом испытывает. Не стоит давить и требовать рассказать больше, чем уже услышали. Человек может быть к этому не готов.
Обсудите с близким восприятие тела: то, каким вы оба представляете его нормальное состояние, какие формы считаете здоровыми, как в этом помогает питание. Это поможет вам лучше понять близкого, а ему — довериться вам. Не утверждайте, что человек нездоров и не указывайте на здоровое, по вашему мнению, поведение.
Предложите обращаться к вам за помощью. Дайте близкому понять, что какая бы ему не нужна была помощь, вы всегда рядом. Не нужно навязываться (например, предлагать вести дневник питания, готовить и следить за каждым приёмом пищи). Ни в коем случае не заставляйте его есть или отказываться от пищи.
Не вините себя. Расстройство пищевого поведения может спровоцировать множество причин. Если вы родитель или партнёр и чувствуете, что допускали ошибки, которые могли повлиять на состояние близкого, попросите прощения и измените свое поведение.

7. Обсудите возможность лечения у психотерапевта. Терапия необходима для того, чтобы вылечить расстройства пищевого поведения. В большей части случаев расстройствам пищевого поведения сопутствуют другие психические расстройства. Депрессия и тревожное расстройство — самые распространенные из них. Психотерапия может помочь справиться с эмоциями, которые лежат в основе таких состояний.
8. Обсудите возможность лечения в больнице. В части случаев это может быть необходимо. РПП представляют угрозу и для эмоционального, и для физического состояния. В клинике специалисты смогут позаботиться о питании близкого и о подходящих ему методах психотерапии.
9. Помогите близкому выбрать клинику. На сайтах частных и бюджетных больниц, как правило, есть программы лечения, а по телефону специалисты могут быстро рассказать о сроках и методах лечения РПП. Обычно госпитализации в России предшествует консультация с психиатром. Посетите её вместе или узнайте о её результатах, если ваш близкий не будет против.
10. Обращайтесь только в квалифицированные центры и к врачам, имеющим медицинское образование. Доказательная медицина успела найти эффективные методы работы с расстройствами пищевого поведения. Помощь врачей без образования, духовных центров и людей, практикующих альтернативную медицину, может стоить вашему близкому жизни.
Спасибо, что прочитали этот текст до конца!
Его написала Марина Бушуева — внештатный автор Фонда Ройзмана. Она поговорила с экспертами, собрала материал из множества источников и сделала этот текст. Мы очень надеемся, что он окажется полезным для вас, так как расстройства пищевого поведения — действительно опасная болезнь.
Мы рады, что вам интересно то, что мы делаем: нам важно писать для вас тексты, которые чуть-чуть меняют вашу (и нашу!) картину мира. И это непросто делать без поддержки. Пожалуйста, сделайте небольшое пожертвование в пользу Фонда Ройзмана, чтобы мы могли писать больше и рассказывать лучше. Спасибо, что вы с нами.