как узнать есть ли у человека тромбофлебит
Первые признаки тромбов
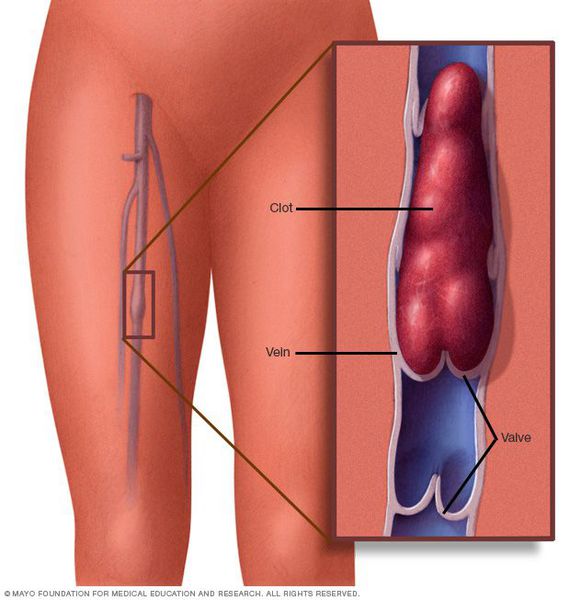
Образование тромбов – опасное состояние, угрожающее жизни. Сгусток крови, перекрывающий ход кровотока, может привести к смерти, если его оперативно не удалить. Больше всего подвержены тромбозу вены нижних конечностей.
Что такое тромбы и почему они появляются
Где появляются тромбы
Как возникают тромбы
Когда нужно заподозрить тромб
Что такое тромбы и почему они появляются
Тромбы – это сгустки, которые образовываются из соединений клеток крови. Тромбоциты, склеиваясь в цепочки, образуют комки, которые закрепляются на стенках сосудов. В одних ситуациях, тромбы образовываются из-за нарушений системы кроветворения, в других – в результате повреждений внутренней стенки сосуда.
Крупные наросты внутри вены не позволяют кровотоку проходить затрудненный участок. В результате образуется застой в венах, приводящий к варикозному расширению. В случае, когда тромб перекрывает просвет, случается инфаркт – гибель ткани, не получившей с кровотоком кислород.
На образование тромбов влияет несколько факторов из повседневной жизни человека:
Сидящий образ жизни. Отсутствие активной подвижности приводит к застою крови в нижних отделах ног. Поэтому постоянное сидение за компьютером, как и выбор в пользу эскалатора вместо лестницы, дают крови повод застаиваться и формировать сгустки.
Недостаточное потребление жидкости. Качество крови напрямую зависит от того, что человек ест. При недостаточном употреблении жидкости кровь становится густой, а это значит, она не может полноценно выполнять свои функции и дает большую нагрузку на сердце. Жидкую кровь качать по системе легко, а густую гораздо сложнее.
Прием препаратов, влияющих на систему кроветворения. В медицинской практике часто используются средства для лечения тех или иных заболеваний, одним из побочных эффектов которых является сгущение крови. Поэтому такие лекарства должны обязательно приниматься одновременно с антикоагулянтами, препятствующими образованию тромбов.
Защитить себя от закупорки вен тромбами можно, регулярно подвергая тело физической активности, употребляя достаточно жидкости, а также включив в рацион больше растительной пищи, богатой клетчаткой.
Где появляются тромбы
Нельзя сказать, что тромбы образуются преимущественно в венах, минуя артерии. Густые образования могут появляться как в сосудах, так и в других протоках. В артериях тромбы образуются преимущественно из-за нарушений целостности внутренней поверхности кровеносной системы. Венозные тромбы нарастают чаще всего из-за сгущения консистенции биологической жидкости, а сосуды рискуют стать перекрытыми тромбами, когда снижается интенсивность кровотока или увеличивается свертываемость.
Как возникают тромбы
Если тромб образовался на стенке артерии, его появление можно описать следующими этапами:
Какой-то процесс повреждает стенку артерии.
Организм замечает нарушение и начинает строить защиту от потери крови, образовывая большое число особых кровяных телец – тромбоцитов, которые, прикрепляясь к поврежденному месту, образуют некое подобие латки.
При нарушениях свертываемости или изменениях в системе кроветворения образование тромбоцитов не останавливается вовремя и продолжается дольше положенного. Из-за чего на стенке образуется слишком большой нарост. Или тромбоциты, находящиеся в небольшом количестве в крови, проплывая мимо с кровотоком, прилипают к образовавшемуся скоплению.
Причинами, повреждающими стенки сосудов, могу быть:
механическое нарушение структуры вследствие травм;
высокое содержание молекул глюкозы в крови;
дисфункция иммунной системы.
Выделяют несколько стадий формирования тромба:
нарушение структуры внутренней поверхности артерии;
активация факторов свертываемости крови;
налипание тромбоцитов в месте повреждения;
появление веществ, запускающих цепь реакций, образовывающих фибриновые нити, которые способствуют тромбообразованию;
формируется подобие сети из фибриновых нитей, в которую попадают кровеносные тельца, создавая крупный сгусток;
со временем сгусток уплотняется, образуя тромб.
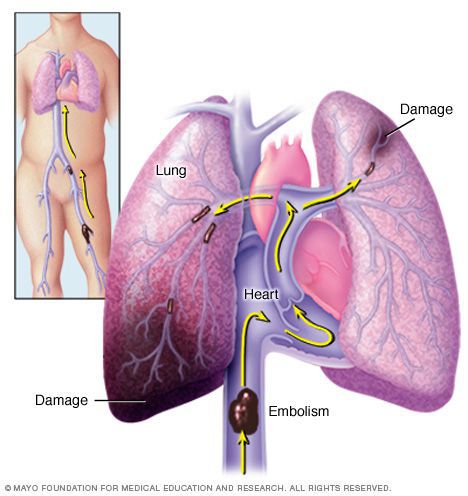
Когда тромб под воздействием каких-либо факторов отрывается, он начинает движение по кровотоку. Как только он попадет в ближайшее узкое место, будет перекрыт кровоток. Если подобная ситуация случается вне медицинского учреждения, спасти человека не удается.
Факторы тромбообразования
Увеличение риска появления тромбов вызывают:
Генетическая наследственность к предрасположенности.
Заболевания, вынуждающие ограничивать физическую активность, например, соблюдение постельного режима.
Высокая степень свертываемость крови.
Аритмия, кардиомиопатия и другие заболевания, нарушающие силу и ритм кровеносных толков по системе.
Высокий индекс массы тела.
Возрастные изменения уровня гормонов как у мужчин, так и у женин.
На некоторые из перечисленных факторов повлиять невозможно, например, на генетическую предрасположенность. Однако можно уберечь себя от серьезных последствий образования тромбом через ведение активного и здорового образа жизни.
Когда нужно заподозрить тромб
Обращение за помощью медиков при первых признаках тромбофлебии может спасти жизнь. Поэтому важно обращать внимание на следующие симптомы:
Временная хромота, не связанная с очевидной травмой, или внезапная трудность переставлять ногу. Как правило, вторая нога, при этом, поддается командам мозга без нарушений.
Появление видимой сосудистой сетки на коже, которая возникла в результате скопления больших объемов крови из-за затрудненного кровотока.
Внезапное затруднение дыхания.
Необъяснимая слабость без физических и умственных нагрузок.
Временная и внезапная спутанность сознания.
Чаще всего такие симптомы дает оторвавшийся тромб небольшого диаметра, который создает временную трудность для кровотока. Под действием давления он разбивается на более мелкие фрагменты, благодаря чему кровоток восстанавливается, и состояние пациента нормализуется.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Как распознать тромбоз глубоких вен
Тромбоз — это опасное состояние, нередко угрожающее жизни, при котором кровяной сгусток полностью или частично перекрывает вену. При отрыве тромба возможно возникновение тромбоэмболии, когда сгусток попадает в легкое, вызывая угрожающие жизни последствия. Отрыв тромба и его попадание с током крови в сердце провоцирует инфаркт. Попадая в мозг, сгусток вызывает инсульт. Таким образом, тромбоз может привести не только к параличу, но даже смерти. К сожалению, тромбоз — это распространенное заболевание, встречающееся у 10 % взрослого населения. До половины случаев тромбоза и тромбофлебита связаны с течением варикозной болезни. Хроническая венозная недостаточность становится причиной инвалидности уже через 3 года после начала образования тромбов.
Тромбоз глубоких вен: симптомы
Чаще всего при заболевании страдают сосуды голени. Из-за образования тромба сужается просвет сосуда, нарушается кровоток и трофика тканей. Если процесс длительное время остается без внимания, может образоваться некроз. Симптомы тромбоза глубоких вен конечностей порой невозможно распознать, так как болезнь не дает внешних признаков, а дискомфорт люди предпочитают игнорировать. Первый признак, на который стоит обратить внимание, это изменение цвета и текстуры кожных покровов, отечность ног.
Симптомы тромбоза глубоких вен нижних конечностей:
Иногда симптомы тромбоза глубоких вен нижних конечностей проявляются внезапно: на утро нога резко отекает, мешая подняться с кровати. Такое состояние наиболее опасно, так как следом может начаться эмболия и закупорка легкого. Если отечность сопровождается повышением температуры и болью в груди, требуется немедленная медицинская помощь. Длительное нарушение кровообращения приводит к отмиранию тканей — гангрене.
Однако симптомы тромбоза глубокой вены голени или бедра на ранних стадиях неспецифичны, и могут быть результатом других заболеваний. Так как распознать тромбоз глубоких вен можно только после диагностики, лучше обратиться к флебологу для выяснения точного диагноза.
Причины тромбоза глубоких вен
Перед тем как лечить тромбоз глубоких вен, врачу необходимо установить причину патологии. С этой целью проводятся различные исследования. К основным причинам тромбоза глубоких вен нижних конечностей относится застой крови, который может быть вызван рядом факторов. Причины возникновения тромбоза глубоких вен:
Симптомы тромбоза глубоких вен ноги нередко проявляются у лежачих больных. Также был проведен ряд исследований о наличии связи между заболеванием и частотой поездок, как авиаперелетов, так и путешествий наземным транспортом. Пол также влияет на то, как проявляется тромбоз глубоких вен. Чаще он обнаруживается у женщин: количество пациенток составляет 66 %. При этом средний возраст заболевших обоих полов — 46 лет.
Как определить тромбоз глубоких вен
Существует множество методик, как диагностировать тромбоз глубоких вен. Опытный флеболог может сделать предварительное заключение по клинической картине. При обнаружении симптомов тромбоза глубоких вен диагностика играет решающую роль, поэтому на квалификацию врача нужно обращать пристальное внимание.
Прежде всего, сбор анамнеза и анализ крови (на D-димер) позволят врачу сделать предварительное заключение. Для получения точных данных о состоянии вен делают дуплексное сканирование, флебографию (ангиографию вен). Это помогает установить локализацию и протяженность тромба, оценить скорость кровотока и состояние стенок сосудов.
Как лечится тромбоз глубоких вен
Только полноценное исследование помогает определиться с лечебной тактикой. Мероприятия по устранению тромбов включают как консервативную терапию, так и непосредственное удаление тромба разными способами. Важно восстановить нарушенный кровоток, устранить воспаление, предотвратить повторное образование кровяных сгустков. Из малоинвазивных методов широко применяется тромбоэктомия — операция по удалению тромба, как традиционным хирургическим способом, так и с помощью эндоваскулярной хирургии, а также лазером. Проводится ангиопластика — расширение просвета за счет катетера. К стентированию прибегают с целью предотвращения повторного сужения вены.
Как долго лечится тромбоз глубоких вен, во многом зависит от стадии заболевания и выбранной методики лечения. Постельный режим требуется в течение 3-12 дней. Если состояние стабилизируется, пациента выписывают через несколько дней после операции, в дальнейшем нужна медикаментозная поддержка.
Важно не только знать, как вылечить тромбоз глубоких вен, но и какой образ жизни вести после терапии. УЗИ необходимо делать раз в полгода, так же, как и сдавать лабораторные анализы для определения свертываемости крови.
Если вы нуждаетесь в качественном лечении опытными высококвалифицированными врачами, ждем Вас в отделении флебологии «Чеховского сосудистого центра» — передового медицинского учреждения, работающего по мировым стандартам.
Тромбоз: причины, симптомы, диагностика, лечение
Тромбоз – полная или частичная закупорка просвета сосуда пристеночным или подвижным тромбом. Тромб – это плотный сгусток крови, появляющийся вследствие изменения ее текучести. В норме тромбообразование – защитный механизм. Повреждение сосудистой стенки влечет замедление кровотока, накапливание тромбоцитов вокруг повреждения. Тромб буквально «штопает» стенку сосуда.
Классические причины тромбообразования описываются триадой Вихрова: повреждение сосудистой стенки, замедление кровотока и изменение свойств крови [3]. Некоторые тромбы (их называют эмболами) способны передвигаться до более узких участков сосуда, которые и закупоривает полностью или частично. Ежегодно около 25 млн человек погибают от тромбозов, еще больше сталкиваются с нарушениями трофики, вызванными тромбами [3].
Типы сосудистых тромбозов
Наиболее распространены тромбозы нижних конечностей, однако наибольшую опасность представляют собой тромбоэмболия легочной артерии – ТЭЛА – и синдром диссеминированной внутрисосудистой свертываемости – ДВС-синдром.
Тромбоз артерий развивается при закупорке ее просвета тромбом или эмболом. Клинические признаки определяются местом, где произошла такая закупорка, органом или тканью, плохо снабжающемуся кровью или не снабжающемуся ею вовсе. Если закупорка с нарушением проходимости сосуда происходит медленно, открываются «запасные», коллатеральные, сосуды, что смягчает клинические симптомы артериального тромбоза [3]. Тромбозы артерий чаще возникают у мужчин среднего и пожилого возрастов [7].
Тромбоз вен различается в зависимости от локализации поражения на тромбоз глубоких или поверхностных вен и тромбоэмболию легочной артерии. Среди всех сердечно-сосудистых патологий венозные тромбозы по частоте встречаемости занимают третье место, уступая лишь ИБС и атеросклерозам. Третье место в структуре причин смертности занимает ТЭЛА. Начиная с 40 лет, риск развития венозных тромбозов увеличивается вдвое каждые 10 лет [5].
Описывают два варианта поражения вен нижних конечностей: флеботромбоз (первичный тромбоз, тромб непрочно фиксирован) и тромбофлебит (вторичный тромбоз на фоне воспаления стенки сосуда, тромб фиксирован прочно) [6]. Тромбофлебиты чаще ассоциируются с тромбозом вен поверхностных [2]. Чем более крупная вена пострадала от тромбоза, тем ярче его клинические проявления. Окружающие ткани сдавливаются застоем крови, так как к месту окклюзии кровь пребывает, а по направлению к сердцу не движется. Венозные тромбы склонны отрываться и разноситься с током крови (тромбоэмболы). При их попадании в жизненно важные органы развиваются жизнеугрожающие состояния [3].
Причины тромбоза
Факторы риска образования тромбозов
Клиника тромбоза
Симптомы тромбоза могут быть общими независимо от локализации или специфичными. Общие симптомы включают боль при движении и в покое, ограничение подвижности и снижение функционирования пострадавшего органа или ткани.
Диагностика тромбоза
Первичная диагностика основана на подробном анамнезе и антропометрии (окружность голени или бедра). Используются шкалы Уэллса для диагностики острого тромбоза и диагностики ТЭЛА [8,9].
Инструментальная диагностика включает компрессионное или дуплексное сканирование вен, допплерографию с компрессией вен, импедансную плетизмографию, пульмоноангиографию, рентгеноконтрастную или МРТ-флебографию [6,9], КТ и МРТ-ангиографию [7,9].
Для диагностики артериальных тромбозов применяют физические тесты (тест 6-минутной ходьбы, тредмил тест), определение пульсации поверхностно расположенных артерий (артерии тыла стопы), дуплексное сканирование артерий конечностей, ангиографию (рентгеновский снимок сосуда, заполненного рентгенконтрастным веществом) и измерение транскутанного напряжения кислорода [7].
Анализы при тромбозе
Значительную роль в своевременной диагностике тромбозов играют лабораторные показатели. Так, методические рекомендации по ведению пациентов с новой коронавирусной инфекцией предусматривают стратификацию риска коагулопатии у пациентов с СOVID-19 на основе простых лабораторных тестов: D-димер, протромбиновое время, количество тромбоцитов, уровень фибриногена [1,9].
Клинический анализ крови позволяет выявить воспаление. Он же определяет уровень тромбоцитов, то есть самого субстрата тромбоза.
Дополнительно об уровне воспаления в крови и риске тромбоза свидетельствует повышенный уровень С-реактивного белка.
Биохимический анализ в первую очередь демонстрирует уровень глюкозы крови. По ней можно судить о наличии диабета, одного из серьезнейших факторов риска тромбозов.
Также биохимический анализ способен определить уровень протеина С, что также характеризует выраженность риска тромбоза.
Повышенный уровень гомоцистеина в крови также является доказанным на сегодняшний день риском тромбозов, приводящим к невынашиванию беременности и сердечно-сосудистым событиям (инфарктам и инсультам).
D-димер – лабораторный маркер фибринообразования [8]. Он же говорит о наличии воспаления, как и С-реактивный протеин. Уровень D-димера является контрольным показателем COVID-19 и его осложнений, в том числе связанных с тромбозами.
Можно сдать анализы по комплексной программе «Тромбоз», включающей определение уровней Антитромбин-III, D-димера и генетических факторов кардиологических заболеваний и уровень тромбоцитов. Эта программа позволяет определить факт свершившегося тромбоза где-то в организме, а также определить генетическую предрасположенность к нему. Такую программу, как и прочие анализы, предлагает сеть клиник СИТИЛАБ.
Дополнительное определение уровня гомоцистеина, С-реактивного белка поможет определить биохимический риск тромбоза.
Лечение и профилактика тромбозов
Лечение тромбоза включает антикоагулянтную и антиагрегантную, тромболитическую терапию, установку кава-фильтра нижней полой вены, хирургическое удаление тромба [5]. Необходимо иметь в виду осложнения антикоагулянтной терапии: большое кровотечение, гепарин-индуцируемую тромбоцитопению и варфарин-индуцируемый некроз кожи [5]. Для снижения риска продолжения тромбообразования применяют НПВС [2]. С целью вторичной профилактики назначают небольшие дозы гепарина.
Также назначают немедикаментозные методы лечения – эластичное бинтование, компрессионный трикотаж, локальную гипотермию и ЛФК [2, 4].
Профилактика тромбоза включает ряд мероприятий, применяемых в ситуациях повышенного риска тромбообразования.
Что такое тромбофлебит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 31 год.
Определение болезни. Причины заболевания
Тромбофлебит — заболевание системы кровообращения, характеризующееся повреждением внутренних тканей стенки вены с развитием местной воспалительной реакции, сопровождающейся быстрой адгезией (слипанием) тромбоцитов в месте поражения.
Причины тромбофлебита вен:
Существует ряд других факторов, влияющих на развитие тромбофлебита вен:
Частота развития тромбофлебита зависит от многих факторов. Есть значимое различие между возрастными категориями. Ежегодно дебют тромбофлебита регистрируется у 0,3 – 0,6 на 1000 человек в возрасте до 30 лет и у 1,2 – 1,8 на 1000 пожилых пациентов.
Различия также регистрируются по половому признаку. Так, у мужчин тромбофлебит развивается в среднем в 0,05 – 1,4 на 1000 человек. У женщин этот показатель значительно выше — от 0,31 до 2,2 на 1000 человек.
Последние исследования подтверждают значимость генетически детерминированной тромбофилии в развитии тромбофлебита, особенно у пациентов без предшествующей травматизации сосудистой стенки. Тромбофилия — это патология, которой свойственна предрасположенность к формированию сосудистых тромбозов разной локализации, склонных к рецидиву. Причина данного заболевания заключается в наличии дефекта свертывающей системы крови, а также генетической или приобретенной патологии клеток крови. Клиническими проявлениями тромбофилии являются множественные тромбозы самой различной локализации, которые сопровождаются проявлением отеков и болью в ногах, синюшностью кожных покровов и лёгочной эмболией. Неоднократно встречающиеся рецидивирующие тромбозы в анамнезе больного могут говорить о наличии тромбофилии, которую можно подтвердить, проведя лабораторные исследования. Выбор дальнейшей терапии тромбофилии напрямую зависит от ее вида. Обычно используют тромболитики, антикоагулянты и дезагреганты.
Лейденскую мутацию обнаруживают у 23% пациентов. Значимыми являются также мутации протромбина, АТ III, кофактора гепарина, системы протеинов С и S. По локализации возникновения тромбофлебита также имеется большой разброс частоты встречаемости. В 65 – 80% случаев поражается система большой подкожной вены, в 10 – 20% случаев встречается система малой подкожной вены, тогда как билатеральный вариант тромбофлебита встречается лишь в 5 – 10% случаев.
Одна из наиболее значимых причин тромбофлебита — это варикозная болезнь. До 62 % пациентов с тромбофлебитом имеют данную патологию. Посттравматические тромбофлебиты развиваются после внутривенного введения различных лекарственных препаратов, а также в случае катетеризации вены.
Чем отличается тромбофлебит от варикоза
Тромбофлебит — это одно из осложнений варикоза. Варикозом называют расширение просвета вен, а тромбофлебитом — закупорку вены тромбом.
Симптомы тромбофлебита
Место локализации, распространенность и сроки развития патологического процесса, а также этиологический фактор являются причинами, обуславливающими клинические проявления тромбофлебита.
При развитии тромбофлебита на фоне варикозной болезни чаще поражаются поверхностные вены нижних конечностей — возникает тромбофлебит нижних конечностей.
При поражении сосудов нижних конечностей происходит образование плотных тяжей багрового цвета в проекции пораженных сосудов, в симптоматику которого входит ярко выраженная гиперемия и произвольная болезненность или же болезненность при пальпации.
При ярко выраженном воспалении поверхностных вен на прилегающих кожных покровах проявляются такие симптомы, как покраснение, болезненность, повышение температуры и отек. Тромбофлебит нижних конечностей может распространяться на систему глубоких вен. Наиболее опасной локализацией для развития данного осложнения служит первичное расположение патологического процесса вблизи от сафено-бедренного и сафено-подколенного соустий, а также перфорантных вен подколенной области. Важно отметить, что глубокие венозные стволы и многочисленные коллатерали являются главными причинами слабо выраженной симптоматики тромбофлебита глубоких вен голени.
При опускании ног вниз в икроножных мышцах появляется боль распирающего характера. Также тромбофлебиту нижних конечностей присуще развитие отеков дистальных отделов конечности, постепенно распространяющихся выше по ноге. Возможно даже расширение сети поверхностных вен голени, бедра и передней брюшной стенки. Бедренно-подколенный венозный сегмент будет проявляться более выраженно по причине наличия тяжелых отклонений в работе системы оттока и сложности протекания процесса компенсации кровотока.
Острый тромбофлебит несет наибольшую угрозу, поскольку может вызвать серьезные нарушения кровоснабжения конечности и тромбоэмболические осложнения, опасные для жизни. Так, у больных образуется напряженный отек конечности с характерными острыми болями. В дальнейшем этот отек может локализоваться в пахово-мошоночной области, в области ягодиц и передней брюшной стенке. Симптоматика тромбозов нижней полой вены выражается интенсивностью отека нижней половины туловища и обеих нижних конечностей. Также характерными признаками данного вида тромбоза являются расширение вен передней брюшной стенки и тромбозы печеночных и почечных вен, в конечном итоге определяющие клинику и ее исходы.
Для вены верхней конечности характерен посттравматический тромбофлебит, который возникает в результате внутривенных инъекций, а также катетеризации вены, повреждающих эндотелий. Наиболее типичным является поражение в области локтевой ямки. Клинически тромбофлебит нижних конечностей проявляется болью, уплотнением, покраснением и отеком по ходу пораженной вены. Распространение на глубокую венозную систему и систему легочной артерии практически никогда не происходит.
Тромбофлебит после эндоваскулярного лечения варикозной болезни встречается редко, всего в 0,1 – 1,2% всех случаев осложнений этого метода лечения. Наибольшая частота характерна для склеротерапии. Профилактика данного осложнения достигается немедленной мобилизацией пациента после манипуляции и использованием низкомолекулярных гепаринов в профилактических дозах.
Патогенез тромбофлебита
Тромбообразование — это приспособительная реакция организма, в ходе которой происходит выработка факторов свертывания крови, направленных на образование тромба и остановку кровотечения. При повреждении или нарушении внутренней стенки сосуда развивается местная воспалительная реакция. В зоне повреждения прикрепляется лейкоцитарный, а затем тромбоцитарный сгусток, что усиливает воспалительную реакцию и часто приводит к тромбозу просвета сосуда. Тромбофлебит ассоциирован с компонентами так называемой «триады Вирхова»:
Отсюда следует, что к нарушению динамического равновесия системы гемостаза приводит патологическое изменение эндотелия вен, которое является ведущим пусковым механизмом формирования тромбофлебита.
Классификация и стадии развития тромбофлебита
Тромбофлебит в зависимости от происхождения, локализации и площади поражения процесса, характера течения болезни, можно разделить на несколько групп.
Виды тромбофлефита
По глубине поражения:
По локализации поражения:
По причинам формирования тромба:
По длительности болезни тромба:
По закрытию просвета вены тромбом выделяют три формы тромбофлебита:
Осложнения тромбофлебита
Осложнения тромбофлебита могут нести угрозы для жизни! Опасность распространение тромба с поверхностных вен на глубокие и миграции тромботических масс в мелкие ветви легочной артерии с последующим развитием тромбоэмболии легочной артерии (далее — ТЭЛА). В основном в качестве источника тромбообразования при ТЭЛА выступают вены нижних конечностей.
В некоторых случаях источниками являются вены верхних конечностей и правые отделы сердца. Риску появления заболевания подлежат беременные и женщины, которые в определенный период времени длительно принимали пероральные контрацептивы, а также пациенты, имеющие тромбофилию. Есть вероятность распространения процесса на вены таза и брюшной полости с последующим возникновением ишемии пораженной конечности и возможных септических осложнений.
Диагностика тромбофлебита
К какому врачу обратиться при симптомах тромбофлебита
При появлении симптомов заболевания следует обратиться к флебологу или сосудистому хирургу.
При подозрении на развитие тромбоэмболии ветвей легочной артерии показана спиральная компьютерная томография (СКТ) органов грудной клетки, которая помогает выявить даже самые незначительные изменения в исследуемой зоне.
Ангиопульмонография — методика, которая позволяет исследовать ветви легочной артерии после введения контрастного вещества. Обязательным является выполнение УЗИ при неясной клинической картине, подозрении на наличие тромбофлебита глубоких вен, беременным женщинам, при локализации тромбофлебита на бедре или верхней трети задней поверхности голени.
Ультразвуковая диагностика выполняется в сочетании с допплерографией, что позволяет определить скоростные характеристики потока. Важным в диагностике тромбофлебита является определение носительства генетических полиморфизмов в системе генов свертывания, наиболее значимыми являются мутации протеина S, дефицит антикоагулянта протеина С, дефицит АТ III, мутация фактора свертывания V (Лейденская мутация). Обследование начинают с осмотра, пальпации и выполнения диагностических проб. Производят забор крови для лабораторной диагностики (коагулограмма). Данное исследование позволяет выявить нарушения показателей свертывающей системы. Определяется уровень Д-димера крови, этот показатель указывает на тромбообразование в организме человека. Необходимо помнить, что уровень Д-димера не является критерием тяжести процесса.
Лечение тромбофлебита
Лечебные и профилактические мероприятия при тромбофлебите носят комплексный характер и могут быть консервативными и хирургическими. Основными задачами является максимальное устранение факторов риска, уменьшение и облегчение местных симптомов при остром тромбофлебите, профилактика распространения тромбофлебита на сеть глубоких вен и профилактика венозных тромбоэмболических осложнений.
Оперативное лечение
Не так давно золотым стандартом лечения восходящего тромбофлебита являлась кроссэктомия (операция Троянова-Тренделенбурга), однако результаты практики показали, что данный метод оперативного вмешательства является наиболее травматичным и жизнеугрожающим для пациентов.
При выходе процесса за пределы сафено-феморального или сафено-поплитеального соустья производится тромбэктомия из магистральных вен. Оперативное вмешательство может быть осуществлено при помощи регионарной анестезии или интубационного эндотрахеального наркоза. Предпочтение методу тромбэктомии зависит от уровня расположения проксимальной части тромба.
При тромбозе перфоранта выполняется тромбэктомия из перфорантной вены. При эмболоопасном тромбозе бедренно-подколенного сегмента показана перевязка поверхностной бедренной вены (ПБВ).
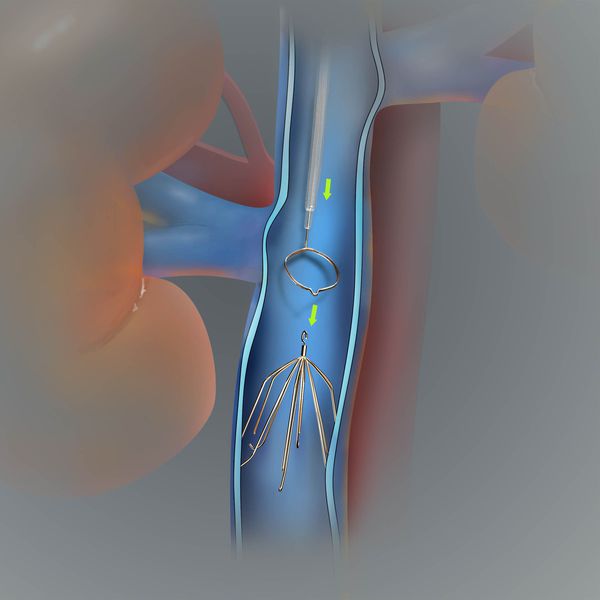
При эмболоопасном илио-кавальном тромбозе выполняется пликация нижней полой вены.
На рисунке изображена имплантация кава-фильтра в нижнюю полую вену, показанием для которой является эмболоопасный илио-кавальный тромбоз.
Лечение лазером
Согласно последним пересмотренным клиническим рекомендациям, эндовенозная лазерная коагуляция (ЭВЛК) является малотравматичной и безопасной методикой при восходящем тромбофлебите. Таким методом можно оперировать любую категорию больных. Как правило, оперативное вмешательство проводится под местной тумесцентной анестезией.
Консервативное лечение
На сегодняшний день при имеющихся показаниях самым эффективным методом будет являться проведение антикоагулянтой терапии. В медицинской практике принято различать антикоагулянты прямого действия, способствующие снижению активности тромбина в крови, и антикоагулянты непрямого действия, препятствующие образованию протромбина в печени. Низкомолекулярные гепарины относятся к группе антикоагулянтов прямого действия. В их число входят такие лекарственные препараты, как Эноксапарин натрия (Анфибра, Клексан, Гемапаксан, Ловенокс), Дальтепарин (Фрагмина) или Тинзапарин, которые необходимо вводить подкожно 1-2 раза в течение суток. Использование низкомолекулярных гепаринов в результате дает максимальную эффективность и минимальное проявление побочных действий. Антикоагулянтами непрямого действия являются производные Варфарина, требующие особой осторожности и высокой степени лабораторного контроля (МНО). В настоящее время наибольший интерес представляют лекарственные препараты, которые не требуют лабораторного контроля МНО и с меньшими рисками осложнений, например, такие как Ксарелто (Ривароксабан) или Прадакса.
Кроме того, пациенту назначается длительное ношение компрессионного трикотажа и вспомогательной фармакотерапии, флеботонизирующие препараты (Детралекс; Венарус; Флебодиа 600) и т. д. Целесообразно также назначение нестероидных противовоспалительных препаратов и местное лечение.
Лечение тромбофлебита поверхностных вен и острого тромбофлебита
В последнее время международным консенсусом принято равенство между терминами «острый тромбофлебит» и «тромбофлебит поверхностных вен», обуславливающее общность патогенетических механизмов, осложнений и тактики лечения.
Физиотерапевтическое лечение
Перемежающаяся пневмокомпрессия — физиотерапевтический метод массажного воздействия на ткани при помощи специальных многокамерных манжет с разным рабочим давлением. Данная методика обладает отличными лимфодренажными свойствами, способствует снижению отёчности и может применять при тромбофлебите вен нижних конечностей.
Электромиостимуляция при помощи прибора VENOPLUS — данная запатентованная методика заключается в том, что электромиостимуляция приводит к сокращению мышц и активизации работы мышечно-венозной помпы. Также может применяться при тромбофлебите вен нижних конечностей.
Гимнастика при тромбофлебите
Данное заболевание представляет угрозу жизни при отрыве тромба, поэтому проведение гимнастики противопоказано.
Пиявки при тромбофлебите
В настоящее время первая линия терапии – это использование низкомолекулярных гепаринов. У гирудотерапии эффект гораздо ниже.
Мази при тромбофлебите
Использование мазей возможно в комплексном лечении тромобофлебита. В виде мазей используются НПВС для устранения болевого синдрома. К таким мазям относятся «Фастум Гель», диклофенак, ортофен и другие. Также возможно использование мазей с гепарином («Лиотон», гепатромбин).
Питание при тромбофлебите
Питание на течение тромбофлебита не влияет. Корректировать диету стоит только в том случае, если заболевание возникло на фоне ожирения.
Могут ли помочь народные средства
Отвары, настойки и компрессы не имеют доказанной эффективности и поэтому не могут быть рекомендованы для лечения тромбофлебита. Тромбофлебит — это заболевание, которое может угрожать жизни пациента и в связи с этим требует незамедлительного адекватного лечения.
Реабилитация
Реабилитация обычно проходит в домашних условиях. Соблюдение какого-то специального режима не требуется. Если пациент курит, то следует по возможности перестать это делать.
Прогноз. Профилактика
В раннем периоде после перенесенного тромбоза (не позднее 72 ч.) в некоторых случаях для восстановления проходимости сосуда используют препараты, которые растворяют тромб (тромболитики).
Немаловажным является ношение компрессионного трикотажа. Компрессионный трикотаж является медицинским изделием и подбирается индивидуально для каждого пациента. Он назначается перед оперативными вмешательствами пациентам, страдающим варикозной болезнью, при ожирении, беременным женщинам, при длительных перелетах, переездах и т. д.
За дополнение статьи благодарим Динара Сафина — сосудистого хирурга, научного редактора портала «ПроБолезни».