как узнать овариальный резерв яичников
Овариальный резерв: что это и какие надо сдавать анализы, чтобы измерить ОР?
Отвечает:
Врач высшей квалификационной категории
Отвечает:
Врач высшей квалификационной категории
Когда рожать детей и при чём тут ОР (Овариальный Резерв)?
Овариальный резерв — это.
Head Hanter не так давно провёл опрос и выяснилось, что большинство женщин из принявших в этом опросе участие ставят на первое место семью и только затем карьеру.
В то же время, почти половина участниц (50%!) готова уделять своей семье меньше времени ради увеличения дохода, а 18% — ради карьерного роста.
Работать на постоянной основе во внерабочее время вынуждены примерно 20% опрошенных. А 75% респондентов хотя бы однажды отказывались от отпуска с семьей или переносили таковой из-за рабочих дел.
В этом свете овариальный резерв — запас полноценных, качественных яйцеклеток в яичниках — крайне важный показатель, который должна знать каждая женщина, в ближайшем будущем желающая забеременеть.
Овариальный резерв — это.
Анализы для определения овариального резерва (ОР)
Почти каждая 10-ая женщина сталкивается с преждевременным истощением яичников. Это значит, к 35 фертильность такой женщины близка к нулю, а к 45 наступает ранняя менопауза.
Для определения ОР, существует 3 теста:
1️⃣ Анализ на ФСГ (фолликулостимулирующий гормон) — кровь из вены во время менструального цикла. Это самый старый метод, который обычно делают для уточнения показателей двух других.
2️⃣ Анализ на количество антральных фолликулов — определяется по УЗИ с помощью вагинального датчика на 2-4 день менструального цикла.
3️⃣ Анализ на АМГ (антимюллеров гормон) — кровь из вены в любой день менструального цикла. АМГ лучше всего показывает овариальный резерв. Пик гормона приходится на 25 лет, дальше постепенно падает.
Желательно делать все 3 анализа, чтобы получить максимально полную и объёмную картину овариального резерва (или как его ещё называют — яичникового резерва).
Почему важно знать свой овариальный резерв?
Ключевая мысль: овариальный резерв НЕ должен быть сниженным, потому что при низком овариальном резерве стоит срочно задуматься о том, когда и как планировать беременность. Однако, в целом, ОР желательно знать каждой женщине, которая хочет забеременеть в обозримом будущем.
При низком ОР есть следующие варианты:
🔸экстренно пытаться забеременеть самой;
🔸заморозить яйцеклетки и использовать их в цикле ЭКО, когда наступит время для семьи;
🔸заморозить эмбрионы, если уже есть партнёр.
Про заморозку яйцеклетки и эмбрионов читайте здесь 👈
Ответим на ваши вопросы!
Звоните по номеру:
Овариальный резерв яичников

Овариальный резерв отражает количество находящихся в яичниках фолликулов (примордиальный пул и растущие фолликулы) и зависит от многих факторов, влияющих как на количественные параметры фолликулярного аппарата, так и на регуляцию фолликулогенеза.
Таким образом, овариальный резерв является важнейшей составляющей репродуктивного потенциала женщины.
Оценка овариального резерва
В целом, возраст можно считать надежным фактором качества ооцитов, а уровень ФСГ – маркером собственно фолликулярного резерва.
Выделяют следующие клинические значимые границы концентрации ФСГ, определяющие характер ответа на ФСГ-содержащие препараты:
 Также практически значимым маркером фолликулярного резерва, является определяемое с помощью УЗИ на 2-3 день менструального цикла число фолликулов до 10 мм в диаметре:
Также практически значимым маркером фолликулярного резерва, является определяемое с помощью УЗИ на 2-3 день менструального цикла число фолликулов до 10 мм в диаметре:
до 5 фолликулов – предполагается «бедный ответ» на стимуляцию, высокий риск отмены цикла стимуляции;
от 5-7 фолликулов – возможен «бедный ответ», требуется более высокая стартовая и курсовая доза ФСГ;
8-12 фолликулов – умеренный ответ, умеренные стартовые и курсовые дозы ФСГ для стимуляции;
13-20 фолликулов – хороший ответ на небольшие стартовые и курсовые дозы ФСГ, умеренный риск СГЯ;
более 20 фолликулов – чрезмерный ответ, высокий риск СГЯ (синдром гиперстимуляции яичников).
Ингибин В – гормон, у женщин синтезируется в гранулезных клетках, растущих антральных фолликулов, у мужчин – в семенных канальцах яичка (клетках Сертоли). Ингибин В подавляет секрецию ФСГ. В репродуктивном периоде во время фолликулярной фазы цикла уровни ингибина В и ФСГ обратно пропорциональны.
Таким образом, уровень ингибина В отражает состояние овариального резерва, что позволяет использовать показатель для прогнозирования характера ответной реакции (адекватная или ослабленная) яичников на гонадотропины.
Антимюллеров гормон (АМГ) является представителем трансформирующих факторов роста и у млекопитающих играет важную роль в эмбриогенезе особи мужского пола. Он продуцируется клетками Сертоли и вызывает регресс органов мюллерова протока (маточных труб, матки и верхней части влагалища). У женщин АМГ вырабатывается в преантральных и малых антральных фолликулах (менее 4 мм), в фолликулах большего размера продукция гормона резко снижается и почти не определяется при достижении фолликулом размера 8 мм и более. Если ингибин В и эстрадиол являются ФСГ-зависимыми по принципу отрицательной обратной связи, то продукция АМГ не зависит от уровня ФСГ и не меняется в течение менструального цикла.
Норма АМГ – от 1,0 до 2,5 нг/мл.
Слабый («бедный») ответ на стимуляцию
Проблема слабого ответа («бедного ответа») яичников на стимуляцию гонадотропинами в программах ЭКО у женщин репродуктивного возраста волнует специалистов на протяжении длительного времени. Актуальность данной проблемы обусловлена, прежде всего, увеличением числа женщин старшего репродуктивного возраста (после 35-38 лет), обращающихся в центры ЭКО с целью лечения бесплодия. Доля таких пациенток составляет – 40 %.
«Бедный (низкий, плохой) ответ» – это недостаточная реакция яичников на введение даже больших доз (более 300МЕ/сут) гонадотропинов, когда в схемах стимуляции применяемых циклах программы ЭКО, не удается обеспечить роста и созревания более 3 фолликулов.
Яичники являются не только органом, в котором образуются половые гормоны, но и «банком» пула (запаса) фолликулов. Ведущим прогностическим признаком при оценке их функционального состояния и критерием успешного лечения бесплодия является способность яичников отвечать на стимуляцию гонадотропинами (ГТ) созреванием адекватного числа фолликулов. Этот ответ со стороны яичника отражает так называемый «овариальный резерв», который в основном зависит от исходной величины пула примордиальных фолликулов.
Пул ооцитов в процессе жизни женщины не восполняется и является индивидуальной величиной, достигающей пика к 3-4-му месяцу гестации (около 7 миллионов). Затем происходит сокращение количества фолликулов вследствие процессов апоптоза (гибели) от 1 миллиона при рождении девочки до 250 000-300 000 в период менархе (к началу первой менструации).
Процесс «истощения» фолликулярного аппарата происходит постоянно, усиливаясь к концу репродуктивного периода – после 37 лет (т.е. за 10 и более лет до наступления менопаузы). К этому моменту в яичниках остается примерно 25 000 фолликулов, а к перименопаузе – всего около 1 000. Лишь 300-400 фолликулов овулируют от момента менархе до наступления менопаузы, остальные подвергаются атрезии (исчезновению).
Гормонально-независимый этап развития фолликула длится от 180 до 300 суток. Развитие фолликулов на этом этапе обеспечивается внутрияичниковыми факторами; количество «проснувшихся» фолликулов, а также доля фолликулов, подвергающихся атрезии, не зависят от индукторов овуляции и уровня гонадотропинов в крови.
Ооциты из начавшего роста пула 30-300 фолликулов обречены либо на атрезию, либо на овуляцию. Механизмы атрезии и апоптоза обеспечивают выживание наиболее перспективных фолликулов и, возможно, селекцию генетически здоровых ооцитов.
По достижении частью фолликулов определенных размеров начинается гормонально-зависимая фаза. Происходит селекция и рост доминантного фолликула, что зависит от концентрации гонадотропинов (ФСГ и ЛГ) и многих внутрияичниковых регулирующих субстанций.
Таким образом, расход запаса фолликулов и ооцитов происходит по законам внутрияичниковой регуляции и не зависит от применения индукторов овуляции.
Индукторы овуляции влияют на уже зреющие фолликулы, дошедшие до стадии селективных, не затрагивая примордиальных. Индукторы овуляции не способствуют истощению фолликулярного резерва, снижению фертильности, приближению возраста менопаузы.
Не подлежит сомнению, что в программе ЭКО лишь большое число получаемых фолликулов (8-12) и, как следствие, ооцитов (6-10) и эмбрионов (5-8) позволяет отобрать для переноса наилучшие по качеству эмбрионы, соответствующие классу А (или хотя бы классу В). У пациенток с «бедным ответом», при общем числе получаемых эмбрионов эта задача становится фактически неразрешимой.
На практике это приводит к тому, что приходится использовать для переноса эмбрионы, не выбранные в качестве лучших, а «те, что есть» или вообще прервать лечебный цикл при наличии в них очевидных дефектов раннего эмбриогенеза.
При слабом («бедном») ответе отбор ооцитов и эмбрионов основывается не на показателе их качества, а лишь на характеристике жизнеспособности, что снижает эффективность лечения.
Старение как причина снижения репродуктивного потенциала и как фактор риска «бедного ответа» в программе ЭКО
В биологическом отношении старение универсально и неизбежно. Скорость процессов старения репродуктивной системы определяется взаимодействием между генетическими факторами и многообразными влияниями окружающей среды.
Окончательному угасанию репродуктивной функции, т.е. менопаузе, предшествует поздний репродуктивный период, в котором отмечается прогрессирующее снижение функции яичников. Его характерными особенностями являются увеличение частоты ановуляторных циклов, изменение длительности менструального цикла и количества крови, теряемой во время менструации.
Гормональная функция яичников прекращается в возрасте менопаузы, приблизительно в 50 лет, а способность к зачатию исчезает у женщин гораздо раньше – в среднем после 40 лет.
Причины «бедного ответа» не связанные с возрастом
У молодых женщин функция яичников может быть потеряна вследствие преждевременного истощения (недостаточности) яичников, их оперативного удаления или обширной двухсторонней резекции, приведшей к развитию посткастрационного синдрома.
Основные причины развития преждевременной недостаточности яичников без хирургического вмешательства:
Развитие в последние годы технологий криоконсервации ооцитов позволяет обеспечивать сохранение генетического материала для дальнейшего деторождения.
Также необходимо указать на некоторые причины, приводящие к ослаблению чувствительности яичников, которые могут иметь место у молодых женщин:
Программы ЭКО, используемые для профилактики «бедного ответа»:
Выбор протокола стимуляции функции яичников – строго индивидуален.
Сказка о потерянных фолликулах: оцениваем овариальный резерв
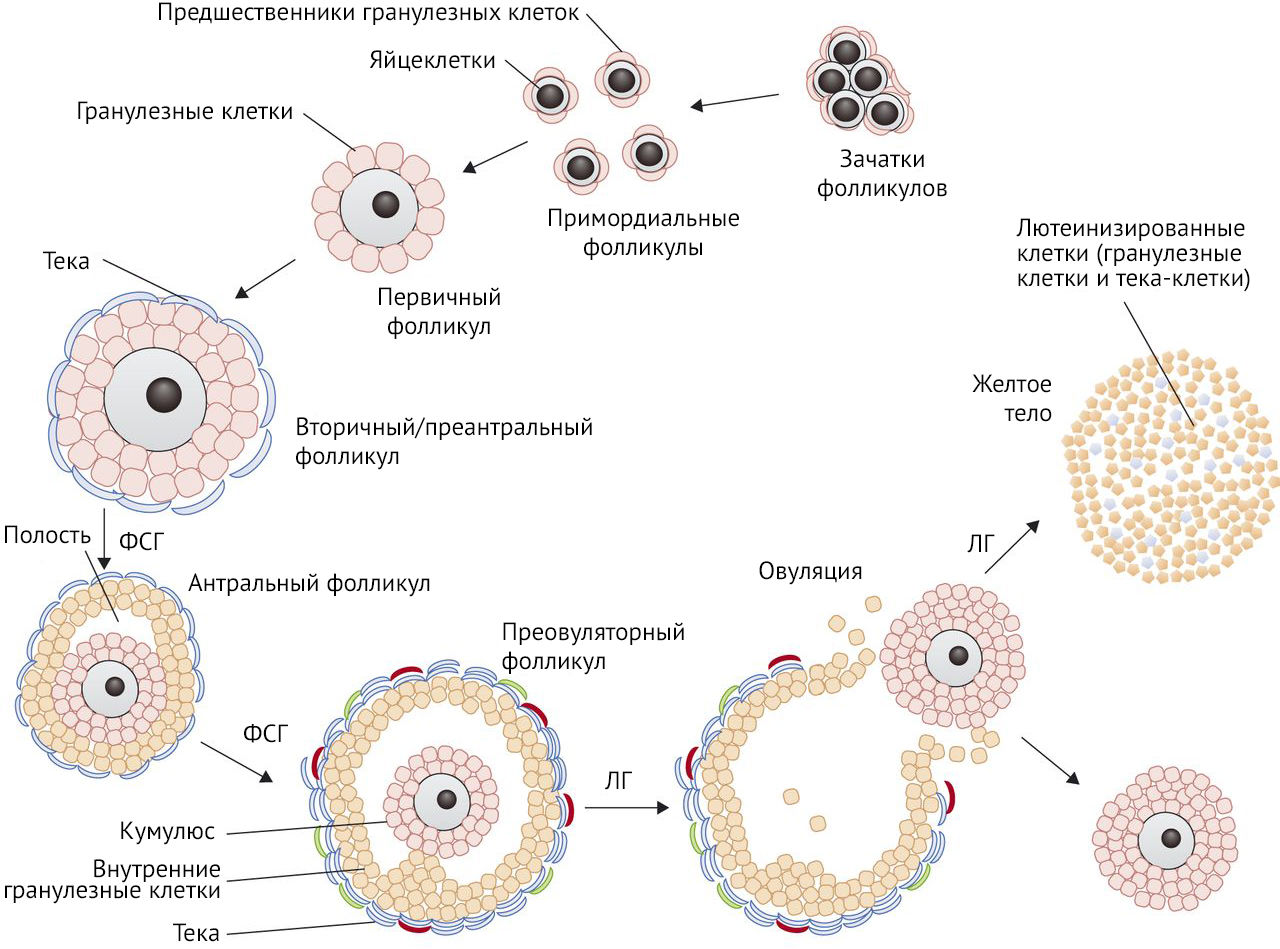
Девочка появляется на свет, имея при себе один-два миллиона примордиальных фолликулов. К моменту первой овуляции их количество сокращается до 400 тысяч, однако это все еще огромный пул фолликулов, которого хватило бы примерно на тысячу лет ежемесячных овуляций. Но после 30 лет вероятность зачатия стремительно уменьшается, а к 50–55 годам наступает период менопаузы, связанный с естественным истощением яичника. Так куда же пропадает столь ценный для женщины запас фолликулов и зачем врачу акушеру-гинекологу знать состояние овариального резерва?
Для начала следует вспомнить фолликулогенез: от рождения и до момента первой менструации в яичниках присутствуют только примордиальные фолликулы с первичными ооцитами, часть которых подвергается атрезии. Несколько примордиальных фолликулов, находясь в аваскулярной зоне яичников в течение нескольких месяцев, стимулируются местными факторами роста и созревают до стадии вторичного фолликула. Далее под действием преимущественно фолликулостимулирующего гормона вторичный фолликул превращается в третичный, или антральный. Поздний третичный, или преовуляторный, фолликул в момент овуляции разрывается, выпуская ооцит в маточную трубу.
.
Рисунок 1 | Схема стадий фолликулогенеза
Развитие первичного фолликула до преовуляторного занимает более 120 дней. После того, как он становится преантральным фолликулом диаметром около 0,2 мм, ему требуется около 65 дней для превращения в преовуляторный фолликул. Группы фолликулов постоянно развиваются, но «отбирается» и становится доминирующим фолликулом только один, а все остальные подвергаются атрезии.
Исследование овариального резерва представляет собой косвенную оценку оставшегося фолликулярного пула женщины. Результаты исследования могут помочь дифференцировать женщин с нормальным и плохим ответом яичников во время стимуляции, а также выявить женщин, которым необходима консервация яйцеклеток перед медицинскими вмешательствами. Также немаловажна оценка резерва в периоде пременопаузы, так как это позволяет вовремя назначить заместительную гормонотерапию, избавив женщину от неприятных симптомов в менопаузе.
На данный момент для оценки овариального резерва, помимо ультразвукового исследования, используются четыре маркера: фолликулостимулирующий гормон, эстрадиол, ингибин В и антимюллеровский гормон, а также тест с использованием кломифена.
Ультразвуковая визуализация
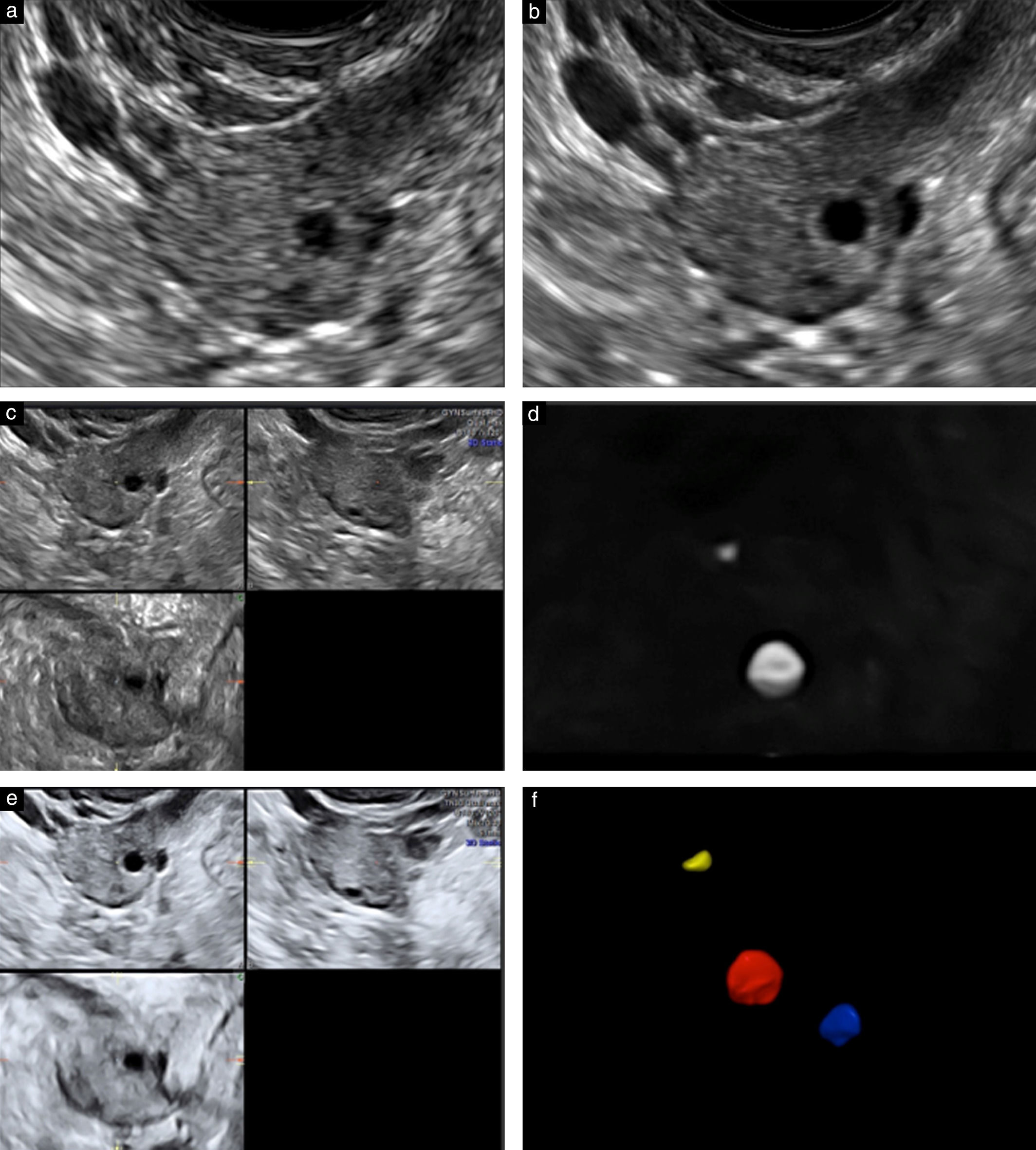
Ультразвуковой метод подсчета фолликулов считается одним из лучших маркеров для оценки функционального резерва яичников, прогнозирования ответа на стимуляцию гонадотропином и для определения вероятности беременности после ЭКО. Исследование помогает предсказать как плохой, так и чрезмерный ответ яичников, и поэтому полезен для индивидуализации оптимальной дозы гонадотропина.
В раннюю фолликулярную фазу (2–5 дни менструального цикла) производится подсчет фолликулов диаметром от 2 до 10 мм, на основании чего рассчитывается доза гонадотропина для стимуляции яичников и оценивается ее эффективность.
.
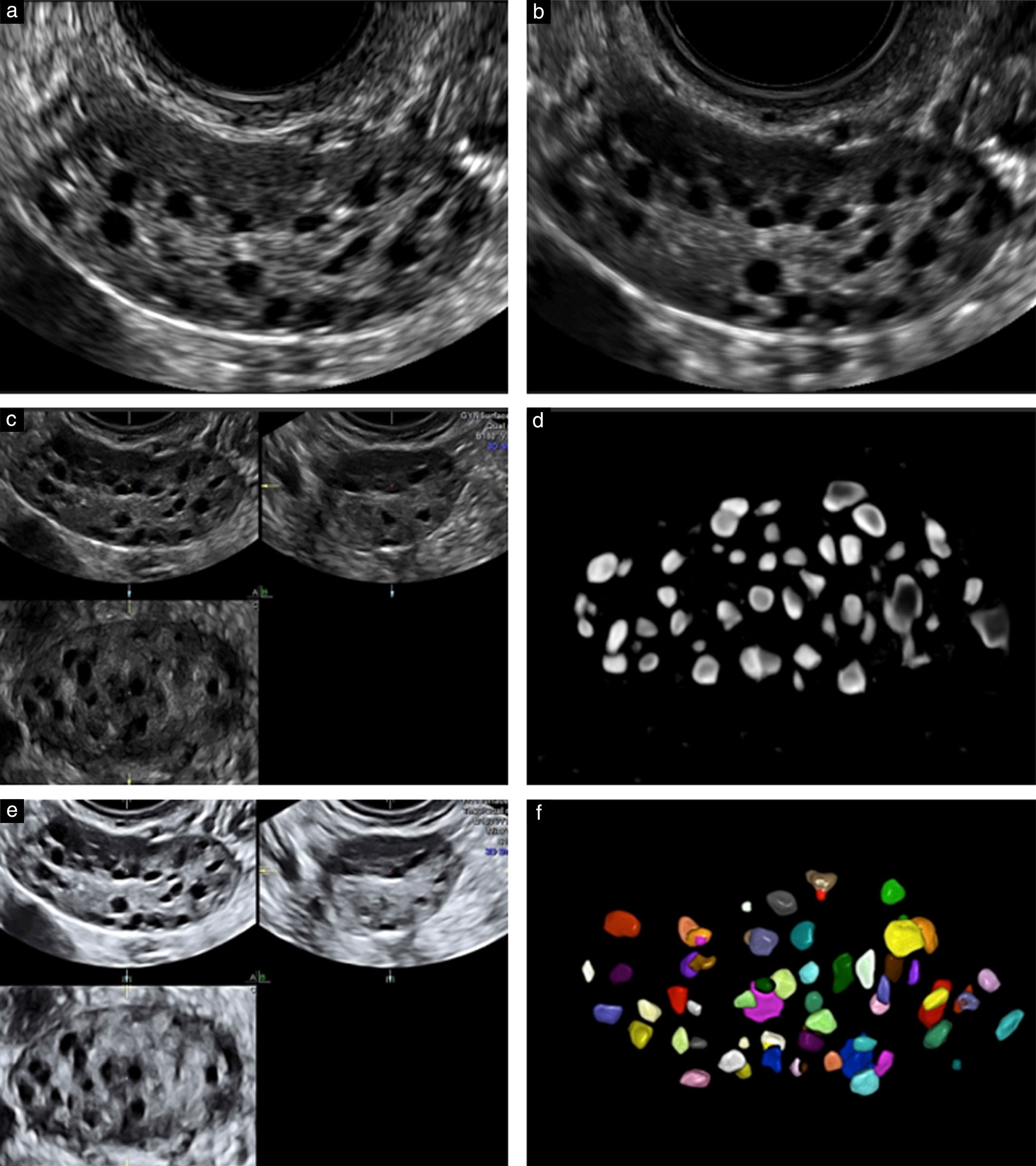
Рисунок 2, 3 | Ультразвуковая картина яичников с нормальным и сниженным количеством фолликулов
Таблица 1 | Интерпретация результатов подсчета фолликулов в общей гинекологической практике и перед стимуляцией яичников
Таблица 2 | Интерпретация результатов подсчета фолликулов перед стимуляцией яичников
Биохимические маркеры
В стандарты диагностики входят два маркера: фолликулостимулирующий гормон (ФСГ) и антимюллеровский гормон (АМГ).
Фолликулостимулирующий гормон (ФСГ) — гликопротеиновый гормон, который вырабатывается и накапливается в передней доле гипофиза и влияет на функцию половых желез, в частности на рост и созревание фолликулов. Его базальная концентрация увеличивается на 2–4 день цикла и зависит от уровня эстрадиола и ингибина В, а также возраста женщины. Результаты теста варьируются в зависимости от цикла, но анализ получил широкое распространение из-за своей простоты и доступности.
Для оценки овариального резерва имеет значение повышение уровня ФСГ (> 10–20 МЕ/л), так как организм по мере истощения резерва будет активно стимулировать рост оставшихся фолликулов, и, чем их меньше, тем выше уровень ФСГ.
В первую очередь этот метод используется для прогнозированиия слабого ответа на стимуляцию ( 18 МЕ/л овариальный резерв считается истощенным, менструальная функция прекращается и женщина входит в менопаузу.
Антимюллеровский гормон (AMГ) — пептидный фактор роста семейства трансформирующих факторов роста бета (TGF-β) — хорошо известен своей ролью в дифференцировке по половому признаку. У женщин АМГ вырабатывается и секретируется зернистыми клетками фолликулов примерно с 36 недели гестации и до менопаузы. Уровень АМГ очень низок и едва выявляется в неонатальном периоде, но, тем не менее, небольшое его увеличение происходит через несколько недель после рождения, а пик достигается в возрасте около 25 лет. Функция антимюллеровского гормона в организме женщины репродуктивного возраста заключается в участии в созревании фолликулов за счет подавления роста соседних примордиальных фолликулов и уменьшения их чувствительности к ФСГ, что создает условия для овуляции только одного фолликула в каждом менструальном цикле. Так как АМГ синтезируется растущими фолликулами, его концентрация напрямую зависит от их количества. В свою очередь пул небольших растущих фолликулов параллелен общему количеству первичных фолликулов, и во время ранней фолликулярной фазы количество антральных фолликулов и уровни AMГ коррелируют, что позволяет использовать данный маркер для оценки овариального резерва. Преимущество данного маркера в стабильности показателей в отдельном цикле и между циклами.
Сывороточные уровни AMГ снижаются с возрастом — начиная с 21 года уровень этого гормона ежегодно уменьшается на 5,6 %, и за 3–5 лет до наступления менопаузы АМГ перестает обнаруживаться при анализе.
С 2013 года ESHRE (Европейское общество репродукции человека и эмбриологии) и NICE (Национальный институт здравоохранения и клинического совершенствования) рекомендуют измерять уровень AMГ перед проведением ЭКО, чтобы индивидуализировать тактику стимуляции яичников. Консенсус NICE устанавливает пороговое значение АМГ 0,75 нг/мл (5,4 пмоль/л) для прогнозируемого низкого ответа на стимуляцию и 3,5 нг/мл (25 пмоль/л) для сильного ответа.
Недавние исследования показали, что AMГ демонстрирует лучшие результаты по сравнению с ФСГ и ингибином В при прогнозировании ятрогенной потери фолликулов. Также его анализ позволяет отслеживать изменения яичникового резерва во время химиотерапии. Сообщается о снижении уровня АМГ на 55 % после одного цикла ХТ, а также о корреляции базовых уровней АМГ с уровнями АМГ после первого цикла ХТ, поскольку они оставались выше у пациенток с более высокими базовыми уровнями АМГ в сыворотке. Лучевая терапия также признана высокотоксичной для яичников даже в низких дозах и связана с крайне низкими или необнаружимыми значениями АМГ у пациенток после лечения. Кроме того, можно оценить овариальный резерв после оперативного вмешательства на яичниках (эндометриомы, кисты и т. д.) путем сравнения уровней AMГ до и после операции. Операция по удалению эндометриом, требующая резекции участка ткани яичника, приводит к значительному снижению уровня АМГ, выраженность чего также коррелирует с двусторонностью поражения и тяжестью эндометриоза. Поэтому крайне важно учитывать эти последствия перед операцией у пациенток с эндометриозом, в будущем планирующих беременность.
Другие маркеры, такие как ингибин В и эстрадиол, имеют широкую вариабельность показателей в зависимости от цикла и не могут быть изолированно использованы в качестве достоверного маркера для оценки овариального резерва, однако стоит сказать пару слов и о них.
Ингибин В — гликопротеиновый гормон, который выделяется в основном преантральными и антральными фолликулами. Его концентрация напрямую зависит от их количества: чем меньше фолликулов, тем ниже уровень ингибина В. Благодаря отрицательной обратной связи с центром, контролирующим секрецию ФСГ, уменьшение концентрации ингибина В приводит к повышению секреции гипофизом ФСГ и к его более высоким уровням в ранней фолликулярной фазе.
Эстрадиол — стероидный гормон из группы эстрогенов, секретируются развивающимися фолликулами. Как и ингибин В, эстрадиол посредством отрицательной обратной связи изменяет уровень ФСГ — увеличение эстрадиола уменьшает секрецию ФСГ. Повышение эстрадиола > 60–80 пг/мл в раннюю фолликулярную фазу может свидетельствовать об ускоренном развитии фолликулов с истощением фолликулярного аппарата, а также общем старении репродуктивной системы. Измерение эстрадиола полезно в случае с изолированным ложно-низким уровнем ФСГ, так как повышенный эстрадиол может замаскировать повышение ФСГ за счет обратной связи.
Снижение эстрадиола и ингибина В свидетельствует об уменьшении количества фолликулов в пременопаузальный период и у женщин с первичной недостаточностью яичников.
Провокационная проба с кломифеном (СССT)
Для начала следует сказать, что на данный момент проба не входит в стандарты первичной оценки функционального резерва яичников и может быть использована в случаях с немолодыми пациентками, имеющими трудности с зачатием при нормальном уровне фолликулостимулирующего гормона.
Кломифен представляет собой нестероидный блокатор эстрогеновых рецепторов — его прием приводит к снижению уровня эстрадиола, что посредством обратной связи должно повлиять на секрецию ФСГ, увеличивая ее.
CCCT (Clomiphene Citrate Challenge Test) основан на измерении уровня сывороточного ФСГ до (3-й день цикла) и после (10-й цикл цикла) приема кломифена (100 мг/сут с 5 по 9 дни цикла). Повышение концентрации ФСГ в любой из этих дней свидетельствует о снижении резерва яичников. По данным некоторых исследований, посвященных ЭКО, пациенткам с увеличением ФСГ на 10 день после пробы для индукции овуляции может потребоваться большая дозировка препаратов, а частота беременностей у них ниже. Но, учитывая вариабельность результатов этого теста в зависимости от цикла, его прогностическая ценность невелика.
Источники:
Многие современные женщины откладывают рождение ребенка из-за получения образования и карьерного роста в уверенности, что всегда, в крайнем случае, смогут обратиться к методам вспомогательных репродуктивных технологий.
При этом, большинство из них не осознают, какие процессы протекают ежемесячно в их яичниках и, решаясь на материнство в старшем возрасте, сталкиваются со значительными проблемами.
Как же можно оценить состояние яичников, так называемый «овариальный резерв», который свидетельствует о количестве фолликулов, находящихся в тканях яичника?
Причины снижения овариального запаса
В первую очередь это возраст женщины. Женщины рождаются с определенным числом фолликулов в яичниках(≈ 1-2 млн.), которое постепенно уменьшается в результате апоптоза и овуляции в течение жизни.
На протяжении большей части репродуктивного периода жизни женщины запас фолликулов истощается равномерно, однако после 37-ми лет этот процесс активизируется. Несмотря на то, что до менопаузы остается порядка 10-ти лет, этот возраст уже можно оценивать как критический в связи с тем, что в дальнейшем овариальный запас яичников уже в значительной степени снижен. Бесспорно, не стоит забывать об индивидуальных особенностях каждой женщины:
Как мы видим, границы, формирующие биологический возраст женщины, достаточно широки.
Определение и анализ овариального резерва яичников
1. Лабораторные показатели овариального резерва
Для того чтобы определить овариальный запас яичников пациентки, врач может назначить анализы на половые гормоны. В частности, специалиста интересуют следующие показатели:
Уменьшение овариального резерва женщины влечет за собой усиление гипофизарной функции ФСГ. Именно по этой причине определение уровня ФСГ в начале менструального цикла (2-3 день) расценивается как определяющий прогностический маркер. Повышение уровня ФСГ (в том числе в незначительной степени) свидетельствует о том, что овариальный резерв снижается. При этом у пациентки может сохраняться регулярный менструальный цикл.
Если уровень ФСГ остается в пределах нормы, но отмечается повышение базального уровня эстрадиола до значений более 250 пг/мл, такие результаты также можно расценить как показатель снижения овариального резерва. Если же яичники находятся в хорошем функциональном состоянии, то у женщин в позднем репродуктивном периоде (38-42 года) уровень эстрадиола не превышает 80 пг/мл на третий день менструального цикла в совокупности с нормальной концентрации ФСГ.
Ингибин В (вещество, которое вырабатывается в фолликулярном аппарате яичников) препятствует росту ФСГ. В том случае, если уровень ингибина В на 2-3 день менструального цикла составляет менее 45 пг/мл, можно говорить об уменьшении числа фолликулов.
АМГ также вырабатывается в фолликулах, но только в тех, диаметр которых превышает 8мм. На основании этого снижение АМГ принято считать наиболее показательным маркером уменьшения овариального запаса яичников.
Однако, учитывая невысокую специфичность и чувствительность этих тестов, их применение из в широкой практике нецелесообразно.
2. УЗИ
Важная роль в оценке овариального резерва принадлежит ультразвуковому исследованию органов малого таза, в процессе которого не только вычисляется объем яичников, но и подсчитывается количество антральных фолликулов.
Трансвагинальный метод УЗИ позволяет измерить антральные фолликулы (их диаметр варьируется от 2 до 8 мм) и подсчитать их количество, которое напрямую коррелирует с числом микроскопических примордиальных фолликулов, содержащих предшественники яйцеклетки. Таким образом, УЗИ позволяет, не прибегая к проведению микроскопического исследования, оценить овариальный запас яичников.
Объем яичников также позволяет косвенно судить об овариальном запасе. Так, если наблюдается снижение числа антральных фолликулов на фоне уменьшения объема яичников, это позволяет говорить об овариальном старение. Эти симптомы могут обнаруживаться еще до того момента, как начинает повышаться уровень ФСГ.
3. Допплеровское картирование
Для того чтобы яичники нормально функционировали, требуется адекватное кровоснабжение. Выяснить, не нарушен ли кровоток, возможно с помощью цветного допплеровского картирования, которое выполняется во время ультразвукового исследования.
Факторы, влияющие на фолликулярный резерв яичников
Кроме физиологических факторов, на овариальный резерв негативно влияют различные патологические состояния.


 Также практически значимым маркером фолликулярного резерва, является определяемое с помощью УЗИ на 2-3 день менструального цикла число фолликулов до 10 мм в диаметре:
Также практически значимым маркером фолликулярного резерва, является определяемое с помощью УЗИ на 2-3 день менструального цикла число фолликулов до 10 мм в диаметре: