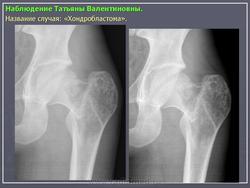
Атипичная хрящевая опухоль что такое
Онкология. КСС. Хрящеобразующие опухоли. Хрящевые псевдоопухоли. +
Хрящеобразующие опухоли
Такие опухоли характеризуются формированием гиалинового или миксоидного хряща, в то время как фиброзный и эластический хрящи являются редкими компонентами. Как и большинство костных опухолей, доброкачественные хрящевые опухоли встречаются гораздо чаще злокачественных.
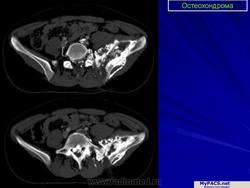
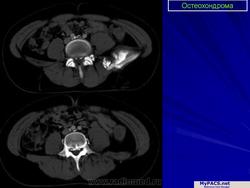
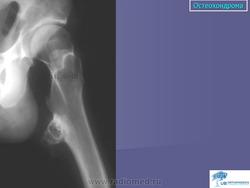
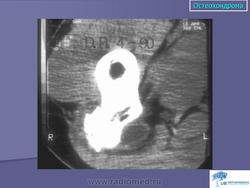
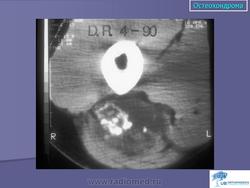
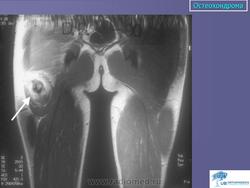
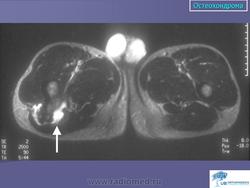
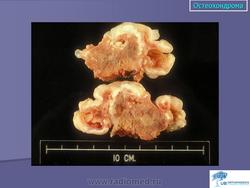
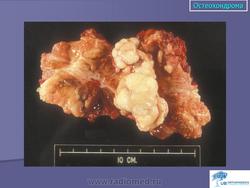
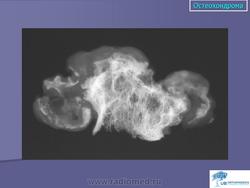
Остеохондрома (костно-хрящевой экзостоз). Это доброкачественный грибовидный отросток, соединенный с помощью костной ножки с подлежащим метафизом. Головка этого грибовидного образования покрыта хрящом. Остеохондрома бывает одиночной и множественной. Последний вариант относится к множественному наследственному экзостозу, который наследуется по аутосомно-доминантному типу. Полагают, что одиночная остеохондрома возникает из-за смещения боковой порции ростковой зоны, которая затем пролиферирует в косом направлении по отношению к оси кости и в направлении от ближайшего сустава. Как правило, такая опухоль обнаруживается в позднем юношеском возрасте или у молодых взрослых лиц (в то время как множественные остеохондромы определяются уже в детстве). По неизвестным причинам мужчины поражаются в 3 раза чаще женщин. Остеохондрома обычно растет от метафиза, локализуясь рядом с ростовой пластинкой длинных трубчатых костей. Иногда опухоль развивается из костей таза, лопаток, ребер. При локализации в указанных губчатых костях остеохондрома, как правило, имеет короткую ножку. Наконец, совсем редко эта опухоль поражает короткие трубчатые кости кистей и стоп.

Хондросаркома. Это группа опухолей с широким спектром клинических и патологических проявлений. Особенностью, общей для всех них, является продукция опухолевого хряща. Хондросаркома морфологически подразделяется на основной интрамедуллярный (центральный) и юкстакортикальный, а также на светлоклеточный, недифференцированный и мезенхимальный варианты. Эта опухоль встречается в 2 раза реже, чем остеосаркома, и представляет собой вторую по частоте злокачественную матрикспродуцирующую опухоль кости. Хондросаркома возникает на 4-м десятилетии жизни или позднее. Светлоклеточные и особенно мезенхимальные варианты бывают у 20-30-летних лиц. Опухоли поражают мужчин в 2 раза чаще, чем женщин. Хотя значительное количество хондросарком возникает на основе предсуществующей энхондромы, только немногие из этих опухолей развиваются в предсуществующих остеохондромах, хондробластомах, при фиброзной дисплазии или болезни Педжета.
Хондросаркома нередко появляется в центральных частях скелета, таких как кости таза, плечевые кости и ребра. Светло-клеточный вариант склонен к росту в эпифизах длинных трубчатых костей. В противоположность энхондроме хондросаркома редко поражает дистальные отделы конечностей. Как правило, эта опухоль болезненна и весьма быстро растет. Узловой вариант роста хряща сопровождается рентгенологически заметным внутрикостным фестончатым рисунком. Медленно растущая хондросаркома низкой степени злокачественности приводит к реактивному истончению коркового слоя, в то время как более агрессивная опухоль высокой степени злокачественности разрушает корковый слой и формирует мягкотканную массу. Обызвествленный матрикс выглядит на рентгеновских снимках в виде хлопьевидных рентгеноплотных участков.
Основной вариант хондросаркомы состоит из малигнизированного гиалинового и миксоидного хряща. Крупная опухоль построена из узлов, сформированных серовато-белой, частично полупрозрачной блестящей тканью. В преимущественно миксоидных вариантах ткань опухоли вязкая, студенистая и как бы стекает с поверхности разреза. Весьма типично наличие пятнистых кальцификатов, а зоны некроза в центре опухоли могут превращаться в кистозные полости. Прилежащий корковый слой утолщен или эрозирован, опухоль растет с обширным «фронтом давления» в окружающие мягкие ткани. Малигнизиоованный ХРЯЩ инфильтрирует костномозговую полость и костные балки. В зависимости от степени гистологической дифференцировки в ткани новообразования варьирует уровень целлюлярности, клеточной атипии и митотической активности. При низкой степени злокачественности (1-я степень) и высокой степени дифференцировки отмечается гиперцеллюлярность, хондроциты содержат набухшие пузырьковидные ядра и небольшие ядрышки. Изредка встречаются двуядерные клетки, фигуры митоза выявляются с большим трудом. Весьма характерна очаговая минерализация матрикса, хрящ может подвергаться энхондральной оссификации. При 3-й степени злокачественности низкодифференцированная хондросаркома характеризуется выраженной гиперцеллюлярностью и крайним полиморфизмом с причудливыми гигантскими опухолевыми клетками. Фигуры митоза обнаруживаются легко. Хондросаркомы 3-й степени злокачественности встречаются редко. Атипичный хрящ чаще всего является компонентом хондробластической остеосаркомы.
Примерно 10 % высокодифференцированных хондросарком, относящихся к основному варианту, в своем составе имеют еще один весьма злокачественный компонент в виде низкодифференцированной саркомы. Такой компонент может быть представлен тканью злокачественной фиброзной гистиоцитомы, фибросаркомы (см. ниже) и остеосаркомы. Полагают, что в таких недифференцированных хондросаркомах высокодифференцированный компонент подвергается вторичной малигнизации.
Признаками светлокле точной хондросаркомы являются: пласты, состоящие из крупных опухолевых хондроцитов с обильной и светлой цитоплазмой; многочисленные гигантские клетки типа остеокластов; формирование реактивной кости внутри очага. Последний признак можно ошибочно принять за компонент остеосаркомы.
Мезенхимальная хондросаркома представлена островками высокодифференцированного гиалинового хряща, окруженного пластами мелких и круглых клеток. Это создает некоторое сходство с гемангиоперицитомой или саркомой Юинга.
Известна прямая связь между степенью гистологической дифференцировки и биологической активностью опухоли. Хондросаркома основного варианта протекает благоприятно и, как правило, относится к 1-й или 2-й степени дифференцировки. Пятилетняя выживаемость пациентов с опухолями 1-, 2- и 3-й степени составляет соответственно 90, 81 и 43 %. Опухоли 1-й степени не дают метастазов, а хондросаркомы 3-й степени имеют признаки диссеминации в 70 % случаев. Еще один прогностический критерий определяется размером опухоли. Хондросаркома, превышающая в диаметре 10 см, отличается гораздо более агрессивным поведением, чем аналог меньшего размера. При развитии гематогенных метастазов поражаются легкие и кости.
Хондросаркома
Хондросаркома – гетерогенная группа неэпителиальных злокачественных опухолей хрящевой ткани.
Хондросаркомы разделяют на первичные, возникающие в интактных костях, и вторичные – развивающиеся из хондром, хрящевой ткани остеохондром, а также из костно-хрящевых экзостозов или из участков поражения при дисхондроплазии.
Чаще всего вторичные хондросаркомы развиваются у лиц старше 40 лет.
Что провоцирует / Причины Хондросаркомы:
Точные причины первичной хондросаркомы неизвестны. Наиболее склонны к малигнизации хондромы, костно-хрящевые экзостозы, очаги дисхондроплазии.
К факторам, способствующим малигнизации в первую очередь следует отнести:
• неадекватное лечение, в частности проведение экономной резекции при хондроме кости или неполное удаление костно-хрящевого экзостоза;
• длительное наблюдение за выявленным доброкачественным хрящевым образованием. Рентген-контроль за вновь выявленным хрящевым образованием должен производиться в I квартале – ежемесячно. При остутствии признаков роста за этот период – в течение последующего года ежеквартально. Далее – 1 раз в год при отсутствии клинических жалоб.
Наиболее предрасположены к малигнизации экхондромы, особенно плоских костей и межвертельной области бедра. Энхондромы костей кистей и стоп озлокачествляются редко.
Другое редкое онкологическое состояние называется энхондроматозом и может увеличить этот риск.
У людей с такими редкими генетическими заболеваниями как наследственные множественные экзостозы и синдром Маффуччи, тоже может развиться хондросаркома.
При множественных костно-хрящевых экзостозах малигнизация в них развивается асинхронно.
Патогенез (что происходит?) во время Хондросаркомы:
Межклеточное вещество представлено по-разному в количественном и качественном отношении. Это может быть матрикс зрелого гиалинового хряща или же миксоидная ткань. В зависимости от вида межклеточного вещества меняется и форма хонлроцитов. В хондроидном матриксе хондроциты овальные, лежат в лакунах. В миксо-идном матриксе хондроциты обладают веретено-видной или звездчатой формой, лакуны не определяются. При отсутствии миксоидной стромы хондроциты также могут быть веретеновидными, что характерно для высоко злокачественных хонд-росарком. Вокруг отдельных долек опухоли местами намечается новообразование реактивной костной ткани, балки которой окаймлены остеобластами. Такой же реактивный остеогенез порою отмечается и в толще опухоли. В интрамедуллярной хондросаркоме осуществляется разрушение нормальной губчатой кости и разрастание опухолевого хряша между балками. При инвазивном росте периферической хондросаркомы происходит разрушение кортикального слоя, а тяжи опухолевых клеток видны в окружающих мягких тканях.
Различают три гистологические степени злокачественности хондросаркомы.
1-я степень злокачественности хондросаркомы. Хондроциты обладают мелкими плотными ядрами, лишь немногие ядра превышают диаметр 8 мкм. Число многоядерных (обычно двуялерных) клеток невелико. Строма представлена, главным образом, хондроидом, миксоидной ткани немного или же нет совсем. В некоторых участках опухоли встречаются группы более крупных клеток с плеоморфными ядрами, но общее число клеток умеренное, фигур митоза нет.
2-я степень злокачественности хондросаркомы. Общее число клеток более значительное, чем в предыдущем случае, и в то же время объем матрикса относительно меньше. В лакуне обычно находится две и более клеток. Особенно много клеток располагается в периферических отделах опухолевых долек, где матрикс может даже отсутствовать. Фигуры митоза, как правило, единичные. Везикулярные или гиперхромные ядра хондроцитов, расположенных в центральных отделах долек, увеличены. Зоны некроза либо мелкие, либо крупные, занимающие всю дольку опухоли. Строма чаще всего миксоидная.
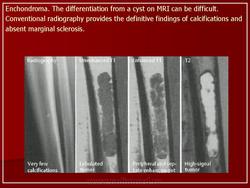
В большинстве случаев все дольки опухоли имеют одну и ту же степень злокачественности, однако в некоторых случаях в разных дольках она варьирует от 1-й до 3-й степени. Поэтому, чтобы составить полное представление о степени злокачественности хонлросаркомы, необходимо исследовать несколько кусочков опухоли и несколько срезов каждого кусочка. Наиболее злокачественные картины обнаруживаются в мягких миксоидных или геморрагических очагах опухоли. При лифференииальной лиагностике хонлросаркомы наибольшие трудности представляют высокодифференцированная форма (1-я степень злокачественности). Она имеет большое сходство с энхондромой, остеохондромой, синовиальным хондроматозом. В таких случаях решающее значение принадлежит результатам рентгенологического исследования. Поскольку в ряде случаев микроскопическое исследование не позволяет провести дифференциальную диагностику, патологоанатом может пользоваться следующими заключениями: «хрящевая опухоль с неопределенным потенциалом злокачественности» или «пограничная хрящеобразующая опухоль».
Симптомы Хондросаркомы:
Начало озлокачествления доброкачественных хрящевых образований клинически установить трудно, так как заболевания имеют длинный латентный период. Прогрессивный рост опухоли, появление и заметное усиление болей дают основание заподозрить малигнизацию хондромы.
Хондросаркомы костей таза нередко достигают больших размеров и проявляются болями с иррадиацией в спину или бедро (по ходу седалищного нерва; вследствие сдавления седалищного сплетения), симптомами, связанными с давлением на шейку мочевого пузыря, односторонним отеком конечности вследствие сдавления подвздошной вены или же наличием безболезненной опухоли брюшной полости.
Отличительной чертой периферических сарком является их способность к прорастанию псевдокапсулы с образованием сателлитных узлов опухоли, называемых также «прыгающими метастазами». Сателлитные узлы представляют собой фокусы опухолевой ткани, которые непосредственно не связаны с основной опухолевой массой и часто возникают в реактивной зоне («псевдокапсуле») или прилегающей нормальной ткани.
Диагностика Хондросаркомы:
Для диагностики хондросаркомы могут быть необходимы различные тесты и исследования. Обычно, рентгена болезненного участка кости достаточно, чтобы идентифицировать это новообразование. Другие диагностические процедуры онкологического скрининга часто выполняются с целью, чтобы проверить степень распространения рака в другие места организма.
Рентгенологическими признаками озлокачествления опухоли хрящевой ткани являются быстрое нарастание деструкции, разрушение кортикального слоя, которое может наблюдаться на небольшом участке, выхода опухоли в прилежащие к кости мягкие ткани. Периостальные наслоения в виде козырька или спикул выражены нерезко.
При костно-хрящевых экзостозах первыми признаками малигнизации являются боли и быстрый рост экзостоза, несоответствие клинически определяемого размера опухоли рентгенологически выявляемому. Малигнизация происходит за счёт хрящевой части, поэтому пальпируемая опухоль бывает больших размеров, чем видимая на рентгенограмме. Рентгенологическая картина характеризуется нечёткостью границ костно-хрящевого экзостоза, смазанностью его контуров, очагами деструкции в костном основании экзостоза.
По локализации хондросаркомы разделяют на центральные и периферические. Центральные возникают внутри кости, периферические – на поверхности кости.
При центральных хондросаркомах рентгенологически выявляются внутрикостные участки деструкции, имеющие обычно неправильную округлую форму и нерезкие очертания. В этих случаях также на фоне опухоли обычно определяются пятнистые вкрапления обызвествлений. При локализации опухоли в длинных трубчатых костях участок поражения может представляться веретенообразно утолщенным.
Периферическая хондросаркома представляется в виде бугристого образования, контрастно выявляемого на фоне прилегающих к кости мягких тканей. В месте непосредственного прилегания опухоли к кости отмечается эрозированность поверхности кортикального слоя или неравномерное склеротическое уплотнение ее. В толще опухолевого образования выявляются очаги обызвествлений, создающие картину крапчатости. По краям опухоли нередко определяются тяжистые обызвествления. Очертания опухоли, как правило, нечеткие и неровные.
МРТ (магнитно-резонансная томография). Этот метод диагностики похож на компьютерную томографию, но вместо рентгеновских лучей в нём используется магнетизм для создания изображения сечений тела пациента.
Проникающая игольчатая биопсия. Для этого исследования отбирается малый образец опухоли из поражённой кости. Затем медицинский специалист изучит образец под микроскопом, чтобы определить точный тип опухоли.
Открытая биопсия. Этот тип биопсии используется редко, так как проникающая игольная биопсия гораздо быстрее и проще. При открытой биопсии кусочек кости удаляется во время незначительной операции, пока пациент находится под общим наркозом. Это онкологическое исследование понадобится, если проникающая биопсия не может быть сделана по каким-то причинам или не даёт чёткого результата.
Остеосцинтиграфия. Это более чувствительный тест, чем простая рентгенография и он отображает какие-либо аномальные участки костной ткани более чётко. Для этого исследования, небольшое количество «мягкого» радиоактивного вещества вводится в вену. Аномалия кости поглощает больше радиации, чем здоровая кость, и эти области выделяются и указываются сканером как «горячие точки».
КT (компьютерная томография). Сканирование КТ захватывает серию рентгеновских лучей, чтобы создать трёхмерное изображение внутренней части тела. Сканирование безболезненно и занимает от 10 до 30 минут. Компьютерная томография использует небольшую радиацию и причинение вреда организму этой процедурой маловероятно.
Рентген грудной клетки. У некоторых людей с хондросаркомами, раковая опухоль может распространяться в лёгкие. Рентген грудной клетки обычно делают для того, чтобы проверить так это или нет.
Дедифференцированная хондросаркома (син. хондросаркома с дополнительным мезенхимальным компонентом) является высоко злокачественной опухолью, возникающей из менее злокачественного хрящевого новообразования. Прилагательное «дедифференцированная» выбрано неудачно. Речь идет не о «дедифференцировке» зрелых хрящевых клеток, а о нарушении созревания митотически активных стволовых клеток. Частота находок «дедифференцированной» хонлросаркомы составляет И % от общего числа хондросарком. Пол и возраст пациентов значения не имеют. В среднем в течение 6-10 мес больные предъявляют жалобы на боль, отек и парестезию в месте возникновения опухоли. Локализация: «дедиффеpeнцированная» хондросаркома чаще всего поражает кости таза, проксимального конца бедренной и плечевой костей, листальные концы бедренной кости и ребер. При рентгенологическом исследовании обнаруживается или внутрикостное поражение литического типа с нечеткими контурами, или необызвествленное новообразование, расположенное в мягких тканях, но связанное с хрящевой опухолью. Очень часто имеется деструкция кортикального слоя. Обращает на себя внимание резкий контраст между хондроилной и «дедифферениированной» частями опухоли. «Дедифференцированная» хондросаркома возникает почти всегда из центральной хонлросаркомы, а та, в свою очередь, из энхонлромы. Несколько иная гистогенетическая последовательность имеет место в том случае, если «дедифференцированная» хондросаркома развивается из периферической хонлросаркомы: предшественницей последней является либо солитарная остеохондрома, либо одна из опухолей при наследственном остеохондроматозе.
Под микроскопом «недифференцированная» хондросаркома состоит из хондроида, такого же, как в высокодифференцированной хондросаркоме, и нехряшевого компонента, четко отграниченных друг от друга. Нехрящевой компонент может быть представлен тканью фибросаркомы, злокачественной фиброзной гистиоцитомы, остео-или рабдомиосаркомы, изредка ангиосаркомы. Чаще всего обнаруживается картина злокачественной фиброзной гистиоцитомы, в которой причудливо переплетающиеся пучки атипичных фибробластов чередуются с гигантскими многоядерными клетками. Фиброзно-гистиоцитарная природа клеток подтверждается при иммуногистохимическом исследовании. В некоторых опухолях обнаруживаются пучки поперечнополосатых мышечных волокон и отложения цитокератина.
При дифференциальной диагностике «дедифференцированной» хондросаркомы следует иметь в виду такие опухоли, как высоко злокачественная хондросаркома, в которой имеется много веретеновидных клеток, мезенхимальная хондросаркома, хондробластическая остеосаркома, злокачественная фиброзная гистиоиитома и фибросаркома.
Лечение Хондросаркомы:
Тип лечения будет зависеть от ряда факторов, включая размер и расположение опухолей, распространённость процесса, степень рака и общее самочувствие больного.
Так как хондросаркомы очень редки, они обычно лечатся в специализированных онкологических клиниках и центрах. Некоторые пациенты с хондросаркомой должны будут получить сочетание различных методик. Методы лечения, которые могут быть использованы при хондросаркоме: радиохирургия с применением системы стереотаксической роботизированной радиохирургии Кибер-Нож (CyberKnife® G4), хирургическое вмешательство – операция по удалению опухоли (когда это возможно), химиотерапия и лучевая терапия. Однако химиотерапия или лучевая терапия на линейном медицинском ускорителе считаются не очень эффективным средством для большинства хондросарком и, следовательно, радиохирургическое лечение опухоли и операция являются основными формами лечения.
К каким докторам следует обращаться если у Вас Хондросаркома:
Злокачественные опухоли костной и хрящевой тканей
Различают первичные и метастатические (вторичные) опухоли костной и хрящевой ткани.
Первичные опухоли возникают непосредственно из кости или хряща, а метастатические поражения наблюдаются при распространении других опухолей (например, рака легкого, молочной железы, предстательной железы и пр.) в кости.
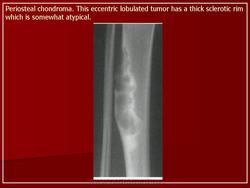
К доброкачественным опухолям костной и хрящевой тканей относятся: остеома, остеоид-остеома, остеобластома, остеохондрома, гемангиома и хондромиксоидная фиброма.
Эти опухоли не метастазируют и, как правило, не опасны для жизни больного. Оперативное удаление опухоли является единственным методом лечения, в результате которого больные полностью выздоравливают.
Остеосаркома (остеогенная саркома) является наиболее часто встречающейся первичной злокачественной опухолью кости (35%).
Наиболее часто остеосаркома выявляется в возрасте от 10 до 30 лет, однако в 10% случаев опухоль диагностируется в возрасте 60-70 лет. В среднем возрасте остеосаркома возникает очень редко. Мужчины заболевают чаще женщин. Остеосаркома чаще поражает верхние и нижние конечности, а также кости таза.
Более детальная информация об остеосаркоме представлена в разделе “Злокачественные опухоли у детей”.
Хондросаркома развивается из хрящевых клеток и занимает второе место среди злокачественных опухолей костной и хрящевой тканей (26%).
Она достаточно редко выявляется у лиц в возрасте до 20 лет.
После 20 лет риск развития хондросаркомы повышается до 75 лет. Опухоль возникает с одинаковой частотой у мужчин и женщин.
Хондросаркома обычно локализуется на верхних и нижних конечностях и в тазу, но может также поражать ребра и другие кости.
Иногда хондросаркома развивается в результате злокачественного перерождения доброкачественной опухоли остеохондромы.
Саркома Юинга названа в честь описавшего ее врача в 1921 г. Чаще всего опухоль возникает в кости, однако в 10% случаев саркому Юинга можно обнаружить в других тканях и органах. Она занимает третье место по частоте среди злокачественных опухолей костей. Наиболее часто поражаются длинные трубчатые кости верхних и нижних конечностей, реже – кости таза и другие кости. Саркома Юинга чаще всего диагностируется у детей и подростков и редко – у лиц старше 30 лет.
Фибросаркома и злокачественная фиброзная гистиоцитома (6%) развиваются из так называемых мягких тканей, к которым относятся связки, сухожилия, жировая ткань и мышцы.
Обычно эти опухоли выявляются в среднем и пожилом возрасте.
Верхние и нижние конечности и челюсть – наиболее частые локализации фибросаркомы и злокачественной фиброзной гистиоцитомы.
Гигантоклеточная опухоль кости может быть как доброкачественной, так и злокачественной.
Чаще всего встречается доброкачественный вариант опухоли.
10% гигантоклеточных опухолей кости протекают злокачественно, что выражается в метастазировании в другие части тела, а также частом местном рецидивировании после оперативного удаления.
Обычно возникают на верхних и нижних конечностях у молодых взрослых и людей среднего возраста.
Хордома (8%) возникает на основании черепа или в позвонках.
Хирургическое вмешательство и применение лучевой терапии осложнены, в связи с близким расположением спинного мозга и жизненно важных нервов. После проведенного лечения больные должны находиться под тщательным наблюдением, так как возможен повторный рост (рецидив) опухоли, спустя многие годы.
Неходжкинские лимфомы (лимфосаркомы) обычно развиваются в лимфатических узлах, но иногда могут первично поражать кость.
Множественная миелома возникает из плазматических клеток костного мозга и не относится к первичным опухолям костей.
Иногда процесс локализуется только в одной кости, но обычно наблюдается множественное поражение костной ткани.
Как часто возникают злокачественные опухоли костной и хрящевой ткани?
Первичные злокачественные опухоли костной и хрящевой ткани составляют менее 0,2% от всех форм рака.
В России в 2002 г. было выявлено 2218 случаев злокачественных опухолей костей и хрящевой ткани.
Показатель заболеваемости составил 1,6 на 100 тысяч населения.
Максимальный уровень заболеваемости (4,0 на 100 тыс.) зарегистрирован в возрастной группе 75-79 лет.
Риск развития злокачественных опухолей костной и хрящевой ткани в течение жизни составляет 0,12%.
Предполагается, что в течение 2004 г. в США может быть выявлено 2440 случаев этих опухолей.
Факторы риска развития злокачественных опухолей костной и хрящевой ткани.
При различных формах рака могут быть свои факторы риска. Наличие одного или нескольких факторов риска еще не означает обязательное развитие опухоли. Так, у большинства больных опухолями костей и хряща нет явных факторов риска.
Ниже приводятся отдельные факторы, повышающие вероятность развития злокачественных опухолей костной и хрящевой тканей.
Наследуемые гены. У некоторых больных остеосаркомой возникновение опухоли можно объяснить наличием наследственных факторов. Синдром Ли-Фраумени предрасполагает к развитию различных опухолей, включая рак молочной железы, опухолей головного мозга, остеосаркомы и других видов сарком.
Ретинобластома является редкой опухолью глаза у детей. 6-10% ретинобластом объясняется наследственными факторами. У детей с наследственной формой опухоли повышен риск развития остеосаркомы. Проведенная лучевая терапия по поводу ретинобластомы также повышает риск возникновения остеосаркомы костей черепа.
Болезнь Педжета может поражать одну или несколько костей и считается предопухолевым заболеваниям. Эта болезнь возникает чаще всего у людей старше 50 лет. При болезни Педжета кости утолщаются, но становятся хрупкими, что может приводить к переломам. В 5-10% случаев на фоне тяжелого течения болезни Педжета развиваются костные саркомы (обычно остеосаркомы).
Множественные экзостозы (разрастание костной ткани) повышают риск развития остеосаркомы.
Множественные остеохондромы образованы костной и хрящевой тканями.
Некоторые люди наследуют повышенную частоту развития множественных остеохондром, что увеличивает риск возникновения остеосаркомы.
Множественные энхондромы развиваются из хрящевой ткани и предрасполагают к повышенному риску образования хондросаркомы, хотя этот риск и незначительный.
Радиация может приводить к повышению риска развития костных опухолей. При этом обычное рентгенологическое исследование не представляет опасности для человека.
С другой стороны, высокие дозы облучения при лечении других опухолей могут повышать риск возникновения злокачественных опухолей костей.
Так, лучевая терапия в молодом возрасте, а также дозы свыше 60 Грей повышают риск образования опухолей костей.
Воздействия радиоактивных веществ (радия и стронция) также увеличивает риск развития опухолей костей, так как они накапливаются в костной ткани.
Неионизирующее излучение в виде микроволновых и электромагнитных полей, возникающих от линий электропередач, мобильных (сотовых) телефонов и бытовой техники не связано с риском возникновения костных опухолей.
МОЖНО ЛИ ПРЕДУПРЕДИТЬ ВОЗНИКНОВЕНИЕ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ КОСТНОЙ И ХРЯЩЕВОЙ ТКАНИ?
Изменение образа жизни может предотвратить развитие многих форм рака, однако это, к сожалению, не относится к опухолям из костей и хряща.
Диагностика опухолей костной и хрящевой тканей
ПРИЗНАКИ И СИМПТОМЫ ЗАБОЛЕВАНИЯ
Боль в пораженной кости – самый частый симптом опухолей костей и хряща. Поначалу боль не постоянна и беспокоит больше по ночам или при ходьбе в случае поражения нижней конечности. По мере роста опухоли боль становится постоянной.
Боль усиливается при движении и может привести к хромоте при наличии опухоли нижней конечности.
Припухлость в области боли может появиться через несколько недель. Иногда опухоль можно прощупать руками.
Переломы встречаются нечасто и могут возникать как в области самой опухоли, так и в непосредственной близости от нее.
Общие симптомы возникают при распространенном процессе и выражаются в виде потери веса и повышенной утомляемости.
МЕТОДЫ ДИАГНОСТИКИ
Стандартный рентгеновский снимок в большинстве случаев позволяет обнаружить опухоль кости, которая может выглядеть как полость или дополнительное разрастание костной ткани.
Компьютерная томография (КТ) (иногда с дополнительным введением контрастного вещества) дает возможность выявить опухоли плечевого пояса, костей таза и позвоночника.
Магнитно-резонансная томография (МРТ) особенно целесообразна при поражении позвоночника и спинного мозга.
Радиоизотопное сканирование костей с помощью технеция позволяет обнаружить как степень местного распространения опухоли, так и поражение других костей. Данный метод более эффективен по сравнению со стандартным рентгенологическим исследованием костей.
Биопсия (взятие кусочка опухоли для исследования) является обязательной, так как дает право подтвердить или исключить опухолевое поражение кости или хрящевой ткани. При этом биопсию можно выполнить иглой или во время операции.
ОПРЕДЕЛЕНИЕ СТАДИИ (РАСПРОСТРАНЕННОСТИ) ОПУХОЛЕВОГО ПРОЦЕССА
После детального обследования уточняется стадия заболевания.
Кроме того, исследование под микроскопом позволяет выяснить степень злокачественности опухоли.
Наибольшей агрессивностью обладают недифференцированные (наиболее незрелые) опухоли.
Лечение опухолей костей и хряща
ОПЕРАТИВНОЕ ЛЕЧЕНИЯ
Операция является наиболее важным методом лечения костных и хрящевых опухолей. Цель хирургического вмешательства – удаление всей опухоли в пределах здоровых тканей. При возникновении опухоли в области таза оперативное вмешательство может быть затруднено из-за расположенных рядом жизненно важных органов.
Если еще 10 лет тому назад возникновение злокачественной опухоли на конечности приводило к потере пораженной конечности, то в настоящее время наблюдается тенденция к сохранению конечности.
Часть пораженной кости может быть удалена с последующим замещением дефекта другой костью или металлическим протезом для сохранения функции конечности.
При значительных размерах опухоли сначала проводится химиотерапия или лучевая терапия, а затем после сокращения размеров опухоли выполняется сохранная операция.
Ампутации (удаление конечности) выполняются нечасто. В послеоперационном периоде больному изготавливают протез.
В случае метастатического поражения легких иногда производятся операции по удалению опухолевых узлов.
ЛУЧЕВАЯ ТЕРАПИЯ
Различают два вида лучевой терапии при лечении опухолей костной и хрящевой тканей: наружное облучение и брахитерапию. При наружном облучении источник находится вне тела.
Лучи фокусируются на область опухоли.
Брахитерапия подразумевает использование радиоактивного материала, вводимого непосредственно в опухоль. Этот вид облучения можно применять как отдельно, так и в комбинации с наружным облучением.
У некоторых больных, особенно при плохом общем состоянии, лучевая терапия может оказаться основным методом лечения.
У больных саркомой Юинга лучевая терапия является основным методом лечения.
После нерадикальной операции лучевая терапия назначается для уничтожения оставшейся части опухоли.
Облучение может быть использовано с паллиативной целью для уменьшения симптомов опухоли, например, боли.
При проведении лучевой терапии возможно появление побочных эффектов в виде изменений кожи и повышенной утомляемости. Эти явления проходят самостоятельно вскоре после окончания лечения. При облучении области таза возможно появление тошноты, рвоты и жидкого стула.
Лучевая терапия, проводимая на область грудной клетки, способна вызвать повреждение легких, что в свою очередь может привести к одышке.
Облучение в области верхних и нижних конечностей в ряде случаев сопровождается отеком, болью и слабостью. Лучевая терапия может усугубить побочные эффекты, вызванные химиотерапией.
ХИМИОТЕРАПИЯ
В зависимости от вида опухоли и стадии заболевания химиотерапия может быть использована как основное или вспомогательное (к операции) лечение.
При этом применяется комбинация противоопухолевых препаратов. Наиболее активными препаратами при этих опухолях являются: метотрексат (в высоких дозах в сочетании с лейковорином), доксорубицин и цисплатина.
Химиотерапия, уничтожая опухолевые клетки, повреждает также нормальные клетки, вызывая побочные эффекты и осложнения. Выраженность побочных эффектов зависит от типа препарата, общей дозы и длительности применения.
Из временных побочных эффектов можно отметить: тошноту, рвоту, потерю аппетита, облысение, появление язв во рту. Уменьшение количества эритроцитов, лейкоцитов и тромбоцитов в крови в результате повреждения костного мозга может вызывать малокровие (анемию), повышенную восприимчивость к инфекции, кровотечения.
Выживаемость больных с опухолями костей и хряща
Длительная (5-летняя) выживаемость больных, страдающих злокачественными опухолями костей и хряща, зависит от стадии заболевания и составляет 64-80% при ранних (I-II) стадиях и 17 – 44% при более поздних (III-IV) стадиях заболевания.
Что происходит после завершения всей программы лечения?
После прекращения противоопухолевого лечения больной должен находиться под наблюдением врачей, которые могут назначить различные исследования.
Больной, со своей стороны, может помочь быстрейшему восстановлению после операции и дополнительного лечения, соблюдая разумный образ жизни.
Если Вы курите, то бросьте эту вредную привычку. Отказ от курения улучшит Ваше самочувствие и аппетит.
Если Вы злоупотребляли алкоголем, то сократите его количество или вообще откажитесь от спиртного.
Употребляйте достаточное количество овощей и фруктов. Как можно больше отдыхайте.
Наблюдение у врачей дает возможность рано выявить рецидив (возврат) опухоли или метастазы, что позволяет во многих случаях провести эффективное повторное лечение
Мероприятия 2022 года
Архив мероприятий
Противораковое общество РОССИИ создано по инициативе ученых-онкологов и главных врачей онкологических диспансеров, представляющих более 50 регионов России, с целью претворения в жизнь программы профилактики рака в России