Атипия неясного значения шейки матки что это такое
Что такое дисплазия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 13 лет.
Определение болезни. Причины заболевания
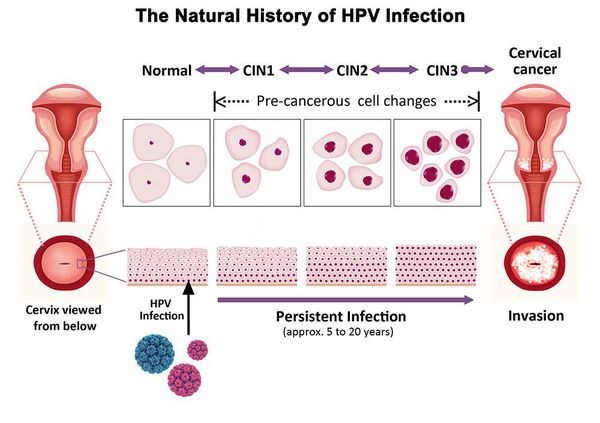
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (ЦИН), или Cervical Intraepithelial neoplasia (CIN) — это патологический процесс, при котором в толще клеток, покрывающих шейку матки, появляются клетки с различной степенью атипии (неправильного строения, размера, формы).
Основной фактор развития дисплазии и рака шейки матки — папилломавирусная инфекция (ПВИ), причем длительное персистирование именно ВПЧ высокого канцерогенного риска. У женщин с риском развития цервикальной неоплазии распространенность онкогенных типов ВПЧ чрезвычайно велика. ВПЧ становится причиной CIN 2-3 и рака шейки матки в 91,8% и 94,5% случаев соответственно. [1]
Риск цервикальной CIN 2 особенно высок у женщин, которые до этого имели опыт пересадки органов, у них выявлена ВИЧ-инфекция или они принимают иммунодепрессанты. [2]
Кроме того, была выявлена связь между пассивным курением среди некурящих и повышенным риском возникновения CIN 1. [3]
Симптомы дисплазии шейки матки
Дисплазия шейки матки, как правило, имеет бессимптомное течение, поэтому пациентки не предъявляют никаких специфических жалоб.
Патогенез дисплазии шейки матки
Критический фактор развития цервикальной интраэпителиальной неоплазии — инфицирование вирусом папилломы человека. Во многих случаях цервикальная интраэпителиальная неоплазия легкой степени отражает временную реакцию организма на папиломавирусную инфекцию и без лечения исчезает в течение полугода-года наблюдения. При цервикальной интраэпителиальной неоплазии умеренной и тяжелой степени высока вероятность встраивания вируса папилломы человека в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки E6 и Е7, которые продлевают жизнь клетки, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
Онкогенные белки ВПЧ (Е6, Е7) взаимодействуют с регуляторными белками клеток шейки матки, приводя к повышению активности онкомаркера p16INK4A, что свидетельствует о неконтролируемом размножении клеток шейки матки. Таким образом, сверхэкспрессия p16INK4A, определяемая в материале шейки матки, который получают при биопсии, является биомаркером интеграции вируса папилломы человека высокого риска в геном и трансформации эпителиальных клеток под действием вируса, что делает эту информацию полезной при оценке прогноза развития предраковых и злокачественных поражений, связанных с инфицированием генитального тракта вирусом папилломы человека. [5]
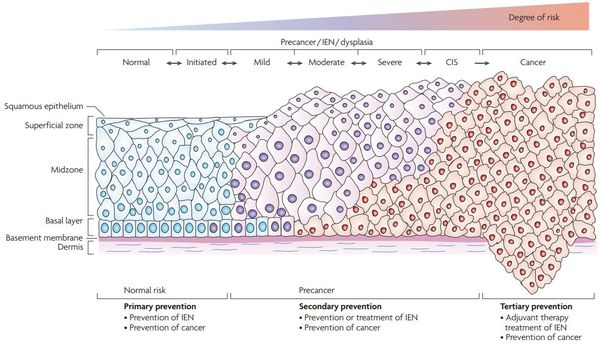
Классификация и стадии развития дисплазии шейки матки
Для постановки цитологического диагноза (по результатам цитологического исследования соскобов шейки матки и цервикального канала с окрашиванием по Папаниколау (Рар-тест) или жидкостной цитологии) используется классификация Бетесда (The Bethesda System, 2014), основанная на термине SIL (Squamous Intraepithelial Lesion) – плоскоклеточное интраэпителиальное поражение. [10]
Выделяют три вида результатов соскобов с поверхности шейки матки (экзоцервикса):
Классификация Папаниколау
Существуют также гистологические классификации для оценки материала, полученного при биопсии.
По классификации R. M. Richart (1968) в зависимости от глубины поражения поверхностного клеточного слоя шейки матки выделяют:
В приведенной ниже таблице даны соотношения классификаций предраковых поражений шейки матки. [9]
Осложнения дисплазии шейки матки
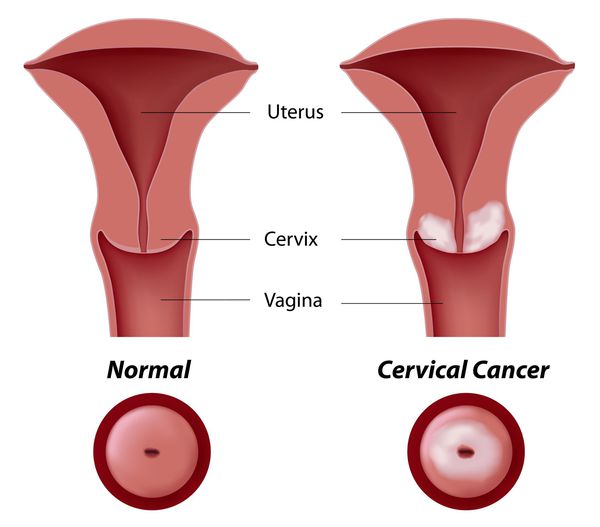
Основное и самое опасное осложнение цервикальной интраэпителиальной неоплазии заключается в развитии рака шейки матки, любой случай развития которого — результат упущенных возможностей диагностики и лечения дисплазии шейки матки. [7]
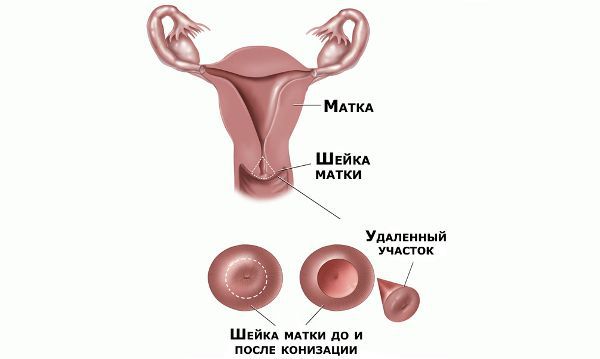
Проводились длительные, систематические исследования риска рака шейки матки у женщин с диагнозом цервикальной интраэпителиальной неоплазии 3 степени (CIN3) по сравнению с женщинами, у которых были нормальные цитологические результаты. Согласно полученным данным, долгосрочный относительный риск развития рака шейки матки зависит от различных гистологических типов CIN3 и выше всего он для аденокарциномы in situ. Даже через 25 и более лет после конизации (хирургического иссечения патологических тканей шейки матки) риск злокачественного перерождения клеток был значительным. [4]
Диагностика дисплазии шейки матки
Для ранней диагностики предраковых поражений шейки матки во многих странах мира существует система цервикального скрининга.
В России данная система включает последовательность действий:
При кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки).
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
Лечение дисплазии шейки матки
Динамическому наблюдению подлежат молодые пациентки (до 35 лет) с LSIL (ВПЧ, ЦИН 1, ЦИН 2, если при биопсии не обнаружен белок р16, являющийся признаком проникновения ВПЧ высокого риска в геном и трансформации опухолевых клеток под действием вируса). Наблюдать возможно пациенток только с 1 и 2 кольпоскопическим типом зоны трансформации.
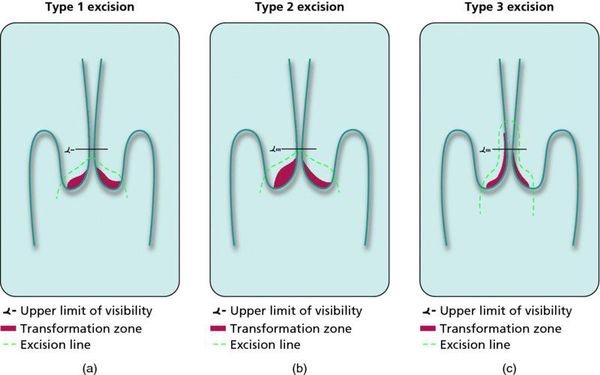
Контрольные осмотры, цитологическое и ВПЧ-тестирование показаны через 6 и 12 месяцев после первичного обнаружения патологии. При выявлении HSIL (ЦИН 2 c обнаружением белка р16 при биопсии, ЦИН 3) неизбежно хирургическое лечение в виде абляции («прижигания») или эксцизии (удаления) поврежденной ткани. Для абляции используют электро-/радио-, крио- и лазерные воздействия. Эксцизия возможна электро-/радиоволновая или ножевая.
Немаловажно, что при выявлении по кольпоскопии 3 типа зоны трансформации на фоне положительного РАР-теста гинеколог обязан провести выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию (конизацию шейки матки) для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Немаловажно наблюдение после операции через 6 и 12 месяцев с выполнением цитологического соскоба и ВПЧ-теста.
Следует отметить, что процедура хирургического иссечения патологических тканей на шейке матки увеличивает риск преждевременных родов. А сама по себе цервикальная интраэпителиальная неоплазия первой степени на течении беременности и родов никак не отражается и зачастую опасности не представляет. [12]
Средний возраст женщин, когда может потребоваться хирургическая коррекция цервикальной внутриэпителиальной неоплазии — около 30 лет. Хирургическое лечение нередко ассоциировано с неблагоприятным течением последующей беременности. Частота и тяжесть неблагоприятных осложнений возрастают с увеличением глубины иссекаемых тканей. [13]
Прогноз. Профилактика
При своевременном выявлении и лечении дисплазии шейки матки прогноз благоприятный. Основным фактором развития и прогрессирования дисплазии шейки матки является длительное инфицирование канцерогенными типами ВПЧ. Для предупреждения заражения ВПЧ существуют профилактические вакцины «Церварикс» (защита от 16, 18 типов ВПЧ), «Гардасил» (профилактика инфицирования 6, 11, 16, 18 типами вируса), в декабре 2014 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило использование вакцины «Гардасил9», защищающей от инфицирования 9 типами ВПЧ (6, 11, 16, 18, 31, 33, 45, 52, 58). Однако на российском рынке данный продукт ещё не доступен. «Церварикс» зарегистрирована для вакцинации женщин от 10 до 25 лет; «Гардасил» показана к применению детям и подросткам в возрасте от 9 до 15 лет и женщинам от 16 до 45 лет.
Дополнительными факторами риска прогрессирования ПВИ с формированием предраковой патологии являются:
Устранение и профилактика данных факторов способны снизить вероятность развития предраковой патологии шейки матки.
Рак шейки матки поражает преимущественно женщин репродуктивного возраста. Скрининг является важной стратегией вторичной профилактики. Длительный процесс канцерогенной трансформации от появления в организме вируса папилломы человека (ВПЧ) до инвазивного рака дает широкие возможности для выявления заболевания на стадии, когда лечение высокоэффективно. Подходящими скрининговыми тестами в мире признаны цитологическое исследование, визуальный осмотр после применения уксусной кислоты и тесты на выявление ВПЧ. Всемирная организация здравоохранения рекомендует проводить скрининг женщин по крайней мере один раз в жизни в возрасте от 30 до 49 лет. [14]
Согласно приказу Министерства здравоохранения РФ от 03.02.2015. N36ан «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения», осмотр со взятием мазка (соскоба) с поверхности шейки матки и цервикального канала на цитологическое исследование производится 1 раза в 3 года для женщин в возрасте от 21 года до 69 лет включительно.
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
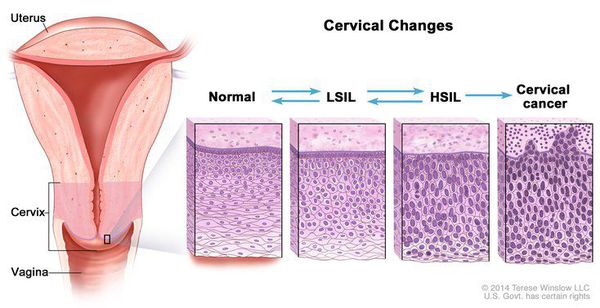
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
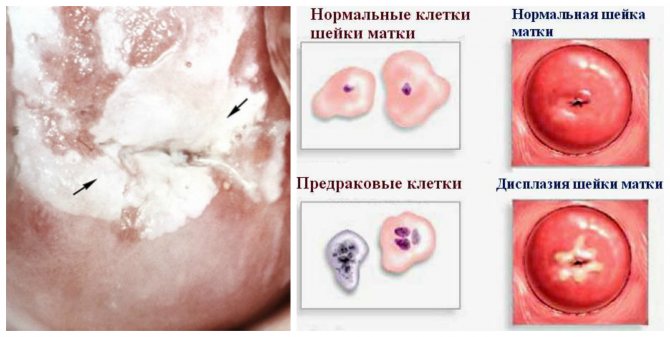
Что такое атипичные клетки шейки матки
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/02/atipichnye-kletki.png?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/02/atipichnye-kletki.png?fit=829%2C550&ssl=1″ />
Нарушение строения эпителиальных клеток — это термин для обозначения клеток необычного размера или формы, обнаруженных на шейке матки. Этот результат теста, чаще всего полученный после мазка Папаниколау, не обязательно указывает на злокачественный рост опухоли, но уже говорит о том, что могут быть предраковые клетки или начальные раковые клетки.
Особенности анализа на атипичные клетки
Типы аномалий
Атипичные эпителиальные клетки делятся на две широкие категории: плоскоклеточные и железистые.
Наиболее распространенными типами являются атипичные плоскоклеточные клетки (ASC), плоскоклеточные интраэпителиальные образования (SIL) или плоскоклеточный рак. Проблемы, возникающие обнаружением железистых клеток обычно классифицируются как атипичные железистые клетки (AGC) или аденокарцинома.
Из обнаруженных плоскоклеточных и железисто-клеточных аномалий только имеющие признаки плоскоклеточного рака и аденокарциномы почти наверняка указывают на развитие рака.
ASC-клетки
ASC-клетки явно не нормальны, но не совсем понятно, почему. Клетки в этой категории могут быть либо атипичными плоскоклеточными неопределенного значения (ASCUS), либо атипичными плоскоклеточными клетками с возможными изменениями высокого уровня риска рака (ASC-H).
Кольпоскопия — диагностический тест, при котором гинеколог визуально исследует внутреннюю часть влагалища на наличие патологий или повреждений.
SIL-клетки
SIL — это клетки, образующие наросты на поверхности шейки матки, которые могут привести к раку. Они относятся к категории среднего или высокого риска в зависимости от вероятности возникновения рака.
После обнаружения SIL-клеток специалист обычно рекомендует кольпоскопию или биопсию, чтобы подтвердить уровень риска, связанного с обнаружением данной клетки.
Плоскоклеточный рак
Плоскоклеточный рак — наиболее распространенный тип рака шейки матки и может быть смертельным, если его не лечить.
Если на него указывает мазок Папаниколау, гинекологи срочно проводят кольпоскопию или биопсию, чтобы определить, на какой стадии находится рак, начиная с «in situ», что означает, что раковые клетки существуют, но еще не распространились в ткани, до стадии 4, на которой рак распространился за пределы шейки матки.
Как только это будет определено, женщина может начать лечение.
AGC-клетки
Их обнаружение может указывать на то, что у железистых клеток в шейке матки или слизистой оболочке матки, также называемой эндометрием, могут возникнуть проблемы. Около половины случаев обнаружения AGC-клеток не вызывают беспокойства, как ASCUS. Однако они могут быть предраковыми, поэтому также нужно пройти биопсию для уверенности.
Аденокарцинома
Это довольно редкий тип рака, который похож на плоскоклеточный рак, но поражает железистые клетки.
Как и в случае обнаружения плоскоклеточного рака, необходимо срочное дополнительное тестирование для определения стадии рака, а затем начинают лечение.
Причины
Одна из причин появления аномальных эпителиальных клеток — дисплазия шейки матки. В этом случае шеечные клетки растут ненормально, и они либо имеют странную форму, либо разрастаются в огромных количествах.
Рост клеток не является однозначно злокачественным симптомом, но со временем аномальная клетка может переродиться в рак в течение примерно 10 лет или немного дольше. Дисплазия шейки матки чаще встречается у женщин от 25 до 35 лет и обычно не имеет симптомов.
Иногда сообщается о необычных клетках, возникающих из-за инфекций, таких как герпес и вирус папилломы человека. ВПЧ — один из ведущих факторов риска развития рака шейки матки.
Наличие паразитов или грибковых инфекций также может дать положительный результат. Клеточная ткань может оказаться ненормальной из-за травмы. Если есть подозрение на инфекцию или травму, то, как правило, не возникает проблем с диагностикой рака в результате обнаружения такой аномалии эпителиальных клеток.
Лечение
Лечение аномалий эпителиальных клеток зависит от конкретной проблемы.
Типичные признаки дисплазии шейки матки
Дисплазия шейки матки — болезнь, которая имеет несколько стадий и почти всегда приводит к раку шейки матки. Только первая стадия у молодых женщин, которая обозначается латинскими буквами LSIL, может пройти сама по себе, во всех остальных случаях пациентке требуется наблюдение, а иногда и оперативное лечение.
Дисплазия — состояние, при котором клетки шейки матки изменили свое строение. Поэтому основной и иногда единственный симптом — плохие результаты анализа на онкоцитологию.
Лечение прижиганием или замораживанием актуально только на ранних стадиях, потом нужно удалять часть органа, чтобы не пропустить и не «запечатать» атипию.
Симптомы дисплазии шейки матки
К сожалению, большинство женщин вообще не испытывают никаких симптомов при дисплазии шейки матки, особенно на ранних стадиях. Могут возникать следующие признаки, характерные в целом для гинекологических патологий:
Но все эти симптомы неспецифичны, только анализ дает возможность поставить диагноз. Признак дисплазии — атипичные изменения в строении клеток шейки матки.
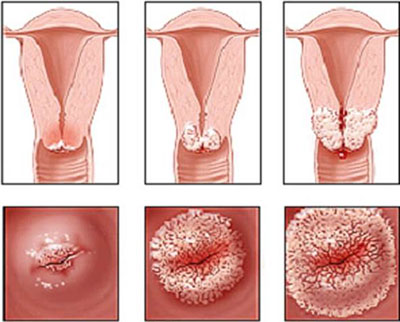
Признаки дисплазии шейки матки
Основа для постановки диагноза — лабораторное исследование мазка. Вот что могут увидеть специалисты, изучая материал:
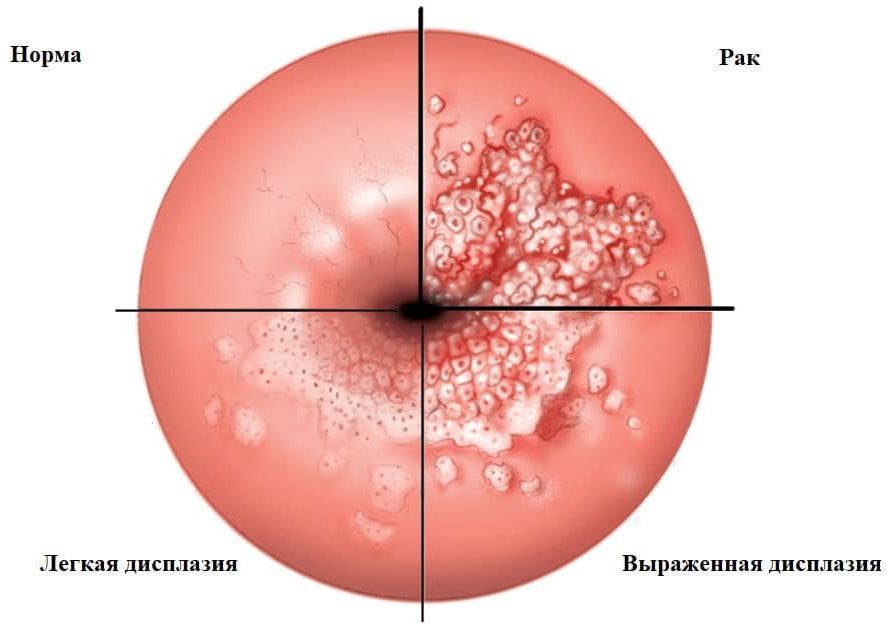
Во время кольпоскопического обследования врач может заметить следующие изменения на шейке матки:
Иногда требуется биопсия, чтобы точно определить, нет ли у женщины дисплазии. Например, анализ на цитологию хороший, но врач видит какие-то изменения на шейке. Так как любой анализ имеет погрешности, женщине могут предложить биопсию сомнительного участка. Чтобы точно знать, что вашему здоровью ничего не угрожает и что с шейкой матки у вас все в порядке, обратитесь в клинику Dr. AkNer.
Pap-smear – Мазок На Атипичные Клетки Из Цервикального Канала
Мазок на цитологию (син: цитологический мазок, цитологический анализ, мазок из цервикального канала, мазок на онкоцитологию, мазок по Папаниколау, Пап-тест). Этот анализ позволяет выявить атипические (ненормальные) клетки, которые могут указывать на присутствие дисплазии шейки матки.
Дисплазия это изменение структуры тканей шейки матки, которое не проявляется никакими симптомами, может быть незаметно на обычном гинекологическом осмотре, но повышает вероятность развития рака шейки матки в будущем.
За счет регулярного проведения мазка на цитологию (или альтернативных тестов) женщины могут следить за своим уровнем риска наличия дисплазии и могут вовремя (за много лет) пройти лечение для удаления измененных тканей, которое поможет им значительно уменьшить их личный риск развития рака шейки матки.
Регулярное проведение мазка на цитологию (один раз в 3 года) рекомендуется всем женщинам в возрасте от 21 года до 65 лет, которые хотели бы позаботиться о себе и снизить личный риск развития рака шейки матки.
Результаты цитологического анализа согласно международной классификации Bethesda:
Неадекватные (неудовлетворительные) результаты цитологического анализа означают, что оценка структуры клеток шейки матки была затруднительной из-за того, что материал, отправленный в лабораторию, был загрязнен клетками крови (такое возможно при цитологическом мазке) или содержал слишком мало клеток с поверхности шейки матки.
В таком случае сделать адекватное заключение о состоянии тканей шейки матки (и наличия ВПЧ инфекции) невозможно.
Женщинам с неудовлетворительными результатами цитологического анализа и с отрицательными результатами анализа на ВПЧ (или если анализ на ВПЧ не был проведен), рекомендуется повторить цитологический анализ через 2-4 месяца. Этот период необходим для регенерации тканей шейки матки после предыдущего Пап-теста.
Если врач предполагает, что результаты были неудовлетворительными из-за воспаления или атрофии шейки матки, в период перед проведением нового анализа, он может порекомендовать лечение).
Женщинам с неудовлетворительными результатами цитологического анализа и с положительными результатами анализа на ВПЧ рекомендуется, либо повторить цитологический анализ через 2-4 месяца, либо сразу провести кольпоскопию (такое решение особенно целесообразно если женщина старше 30 лет).
Отрицательные результаты цитологического анализа (NILM)
NILM (negative for intraepithelial lesion or malignancy, нет признаков дисплазии или злокачественной опухоли, «отрицательный», нормальный результат цитологического анализа)
Такой результат означает, что в собранных образцах не были выявлены атипические клетки, которые могли бы указывать на наличие дисплазии или более серьезных изменений шейки матки.
Нормальные результаты цитологического анализа также могут включать:
Вместе с отрицательным цитологическим результатом, в заключении могут быть указаны и выводы о присутствии некоторых инфекций:трихомониаза, кандидоза или микрофлоры, характерной длябактериального вагиноза.
Отрицательные результаты цитологического анализа (NILM), но отсутствует или недостаточный эндоцервикальный компонент
Такой результат цитологического анализа означает, что клетки с внешней поверхности шейки матки выглядят нормальными, и что в собранный материал попало недостаточное количество клеток из начального сегмента канала шейки матки, из-за чего лаборанту не удалось адекватно оценить их структуру.
В подобной ситуации женщинам в возрасте от 21 года до 29 лет рекомендуется продолжать скрининг по обычной программе.
Женщинам старше 30 лет, которые еще не сдали анализ на ВПЧ, рекомендуется пройти это обследование:
Отрицательный результат цитологического анализа, но положительный результат анализа на ВПЧ
На данный момент нет доказательств того, что проведение анализа на ВПЧ в качестве основного метода скрининга у женщин моложе 30 лет снижает заболеваемость раком шейки матки. В связи с этим, большинство организаций не рекомендуют проведение анализа на ВПЧ вместо или до цитологического анализа у женщин моложе 30 лет.
Если анализ на ВПЧ был проведен у женщины моложе 30 лет и его результат оказался положительным, однако результаты цитологического анализа отрицательные, женщине рекомендуется продолжить скрининг по ее программе.
Женщинам старше 30 лет с отрицательными результатами цитологического анализа, но с положительными результатами анализа на ВПЧ рекомендуется:
Если были выявлены типы ВПЧ 16 или 18, рекомендуется проведение кольпоскопии;
Если типы ВПЧ 16 и 18 не были обнаружены (или если конкретные типы инфекции не были определены) рекомендуется повторить цитологический анализ и анализ на ВПЧ через 1 год:
ASC–US
ASC–US (atypical squamous cells of undetermined significance, атипические клетки плоского эпителия неопределенного значения)
Такой результат означает, что клетки, выстилающие поверхность шейки матки, не являются полностью нормальными, но не имеют явных признаков дисплазии или опухоли. Изменения такого типа могут быть вызваны ВПЧ инфекцией и могут указывать на наличие дисплазии, однако могут быть связаны и с другими факторами, такими как воспаление, вызванное другой инфекцией (например, хламидиозом) или атрофией шейки матки, которая происходит у женщин после наступления менопаузы.
Обзор ряда исследований показал, что среди женщин с результатом цитологического анализа типа ASC-US, при дальнейшем обследовании (кольпоскопия и биопсия), примерно у 10% была выявлена дисплазия CIN 2, и у 6% была выявлена дисплазия CIN 3. Однако риск выявления рака шейки матки был очень низким и только незначительно выше, чем у женщин с отрицательным результатом цитологического анализа.
Женщинам в возрасте от 21 года до 24 лет, у которых результат Пап-теста показал наличие изменений типа ASC–US, рекомендуется один из следующих вариантов обследований:
(1) Повторить цитологический анализ еще один раз через 1 год:
Провести анализ на ВПЧ инфекцию:
Женщинам старше 24 лет, у которых результат Пап-теста показал наличие изменений типа ASC–US, рекомендуется один из следующих вариантов обследований:
Провести анализ на ВПЧ:
Если нет возможности провести анализ на ВПЧ, врач может порекомендовать повторить цитологический анализ через 1 год:
LSIL
LSIL (low-grade squamous intraepithelial lesions, плоскоклеточные интраэпителиальные поражения низкой степени выраженности)
Такой результат означает, что клетки, выстилающие поверхность шейки матки, имеют умеренные признаки атипического роста. Такие изменения могут быть спровоцированы ВПЧ инфекцией и могут указывать на присутствие дисплазии.
При последующем обследовании женщин, у которых цитологический анализ показывает наличие изменений типа LSIL, у 17% выявляется присутствие дисплазии CIN 2 и у 12% обнаруживается дисплазия CIN 3.
Женщинам в возрасте 21-24 лет, у которых результаты Пап-теста показывают наличие изменение типа LSIL, рекомендуется повторить цитологический анализ еще один раз через 1 год:
Проведение анализа на ВПЧ у женщин в возрасте 21-24 лет, у которыхрезультаты цитологического анализа показывают наличие изменений типа LSIL, не рекомендуется, так как заведомо существует высокая вероятность того, что результат анализа будет положительным. В ходе одного исследования было установлено, что почти у 77% женщин с LSIL анализ на ВПЧ дает положительный результат.
Женщинам старше 25 лет, у которых результаты Пап-теста показывают наличие изменений типа LSIL, рекомендуется один из следующих вариантов обследований:
Если анализ на ВПЧ не был проведен, или если он был проведен и его результат положительный, рекомендуется проведение кольпоскопии:
Если анализ на ВПЧ был проведен и его результат был отрицательным, женщине рекомендуется один из следующих вариантов:
ASC–H
ASC–H (atypical squamous cells, cannot exclude a high-grade squamous intraepithelial lesion, атипические клетки плоского эпителия не позволяющие исключить HSIL)
Такой результат означает, что клетки, выстилающие поверхность шейки матки, выглядят анормальными, и что только на основе собранного материала лаборант не смог исключить присутствие более выраженных изменений.
Почти у 70% женщин, у которых цитологический анализ показывает наличие изменений ASC-H, во время кольпоскопии обнаруживается дисплазия CIN 2 или дисплазия CIN 3. Однако у 2,9% женщин обнаруживается инвазивная плоскоклеточная карцинома и у 1,7% женщин обнаруживается аденокарцинома ин ситу (это формы рака).
Всем женщинам (не зависимо от возраста) у которых результаты цитологического анализа показывают наличие изменений типа ASC-H, рекомендуется проведение кольпоскопии.
HSIL (high-grade squamous intraepithelial lesions, плоскоклеточные интраэпителиальные поражения высокой степени выраженности)
Такой результат цитологического анализа указывает на высокую вероятность наличия изменений (дисплазии), которые, с течением времени, могут дать начало раку шейки матки. У 60-90% женщин, у которых Пап-тест показывает наличие изменений типа HSIL, во время последующих обследований выявляется присутствие дисплазии 2 степени или более выраженных изменений.
Примерно у 2% женщин с HSIL последующие обследованияобнаруживают присутствие рака шейки матки.
У женщин старше 30 лет с HSIL, у которых биопсия не обнаруживает признаков рака, вероятность выявления рака в течение последующих 5 лет составляет, в среднем, 7%.
Женщинам в возрасте 21-24 лет, у которых результаты Пап-теста показывают наличие изменений типа HSIL, рекомендуется проведение кольпоскопии и биопсии:
*У женщин в возрасте 21-24 лет, проведение лечения, то есть эксцизии или абляции тканей шейки матки, без предварительного обследования считается необоснованным.
Женщинам старше 25 лет, у которых результаты Пап-теста показывают наличие изменений типа HSIL, рекомендуется один из следующих вариантов обследования:
Пройти кольпоскопию с биопсией:
AGC и AIS
AGC (atypical glandular cells, атипические железистые клетки)
Такие результаты цитологического анализа означают, что в собранном материале присутствуют клетки, которые могут происходить либо из измененных желез из канала шейки матки, либо из измененных тканей внутренней оболочки матки (эндометрия). Присутствие таких клеток указывает на повышенную вероятность наличия более редких форм рака шейки матки или рака внутренней оболочки матки.
При дальнейшем обследовании женщин с AGC-N (atypical glandular cells-favour neoplasia):
AIS (аденокарцинома ин ситу) или плоскоклеточная карцинома
Такой результат цитологического анализа означает, что в образце присутствуют клетки, характерные для рака шейки матки.
Всем женщинам, у которых результаты Пап-теста показывают наличие изменений типа AGC и/или AIS и у которых не были обнаружены атипические клетки эндометрия, рекомендуется проведение кольпоскопии и сбор материала из цервикального канала (например, через выскабливание шейки матки).
У женщин старше 35 лет (или у женщин моложе 35 лет, но с факторами риска развития рака эндометрия, в том числе с необъяснимыми кровянистыми выделениями из влагалища, нерегулярными менструациями), дополнительно рекомендуется сбор материала из полости матки (например, через выскабливание полости матки).
Женщинам с атипией железистых клеток неясного значения (AGC-NOS) рекомендуется проведение кольпоскопии и биопсии:
Для женщин с результатом AGC-N (атипия железистых клеток, возможно неоплазия) или AIS (аденокарцинома in situ), у которых при кольпоскопии не было обнаружено признаков рака и не было обнаружено дисплазии, рекомендуется проведение диагностической эксцизии.
(2) Всем женщинам с AGC и/или AIS, у которых были обнаружены атипические клетки эндометрия, рекомендуется сбор материала из цервикального канала и полости матки (например, через выскабливание шейки матки и матки):
Доброкачественные железистые изменения
Как подготовиться к кольпоскопии:
Кольпоскопия должна быть запланирована на период после завершения очередной менструации.
За 24 часа перед проведением обследования нужно воздержаться от половых отношений, спринцеваний, или от введения во влагалище различных лекарственных средств или тампонов.
Женщинам рекомендуется взять с собой гигиеническую прокладку, так как после проведения кольпоскопии возможны незначительные кровянистые выделения.
Рекомендации на период после проведения кольпоскопии:
Биопсия шейки матки
В тех случаях, когда женщина проходит кольпоскопию из-за положительных результатов скринингового обследования (цитологический анализ и/или анализ на ВПЧ) или когда во время кольпоскопии становятся заметными измененные участки тканей, с помощью специального инструмента, врач собирает (вырезает) небольшие фрагменты тканей шейки матки (это называется биопсия). Биопсия может быть немного болезненной.
Собранные фрагменты отправляются в лабораторию, где их окрашивают и изучают под микроскопом (это называется гистологический анализ).
С помощью специальной щетки или хирургического инструмента, врач также может собрать пробу материала из канала шейки матки, и отправляет ее на гистологический анализ. Сбор проб из шейки матки может быть необходим:
Биопсия и гистологический анализ позволяют провести очень точную оценку структуры тканей шейки матки и позволяют окончательно установить присутствие дисплазии (и ее степень), а также присутствие очагов рака: аденокарцинома ин ситу или плоскоклеточная карцинома.
Результаты гистологического анализа тканей шейки матки могут быть готовы в течение 2-3 недель.
Дисплазия это изменение нормальных тканей шейки матки, которое происходит под действием впч инфекции.
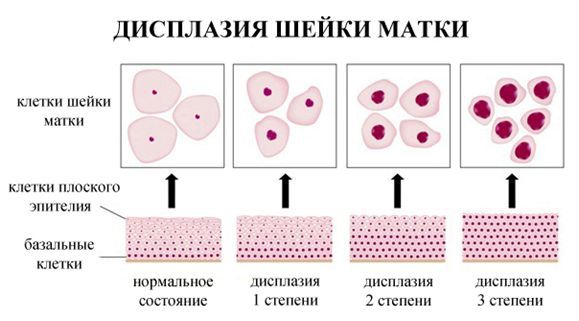
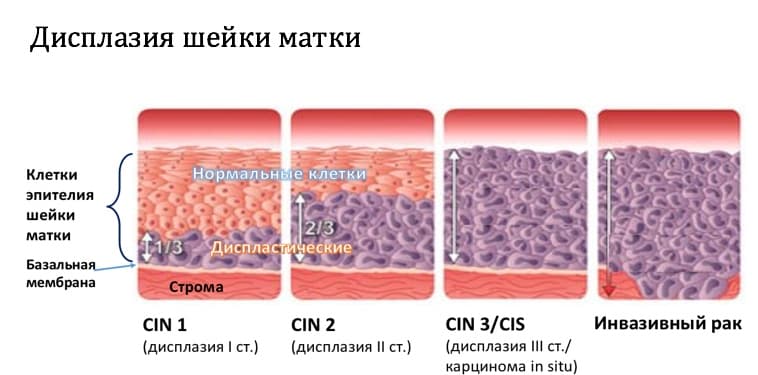
Дисплазию шейки матки обозначают аббревиатурой CIN (cervical intraepithelial neoplasia) и классифицируют на три категории (степени):
Дисплазию часто называют предраковым состоянием шейки матки, однако, это не значит, что все женщины, у которых выявляются эти изменения, заболевают раком.
Дисплазия шейки матки первой степени (CIN 1) может быть проявлением инфекции вызванной неонкогенными типами ВПЧ (6 и 11), которые также могут вызывать образование остроконечных кондилом (бородавок на половых органах), но может быть связана и с онкогенными типами папилломавирусной инфекции.
В среднем, у 57% женщин, у которых биопсия и гистологический анализ показывают наличие дисплазии первой степени, изменения со временем регрессируют (исчезают); у 32% женщин дисплазия первой степени сохраняется; у 11% женщин изменения прогрессируют до дисплазии 3 степени и у 1% – до рака шейки матки.
Риск развития дисплазии 3 степени (или более выраженных изменений) зависит от результатов цитологического анализа. В ходе одного исследования было показано, что, в тех случаях, когда дисплазия первой степени выявляется у женщин, у которых результат цитологического анализа показал наличие изменений типа ASC-US или LSIL, риск развития дисплазии 3 степени в течение пяти лет был относительно низким (3,8%). У женщин, у которых цитологический анализ показал присутствие изменений ASC-H, HSIL, или AGC, вероятность развития дисплазии третьей степени в течение 5 лет после выявления CIN 1 составляет около 15%.
Дисплазия шейки матки 2 и 3 степени (CIN 2 и CIN 3)
Развитие дисплазии шейки матки 2 и 3 степени во всех случаях связано с онкогенными типами ВПЧ.
Вероятность спонтанной регрессии CIN 2 с течением времени составляет, в среднем, 43%, а вероятность регрессии CIN 3 – 32%.
У 35% женщин с дисплазией второй степени и у 56% женщин с дисплазией 3 степени изменения не исчезают, но и не прогрессируют.
В тех случаях, когда дисплазия 2 или 3 степени сохраняется, и женщина не проходит лечение, вероятность развития рака последующие годы составляет от 5 до 30%.