Атония мочевого пузыря у мужчин что это
Атония мочевого пузыря
Атония мочевого пузыря — ослабление стенок органа. При повреждении волокон нервов, связывающих пузырь и спинной мозг, из-за нарушения передачи импульсов о растяжении стенок сокращения мочевого органа не происходят. В итоге больной не контролирует мочеиспускание.
Отмечается явное переполнение, во время которого урина капельками выделяется из уретры. Такое расстройство называется недержанием урины из-за переполнения пузыря. Если осуществлять периодическое опорожнение мочевого органа, предупреждая его перерастяжение посредством катетера, рефлекс мочеиспускания со временем усиливается, вплоть до абсолютного восстановления.
Причины
Поврежденные нервные окончания, проходящие по спинному мозгу до мочевого пузыря, приводят к бесконтрольному и непроизвольному выделению мочи. При максимальном заполнении пузыря моча выделяется не порциями, а каплями, усугубляя тем самым положение и доставляя множество неудобств и неприятных ощущений человеку.
Причины развития атонии могут быть разными, выделяют травмы крестца, при которых спинной мозг тоже не остается безучастным. Атония имеет место при нарушенной деятельности корешков мозга спины, при запущенной форме сифилиса. Именно травмированная нижняя часть спины часто болит, нарушая при этом мочеиспускание.
Причинами развития атонии могут быть воздействие наркоза, хирургического вмешательства, применение сильных психотропных препаратов. У детей, особенно в младенчестве, причинами поражения тканей мышц служат интоксикация организма, длительное пребывание инфекций в пузыре. Слабый мышечный каркас не способен удерживать позвоночный столб, развивается атония. Дети до месяца не могут самостоятельно удерживать головку, поскольку отсутствует тонус мышц затылка.
Атония мочевого пузыря может быть связана с отсутствием тонуса мышц скелета и внутренних органов. Патология может быть врожденной или развиваться в результате патологических изменений желез внутренней секреции, нарушенной и расшатанной нервной системы, имеющихся инфекционных заболеваний, неправильного и неполноценного питания.
Усиление рефлекса мочеиспускания и даже его восстановление возможны только при своевременном опустошении мочевого пузыря. Нельзя допускать его растягивание, сдавливание и разрушение задних корешков, усугублять процесс болезни.
Симптомы
Классический симптом атонии мочевого пузыря – недержание мочи. Недержание присутствует главным образом при напряжении мышц живота (при кашляньи, чихании, скорой ходьбе, физической нагрузке). В зависимости от тяжести нарушения тонуса моча может незначительно «подтекать» или же выделяться в значительных количествах.
Позыв к мочеиспусканию при атонии мочевого пузыря может полностью отсутствовать или же ощущаться только тяжестью внизу живота.
Диагностика
Прежде чем начать лечение, необходимо провести точную диагностику. Для этого используются специальные методы определения скорости мочеиспускания и оценки работы детрузора.
Это урофлуометрия, при которой измеряется объем выделяемой мочи и скорость потока при свободном мочеиспускании. Этот метод является первичным исследованием, если есть подозрения на атонию мочевого пузыря.
Цистометрия позволяет получить гораздо больше информации. Мочевой пузырь через катетер наполняется специальным теплым раствором.
Пациента просят сообщить, когда он почувствует позыв к мочевыделению и когда он станет нестерпимым. При этом производят измерения значений внутрипузырного давления и объема введенного туда раствора.
Затем пациента просят помочиться, и во время этого процесса продолжают фиксацию показателей.
Также с помощью электродов оценивают функциональность мускулатуры тазового дна. Такой метод диагностики называется электромиографией.
Силу сокращений сфинктеров и стенок мочеиспускательного канала измеряют во время уретропрофилометрии.
Лечение
Схема лечения определяется в соответствии с тяжестью расстройства, объемами недержания, возрастом, сопутствующими болезнями и т.д.
Практикуются следующие способы лечения нарушения:
Если нехирургическое лечение пузыря не дает нужного эффекта, требуется оперативное вмешательство. Процедура несложная, ее цель – исправить положение выделительных органов.
Атония мочевого пузыря у мужчин что это
Причины
Причинами атонии мочевого пузыря являются такие факторы:
Атония мочевого пузыря у женщин встречается чаще, чем у мужчин. Иногда главная причина заболевания – частые циститы.
Симптомы атонии мочевого пузыря
Симптомами атонии мочевого пузыря являются следующие проявления:
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Для диагностики атонии мочевого пузыря следует выполнить следующие шаги:
Полноценную диагностику и лечение можно пройти в любом современном медицинском центре урологии.
Лечение атонии мочевого пузыря
При лечении атонии мочевого пузыря актуальны следующие манипуляции:
Опасность
При борьбе с астонией мочевого пузыря главное – определить причину заболевания. В случае если проблема, приведшая к астонии, излечима – прогноз благоприятен. При других проблемах, когда основная причина – неизлечима, можно воспользоваться современными средствами гигиены, чтобы частично ликвидировать последствия астонии мочевого пузыря.
Профилактика
Для профилактики астонии мочевого пузыря следует принимать превентивные меры по отношению к заболеваниям, которые могут привести к первой проблеме. Для женщин, например, – это соблюдение правил личной гигиены, избегание переохлаждений и инфекционных заболеваний.
Нейрогенная атония мочевого пузыря
Нужна помощь?
+7 (495) 956-91-03
Нейрогенная дисфункция мочевого пузыря характеризуется нарушением функции мочевого пузыря и акта мочеиспускания, возникающих при поражении головного и спинного мозга, проводящих путей, нервного аппарата мочевого пузыря. Наблюдается у детей преимущественно с врожденным поражением спинно-мозговых центров мочеиспускания, что чаще всего обусловлено спинно-мозговой грыжей, а также пороком развития терминального отдела спинного мозга
Причины, вызывающие нейрогенные дисфункции мочевого пузыря, чрезвычайно многообразны. В детском возрасте наиболее часто неврогенный мочевой пузырь развивается вследствие неравномерности темпа развития и созревания многоуровневых центров мочеиспускания либо иных морфофункциональных систем, косвенно влияющих на функцию мочевыделительной системы.
У взрослых основными неврологическими заболеваниями, приводящими к нейрогенному мочевому пузырю, являются травмы, нарушения кровообращения, воспалительные и дегенеративные заболевания головного и спинного мозга, компрессия структур дурального мешка опухолью или вследствие дегенеративных изменений позвоночника.
Атоническая форма нейрогенного мочевого пузыря характеризуется задержкой мочи. Позыв к мочеиспусканию отсутствует или ощущается лишь в виде тяжести внизу живота. Больной мочится с резким натуживанием и часто помогает себе, надавливая руками на переднюю брюшную стенку. Дно переполненного мочевого пузыря нередко достигает уровня пупка. Отмечается подтекание мочи из уретры вне акта мочеиспускания. Для рефлекторной формы характерно отсутствие или снижение позыва к мочеиспусканию. Резкое растяжение мочевого пузыря большим количеством остаточной мочи создает условия для появления везико-ренального рефлюкса с последующим развитием мегауретера, гидронефротической трансформации, вторичного пиелонефрита и хронической почечной недостаточности.
Сложность и многообразие первичных и вторичных симптомов при нейрогенных дисфункциях мочевого пузыря создают значительные трудности в диагностике, поскольку необходимо не только установить формальный диагноз дисфункции, но и расшифровать патогенез, выявить сопутствующие изменения в других органах и системах, дать полную оценку мочевых путей.
Атония мочевого пузыря
Атония мочевого пузыря
Что представляет собой атония мочевого пузыря и каким образом при этом изменяются его стенки, почему развивается болезнь и способы ее лечения.
Если своевременно начать лечение, от неприятных симптомов можно избавиться и добиться нормальной работы мочевого пузыря. Сразу после появления симптомов атонии следует обращаться к врачу, самостоятельные попытки решить проблему никогда не будут эффективными.
Что такое атония мочевого пузыря
Мочевой пузырь занимает важную позицию в процессе мочеиспускания. Но эта функция регулируется на разных уровнях. Лишь налаженная и согласованная работа нервной системы, сфинктеров, мускулатуры пузыря может обеспечить правильное выделение мочи. В нормальных условиях мочевой пузырь способен удерживать до 800 мл жидкости. Но уже при наличии 200 мл мочи у людей возникает позыв к мочеиспусканию. Сначала они слабые, по мере увеличения объема жидкости усиливаются.
При нормальном состоянии органа человек способен удерживать мочу длительное время. Непроизвольное мочеиспускание случается лишь в крайнем случае, когда количество жидкости значительно превышает норму.
В стенках мочевого пузыря много нервных рецепторов, от которых поступают сигналы в ЦНС. Оттуда идут импульсы, запускающие сокращение детрузора и расслабление сфинктера уретры. Мускулатура стенок пузыря сокращается, уменьшается его объем, после опорожнения сфинктер опять замыкается и стенки расслабляются.
Сбои в рецепторном аппарате или на различных участках передачи нервных импульсов провоцируют неадекватную реакцию детрузора на наполнение пузыря. Патологическое состояние называют атонией. При этом мочевой пузырь переполнятся до критического объема, после чего наступает спонтанное мочевыделение.
Причины патологии
Этиологических факторов, которые провоцируют атонию мочевого пузыря, очень много:
Нередко диагностируют наследственную атонию или врожденный дефект мочевого пузыря, который провоцирует патологию. Чаще всего заболевание возникает у таких групп населения:
Атония мочевого пузыря – это патология, более свойственная женщинам, в первую очередь рожавшим, а также в период возрастной перестройки организма, при гормональных проблемах. Мужчины страдают от такого состояния гораздо реже, в основном на фоне аденомы простаты.
Послеродовая атония
В послеродовом периоде атонию констатируют столь часто, что многие женщины даже не подозревают, что возникшие проблемы являются патологией, а не вариантом нормы. Болезнь протекает с разной степенью тяжести. Иногда наблюдаются незначительные непроизвольные выделения мочи, периодические или постоянные. Позывы в туалет почти отсутствуют, у некоторых пациенток болит низ живота.
Приблизительно спустя месяц после родов атония исчезает, даже без дополнительного лечения. Врачи не назначают каких-либо препаратов в это время, рекомендуют ряд физических упражнений, укрепляющих стенки мочевого пузыря. Если спустя пару недель позитивная динамика не наблюдается, пациентку направляют на повторную консультацию к урологу.
Атония пузыря у младенцев.
Атония у младенцев или детей дошкольного возраста возникает из-за неврологических болезней. У ребенка до 2-2,5 лет мочеиспускание рефлекторное и слабо контролируется ЦНС, его называют непроизвольным. Но постепенно он овладевает навыками удерживать мочу. Если этого не происходит, ищут причину атонии. Похожие состояния могут возникать у подростков на фоне гормональной перестройки. Атония в таких случаях проявляется периодическими недержаниями мочи.
У младенцев атонию можно заподозрить по постоянному вытеканию мочи. Когда ребенок все время находится в памперсе, проблему не сразу замечают. Если возникли подозрения на патологию, нужно незамедлительно обращаться к педиатру. Гарантии полного излечения современная медицина не дает, но раннее обращение позволит минимизировать проблему.
Проявления атонии
Клиника атонии зависит от того, на каком уровне регуляции мочевыделения возникла проблема, и насколько она тяжелая. Вытекание мочи бывает постоянным, периодическим, иногда она выделяется маленькими капельками. Такое состояние характерно для поражения сфинктеров. При патологии стенок во время мочеиспускания человеку приходится напрячься.
Вот ряд симптомов, позволяющих судить об атонии и ее основных причинах:
Постановка диагноза
Чтобы диагностировать атонию, назначаются некоторые дополнительные обследования:
После получения результатов анализа, врач уточняет диагноз, подбирает адекватную терапию, дает рекомендации, касающиеся образа жизни, физической активности, диеты.
Методы лечения атонии
Лечение атонии всегда подбирают индивидуально, с учетом этиологии проблемы, особенностей организма конкретного пациента. Также берут во внимание возраст и пол человека, наличие сопутствующих болезней.
Вот несколько полезных советов, которые помогают достичь лучших результатов лечения:
Лекарственные препараты и другие терапевтические методики должен подбирать врач, самолечение к добру не приводит.
Народная медицина в лечении атонии
Методики народной медицины можно использовать как дополнительные. Они помогают улучшить результаты основного лечения, купируют и предупреждают инфекцию в мочевыделительной системе. Перед использованием любого рецепта необходимо советоваться с врачом, чтобы не навредить собственному здоровью.
Некоторые травяные сборы, которые доказали свою результативность:
Осложнения атонии и прогноз
Если не лечить атонию, она будет постоянно создавать неприятности пациенту, дискомфорт нарушает эмоциональное состояние, провоцирует психологические проблемы. Нередко к патологии присоединяется инфекция. Вылечить врожденную или генетически обусловленную атонию невозможно. Пациентам назначают симптоматическую терапию, рекомендуют носить прокладки или особые впитывающие трусы для взрослых, мочиться по составленному наперед графику.
Приобретенную атонию реально вылечить, если пациент внимательно выполняет рекомендованные врачом процедуры. В запущенных ситуациях делают операцию. Поскольку большинство случаев атонии не носят врожденного характера, прогноз при своевременной диагностике благоприятный.
Как предупредить атонию
Чтобы атония мочевого пузыря не развивалась, стоит прислушаться к некоторым советам врачей:
Атония мочевого пузыря лечится, если ее причина тяжелы роды, хроническая инфекция, аденома простаты. Заболевание врожденного характера полностью не корректируется. Родителям следует внимательно наблюдать за своим ребенком, чтобы вовремя выявить проблему. Если начать лечение в младенчестве, симптомы атонии можно максимально уменьшить.
При нормальном состоянии органа человек способен удерживать мочу длительное время. Непроизвольное мочеиспускание случается лишь в крайнем случае, когда количество жидкости значительно превышает норму.
В стенках мочевого пузыря много нервных рецепторов, от которых поступают сигналы в ЦНС. Оттуда идут импульсы, запускающие сокращение детрузора и расслабление сфинктера уретры. Мускулатура стенок пузыря сокращается, уменьшается его объем, после опорожнения сфинктер опять замыкается и стенки расслабляются.
Сбои в рецепторном аппарате или на различных участках передачи нервных импульсов провоцируют неадекватную реакцию детрузора на наполнение пузыря. Патологическое состояние называют атонией. При этом мочевой пузырь переполнятся до критического объема, после чего наступает спонтанное мочевыделение.
Причины патологии
Этиологических факторов, которые провоцируют атонию мочевого пузыря, очень много:
Нередко диагностируют наследственную атонию или врожденный дефект мочевого пузыря, который провоцирует патологию. Чаще всего заболевание возникает у таких групп населения:
Атония мочевого пузыря – это патология, более свойственная женщинам, в первую очередь рожавшим, а также в период возрастной перестройки организма, при гормональных проблемах. Мужчины страдают от такого состояния гораздо реже, в основном на фоне аденомы простаты.
Послеродовая атония
В послеродовом периоде атонию констатируют столь часто, что многие женщины даже не подозревают, что возникшие проблемы являются патологией, а не вариантом нормы. Болезнь протекает с разной степенью тяжести. Иногда наблюдаются незначительные непроизвольные выделения мочи, периодические или постоянные. Позывы в туалет почти отсутствуют, у некоторых пациенток болит низ живота.
Приблизительно спустя месяц после родов атония исчезает, даже без дополнительного лечения. Врачи не назначают каких-либо препаратов в это время, рекомендуют ряд физических упражнений, укрепляющих стенки мочевого пузыря. Если спустя пару недель позитивная динамика не наблюдается, пациентку направляют на повторную консультацию к урологу.
Атония пузыря у младенцев.
Атония у младенцев или детей дошкольного возраста возникает из-за неврологических болезней. У ребенка до 2-2,5 лет мочеиспускание рефлекторное и слабо контролируется ЦНС, его называют непроизвольным. Но постепенно он овладевает навыками удерживать мочу. Если этого не происходит, ищут причину атонии. Похожие состояния могут возникать у подростков на фоне гормональной перестройки. Атония в таких случаях проявляется периодическими недержаниями мочи.
У младенцев атонию можно заподозрить по постоянному вытеканию мочи. Когда ребенок все время находится в памперсе, проблему не сразу замечают. Если возникли подозрения на патологию, нужно незамедлительно обращаться к педиатру. Гарантии полного излечения современная медицина не дает, но раннее обращение позволит минимизировать проблему.
Проявления атонии
Клиника атонии зависит от того, на каком уровне регуляции мочевыделения возникла проблема, и насколько она тяжелая. Вытекание мочи бывает постоянным, периодическим, иногда она выделяется маленькими капельками. Такое состояние характерно для поражения сфинктеров. При патологии стенок во время мочеиспускания человеку приходится напрячься.
Вот ряд симптомов, позволяющих судить об атонии и ее основных причинах:
Постановка диагноза
Чтобы диагностировать атонию, назначаются некоторые дополнительные обследования:
После получения результатов анализа, врач уточняет диагноз, подбирает адекватную терапию, дает рекомендации, касающиеся образа жизни, физической активности, диеты.
Методы лечения атонии
Лечение атонии всегда подбирают индивидуально, с учетом этиологии проблемы, особенностей организма конкретного пациента. Также берут во внимание возраст и пол человека, наличие сопутствующих болезней.
Вот несколько полезных советов, которые помогают достичь лучших результатов лечения:
Лекарственные препараты и другие терапевтические методики должен подбирать врач, самолечение к добру не приводит.
Народная медицина в лечении атонии
Методики народной медицины можно использовать как дополнительные. Они помогают улучшить результаты основного лечения, купируют и предупреждают инфекцию в мочевыделительной системе. Перед использованием любого рецепта необходимо советоваться с врачом, чтобы не навредить собственному здоровью.
Некоторые травяные сборы, которые доказали свою результативность:
Осложнения атонии и прогноз
Если не лечить атонию, она будет постоянно создавать неприятности пациенту, дискомфорт нарушает эмоциональное состояние, провоцирует психологические проблемы. Нередко к патологии присоединяется инфекция. Вылечить врожденную или генетически обусловленную атонию невозможно. Пациентам назначают симптоматическую терапию, рекомендуют носить прокладки или особые впитывающие трусы для взрослых, мочиться по составленному наперед графику.
Приобретенную атонию реально вылечить, если пациент внимательно выполняет рекомендованные врачом процедуры. В запущенных ситуациях делают операцию. Поскольку большинство случаев атонии не носят врожденного характера, прогноз при своевременной диагностике благоприятный.
Как предупредить атонию
Чтобы атония мочевого пузыря не развивалась, стоит прислушаться к некоторым советам врачей:
Атония мочевого пузыря лечится, если ее причина тяжелы роды, хроническая инфекция, аденома простаты. Заболевание врожденного характера полностью не корректируется. Родителям следует внимательно наблюдать за своим ребенком, чтобы вовремя выявить проблему. Если начать лечение в младенчестве, симптомы атонии можно максимально уменьшить.
| Консультация и осмотр врача акушера-гинеколога | 2400 р. |
| Консультация и осмотр врача акушера-гинеколога (вр. Симонова И.Э.) | 3900 р. |
| Консультация и осмотр врача акушера-гинеколога (вр. Симонова И.Э.) повторная | 3200 р. |
| Консультация и осмотр врача акушера-гинеколога (повторная) | 2100 р. |
| Консультация и осмотр врача акушера-гинеколога (профессор, дмн Кулагина Н.В.) | 4200 р. |
| Консультация и осмотр врача акушера-гинеколога (профессор, дмн Кулагина Н.В.) повторная | 3500 р. |
| Анестезия (лидокаин, новокаин) | 200 р. |
| Анестезия (ультракаин) | 300 р. |
| Анестезия (эмла) | 650 р. |
| Аспирационная биопсия эндометрия (взятие материала) | 2500 р. |
Наши специалисты всегда готовы прийти на помощь
Лечение функциональных нарушений опорожнения мочевого пузыря
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных.
Выделяют нейрогенные, миогенные (миопатии) и психогенные (неврозы, шизофрения, истерия и др.) факторы, лежащие в основе функциональных нарушений опорожнения мочевого пузыря. Нейрогенные нарушения и повреждения — основная причина таких нарушений. В отсутствие причины функциональных нарушений опорожнения мочевого пузыря следует думать об идиопатических формах заболевания.
Согласно классификации Международного общества по удержанию мочи, функциональные нарушения опорожнения мочевого пузыря — это результат недостаточной функции мочевого пузыря, гиперактивности уретры или следствие комплексного воздействия обоих нарушений [1]. Недостаточная функция мочевого пузыря возникает вследствие снижения или отсутствия сократительной способности детрузора (арефлексия), которые встречаются при локализации повреждения или неврологического поражения в области фронтальных долей и моста головного мозга, сакрального отдела спинного мозга, при повреждении волокон конского хвоста, тазового сплетения и нервов мочевого пузыря, а также при рассеянном склерозе. Гиперактивность уретры — это следствие наружной детрузорно-сфинктерной диссинергии (ДСД) или нерасслабляющегося (спастического) поперечно-полосатого (п/п) сфинктера уретры, также может проявиться как вариант синдрома Фоулера у женщин. При этом наружная ДСД наблюдается при супрасакральном уровне поражения спинного мозга.
В литературе имеются лишь единичные сообщения о распространенности функциональных нарушений опорожнения мочевого пузыря. Так, P. Klarskov и соавт., оценивая обращаемость в лечебные учреждения Копенгагена, выявили, что ненейрогенные формы нарушения опорожнения мочевого пузыря встречаются в среднем у 7 женщин на 100 000 населения [2]. По данным T. Tammela и соавт., после оперативных вмешательств на органах брюшной полости нарушения опорожнения мочевого пузыря встречаются у 2,9 % пациентов, а после проктологических операций — у 25% больных [3]. Многие авторы считают данную проблему особенно значимой у неврологических больных.
Клиническим проявлением снижения сократительной способности детрузора и нерасслабляющегося п/п сфинктера уретры являются симптомы нарушения опорожнения мочевого пузыря, к которым относятся затрудненное мочеиспускание тонкой, вялой струей, прерывистое мочеиспускание, необходимость прилагать усилия и натуживаться, чтобы начать мочеиспускание, ощущение неполного опорожнения мочевого пузыря.
При отсутствии сократительной способности детрузора в сочетании с паралитическим состоянием п/п сфинктера уретры больные опорожняют мочевой пузырь, искусственно увеличивая внутрибрюшное давление, что клинически проявляется мочеиспусканием слабой струей мочи. При отсутствии сократительной способности детрузора в сочетании со спастическим состоянием наружного сфинктера уретры в большинстве случаев самостоятельное мочеиспускание невозможно и отмечается хроническая задержка мочи.
Нерасслабляющийся п/п сфинктер уретры приводит к инфравезикальной обструкции с симптомами нарушения опорожнения мочевого пузыря.
Клинические проявления наружной ДСД (непроизвольное сокращение п/п сфинктера уретры во время мочеиспускания или непроизвольного сокращения детрузора) включают два вида симптомов, а именно: нарушения опорожнения и накопления мочи в мочевом пузыре. Последние включают учащенное и ургентное мочеиспускание нередко в сочетании с ургентным недержанием мочи и никтурией. Для наружной ДСД характерно неполное опорожнение мочевого пузыря и развитие пузырно-мочеточникового рефлюкса.
Таким образом, различные формы нарушения опорожнения мочевого пузыря могут иметь во многом сходную клиническую картину. В связи с этим правильная и своевременная диагностика функциональных нарушений опорожнения мочевого пузыря является залогом успешного лечения.
Диагностика функциональных нарушений опорожнения мочевого пузыря складывается из сбора жалоб и анамнеза, урологического и неврологического обследования, а также дополнительных методов обследования, среди которых основное место занимает уродинамическое исследование. На начальном этапе обследования обязательна оценка симптомов нижних мочевых путей на основании вопросника I-PSS (Internanional Prostate Symptom Score). Вопросник I-PSS был предложен для оценки нарушений акта мочеиспускания вследствие заболеваний предстательной железы, однако в настоящее время он с успехом применяется и в случаях проявления симптомов заболеваний нижних мочевых путей, вызванных различными факторами, в том числе и неврологического характера.
Для уточнения поведения детрузора и его сфинктеров в фазу опорожнения мочевого пузыря наиболее информативным методом исследования больных является комплексное уродинамическое исследование.
Уродинамическими признаками наружной ДСД, характерной для надкрестцовой локализации патологического процесса, особенно в шейном отделе спинного мозга, являются регистрируемые с помощью электромиографии во время мочеиспускания «всплески» сократительной активности п/п сфинктера уретры и мышц тазового дна. Сокращение мышц тазового дна затрудняет или полностью прерывает поток мочи. Для нерасслабляющегося сфинктера уретры характерно отсутствие снижения электромиографической активности п/п сфинктера уретры во время мочеиспускания. Снижение или отсутствие сократительной способности детрузора уродинамически проявляется отсутствием плавного повышения детрузорного давления в ходе цистометрии или отсутствием позыва к акту мочеиспускания.
Следует подчеркнуть, что только уродинамическое обследование дает возможность достоверно установить форму нарушения функции нижних мочевых путей, приводящих к нарушению опорожнения мочевого пузыря, и во многом определить выбор метода лечения.
Ультразвуковое исследование почек и мочевого пузыря, также как и экскреторная урография, позволяет уточнить анатомическое состояние верхних мочевых путей и количество остаточной мочи в мочевом пузыре. По количеству остаточной мочи в мочевом пузыре после акта мочеиспускания (в норме до 50 мл) можно косвенно судить о функциональном состоянии детрузора и наличии инфравезикальной обструкции.
В таблице перечислены методы лечения больных с функциональными нарушениями опорожнения мочевого пузыря, из которых только медикаментозная терапия и дорзальная ризотомия с электростимуляцией передних корешков могут действительно считаться методами лечения, тогда как другие скорее являются способами опорожнения мочевого пузыря. При этом даже медикаментозная терапия во многом является симптоматическим методом лечения. Несмотря на это, назначение лекарственных средств представляет собой первый этап лечения больных с функциональными нарушениями опорожнения мочевого пузыря. Выбор медикаментов зависит от вида нарушения функции нижних мочевых путей. Так, в случае нарушения сократительной способности детрузора применяют антихолинэстеразные средства и М-холиномиметики, а при гиперактивности уретры — центральные миорелаксанты и α-блокаторы.
У 22 больных со сниженной сократительной способностью детрузора использовали дистигмина бромид (убретид) в дозе 5 мг через день за 30 мин до завтрака в течение 2 мес. При этом через каждые 2 нед делали 7-дневный перерыв в приеме препарата. Механизм действия дистигмина бромида заключается в блокировании ацетилхолинэстеразы, что сопровождается увеличением концентрации ацетилхолина в синаптической щели и соответственно приводит к облегчению передачи нервного импульса.
У всех больных терапевтический эффект развивался в первую неделю приема препарата и выражался в снижении среднего балла I-PSS c 15,9 до 11,3, а количества остаточной мочи — с 82,6 до 54,3 мл. Субъективно пациенты отмечали усиление ощущения позыва и облегчение начала акта мочеиспускания.
Следует отметить, что до настоящего времени остается открытым вопрос о продолжительности лечения антихолинэстеразными средствами. По нашим данным, у 82% больных в разные сроки после окончания 2-месячного курса лечения отмечалось возобновление симптомов, потребовавшее повторного назначения препарата.
К сожалению, мы не накопили собственного опыта применения бетанехола у больных со сниженной сократительной способностью детрузора, так как данный препарат не зарегистрирован для клинического применения в нашей стране и соответственно отсутствует в аптечной сети. Механизм действия бетанехола аналогичен действию ацетилхолина на гладкие миоциты. Данные других авторов показывают, что бетанехол может применяться при лечении больных с легкой степенью нарушения сократительной способности детрузора [4, 5].
α1-адреноблокатор доксазозин (кардура) использовали в ходе лечения 30 больных с гиперактивностью уретры, в том числе 14 пациентов с наружной ДСД и 16 с нарушением произвольного расслабления п/п сфинктера уретры. Доксазозин назначали в дозе 2 мг/сут на ночь.
Через 6 мес средний балл по шкале I-PSS у больных с наружной ДСД снизился с 22,6 до 11,4, количество остаточной мочи уменьшилось с 92,6 до 32,4 мл, а максимальная скорость потока мочи увеличилась с 12,4 до 16,0 мл/сек.
Кроме того, через 6 мес у больных с нарушением произвольного расслабления п/п сфинктера уретры средний балл I-PSS снизился с 14,6 до 11,2, количество остаточной мочи — с 73,5 до 46,2 мл, а максимальная скорость потока мочи увеличилась с 15,7 до 18,4 мл/сек.
Баклофен и тизанидин (сирдалуд) являются центральными миорелаксантами. Они снижают возбуждение моторных нейронов и интернейронов и могут ингибировать передачу нервного импульса в спинном мозге, уменьшая спастичность п/п мышц. По нашим данным, после применения баклофена в дозе 20 мг/сут и тизанидина в дозе 4 мг/сут не было выявлено существенной динамики субъективных и объективных симптомов как у больных с наружной ДСД, так и у пациентов с нарушением расслабления п/п сфинктера уретры. Выраженная слабость мускулатуры конечностей на фоне приема этих препаратов не позволяет увеличивать дозу препаратов, что существенно ограничивает их применение в клинической практике.
Следует отметить, что медикаментозная терапия эффективна у больных с начальными и легкими формами нарушения опорожнения мочевого пузыря. Тем не менее ее целесообразно использовать в качестве первого этапа лечения. В случае недостаточной эффективности медикаментозной терапии необходимо искать новые пути решения проблемы адекватного опорожнения мочевого пузыря.
Предложенная Lapides и соавт. в 80-е гг. прошлого столетия интермиттирующая аутокатетеризация мочевого пузыря до настоящего времени остается одним из основных методов опорожнения мочевого пузыря [6]. Однако этот метод имеет ряд осложнений, к которым относятся инфекции нижних мочевых путей, стриктуры уретры и, самое главное, значительное снижение качества жизни. При невозможности выполнения (неврологические больные с тетраплегией, больные с ожирением) или отказе пациента от аутокатетеризации, у лиц с наружной ДСД и нерасслабляющимся сфинктером уретры, а также со сниженной сократительной способностью детрузора для адекватного опорожнения мочевого пузыря применяют в последние годы имплантацию специальных стентов (производства фирм Balton, Mentor, МедCил) и инъекции ботулинического токсина в зону п/п сфинктера уретры.
 |
| Рисунок 1. Временный уретральный стент |
Временные уретральные стенты имеют форму цилиндра, выполненного из проволочной спирали толщиной 1,1 мм, изготовлены они на основе полимолочной и полигликоликовой кислот с различным периодом разрушения (от 3 до 9 мес) посредством гидролиза (рис. 1). Механические свойства и время разрушения временных стентов зависят от степени поляризации, места и формы зоны имплантации.
Мы имеем опыт применения временных уретральных стентов у семи мужчин с наружной ДСД и у четырех пациентов, у которых отсутствовала сократительная способность детрузора. Временный уретральный стент устанавливали при уретроцистоскопии таким образом, чтобы он «шинировал» как простатический, так и мембранозный отделы уретры. Такое положение стента обеспечивает адекватное опорожнение мочевого пузыря.
У всех больных отмечалось восстановление самостоятельного мочеиспускания сразу после имплантации уретрального стента. Пациенты с наружной ДСД осуществляли мочеиспускание по позыву, а больные с отсутствием сократительной способности детрузора с интервалом 4 ч (6 раз в сутки) с использованием приема Креда. По данным ультразвукового сканирования, через 10 нед после установки стента у больных с наружной ДСД не отмечалось остаточной мочи, а у больных с отсутствием сократительной способности детрузора среднее количество остаточной мочи составило 48 мл и зависело от адекватности выполнения приема Креда. Очень важно, что у больных с наружной ДСД было выявлено снижение максимального детрузорного давления во время мочеиспускания в среднем с 72 до 35 см вод. ст. (профилактика развития пузырно-мочеточникового рефлюкса).
Мы считаем, что временные уретральные стенты обеспечивают адекватное опорожнение мочевого пузыря и показаны тем больным с нарушением опорожнения мочевого пузыря, которым не может быть выполнена интермиттирующая катетеризация мочевого пузыря или которые воздерживаются от нее по различным причинам. Временные стенты могут являться методом отбора больных для установки постоянных (металлических) стентов.
В последние годы в литературе появились сообщения об успешном использовании ботулинического токсина у больных с функциональными нарушениями опорожнения мочевого пузыря. В нашей клинике ботулинический токсин применялся у 16 больных с нарушением опорожнения мочевого пузыря, в том числе у девяти с наружной ДСД, у трех с нерасслабляющимся п/п сфинктером уретры и у четырех с нарушением сократительной способности детрузора. Мы использовали ботулинический токсин типа А фармацевтической фирмы Allergan. Коммерческое название препарата — ботокс (Botox), он представляет собой лиофилизированный порошок белого цвета в вакуумных стеклянных флаконах объемом 10 мл, закрытых резиновой пробкой и герметичным алюминиевым затвором. В одном флаконе содержится 100 ЕД ботулинического токсина типа А.
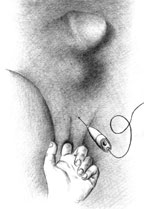 |
| Рисунок 2. Введение ботулинического токсина у мужчин |
Механизм действия ботокса заключается в блокировании выброса ацетилхолина из пресинаптической мембраны в нервно-мышечном синапсе. Фармакологическим эффектом этого процесса является стойкая хемоденервация, а клиническим проявлением — расслабление мышечных структур.
Согласно рекомендациям фирмы-производителя, лиофилизированный порошок разводили 8 мл стерильного 0,9% раствора натрия хлорида без консервантов (1 мл полученного раствора содержит 12,5 ЕД ботокса). Использовали трансперинеальную методику введения препарата. У мужчин под контролем указательного пальца, введенного в прямую кишку, специальную иглу с изоляционным покрытием вводили в точку, находящуюся на 2 см латеральнее и выше анального отверстия (рис. 2). У женщин иглу под контролем указательного пальца, введенного во влагалище, вводили в точку на 1 см латеральнее и выше наружного отверстия уретры на глубину 1,5–2,0 см (рис. 3). Во всех случаях положение иглы контролировали электромиографически по характерному звуку динамика электромиографа. В каждую точку вводили по 50 ЕД ботокса.
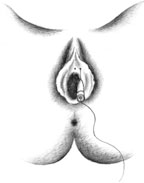 |
| Рисунок 3. Введение ботулинического токсина у женщин |
У всех больных через 10 дней после введения ботулинического токсина исчезла остаточная моча и было отмечено увеличение максимальной скорости потока мочи. Важно, что хемоденервация сфинктера уретры после инъекции ботокса у всех пациентов с нерасслабляющимся п/п сфинктером и наружной ДСД приводила к снижению детрузорного давления, а у больных с нарушением сократительной способности детрузора — к снижению максимального абдоминального давления, вызывающего выделение мочи из наружного отверстия уретры. Это наблюдение представляется крайне важным в отношении профилактики развития пузырно-мочеточникового рефлюкса и сохранения функциональной способности почек. Только у одного больного клинический эффект после инъекции ботокса продолжал сохраняться на протяжении 16 мес, остальным пациентам потребовались повторные инъекции препарата с периодичностью 3–8 мес.
В отдельных случаях, при выраженной инвалидизации больных с нарушением опорожнения мочевого пузыря, используют трансуретральную инцизию или резекцию наружного сфинктера уретры, дренируют мочевой пузырь постоянным уретральным катетером или выполняют цистостомию.
Таким образом, нарушение опорожнения мочевого пузыря может быть следствием различных форм дисфункции нижних мочевых путей. Требуются проведение комплексного уродинамического обследования для уточнения функционального состояния мочевого пузыря и его сфинктеров и выбор адекватного метода опорожнения мочевого пузыря. Отсутствие высокоэффективных и универсальных способов лечения больных с функциональными нарушениями опорожнения мочевого пузыря диктует необходимость поиска новых методов терапии таких больных.
Г. Г. Кривобородов, доктор медицинских наук
М. Е. Школьников, кандидат медицинских наук
РГМУ, Москва