если ивл не помогает что дальше делать
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
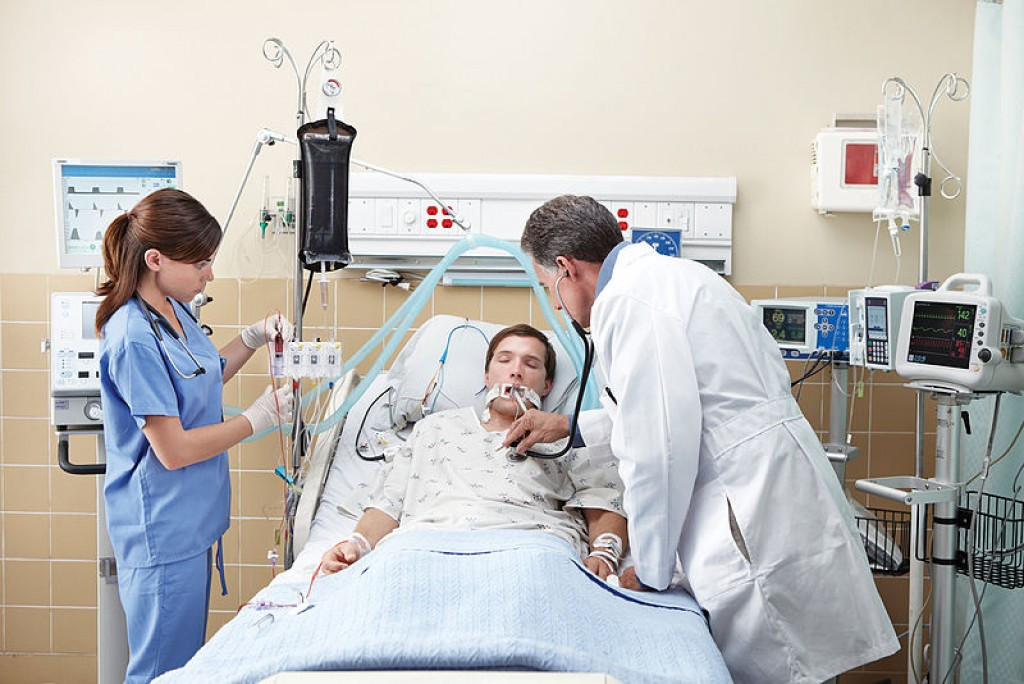
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
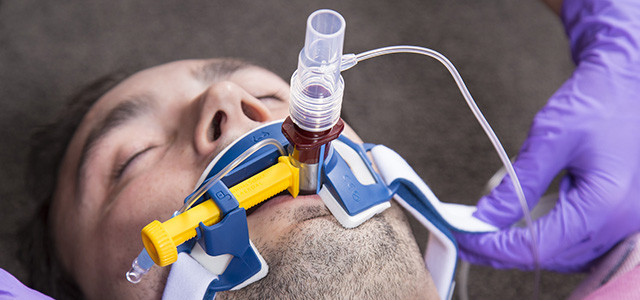
Инвазивная вентиляция легких
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
Кому показана искусственная вентиляция легких и как их восстанавливать после респираторной поддержки
Глоток воздуха

— Игорь Зиновьевич, при каких условиях пациент не может обойтись без ИВЛ и как часто вы назначаете эту процедуру?
— Сразу же хочу подчеркнуть: искусственная вентиляция легких — не приговор. ИВЛ задействуется, если системы дыхания и кровообращения человека не справляются самостоятельно. Но нужно понимать, что часть пациентов, которых, к сожалению, не удается спасти, погибают не из-за ИВЛ, а из-за тяжелейшего течения коронавирусной инфекции и обширного поражения внутренних органов (это могут быть не только легкие).
Статистика во всем мире примерно равнозначная. Около 50 % человек могут перенести ковид бессимптомно, в амбулаторном лечении на дому нуждаются 30 %, а в госпитализации (но не в отделение реанимации) — до 20 % пациентов, из которых 5—7 % будут нуждаться в интенсивной терапии, а половина из них — в той или иной аппаратной поддержке.
К слову, за время пандемии специалисты пересмотрели подходы к респираторной терапии. Сегодня она ступенчатая: начинается с подачи определенного количества литров кислорода в минуту, и многим этого бывает достаточно. Если нет, дальше используют высокопоточную оксигенацию, но и это еще не подключение к ИВЛ: пациент в сознании, дышит сам, просто ему под повышенным давлением подают кислород либо через специальные назальные канюли, либо через лицевую маску, либо через шлем для неинвазивной вентиляции легких. И только следующий шаг — ИВЛ, когда аппарат полностью берет на себя дыхательную функцию.
— Пациент в это время находится в медикаментозной коме?
— Прежде чем подключить человека к аппарату ИВЛ, необходимо установить в трахею специальную трубку. Для этого больного вводят в медикаментозную кому. Но когда уже достаточное количество кислорода поступает в легкие и ситуация в целом улучшается, пациент возвращается в сознание. Если он находится на ИВЛ достаточно длительное время, трубку, помещенную в трахею, заменяют на трубку, которая вводится через шею (трахеостому). По мере уменьшения интенсивности работы аппарата ИВЛ и стабилизации состояния многие пациенты могут пить воду и даже самостоятельно есть ложкой кашу.
— А общаться с врачами?
— Только письменно и жестами. И эту возможность все стараются использовать. Спрашивают о своем состоянии, просят передать привет родным, поддержать их. Кто-то даже пытается шутить, кто-то пишет слова благодарности врачам. Кто-то просто выражает свои эмоции, это тоже полезно. Медики, в свою очередь, просят своих подопечных быть оптимистами, потому что вера в себя, свои силы очень помогает справиться с болезнью.
— Как долго можно находиться на ИВЛ?
— В третью волну пандемии больше тяжелых случаев ковида? Аппараты ИВЛ теперь нужны чаще?
— На данный момент мы не наблюдаем обвального роста новых случаев. Не исключено, что это связано с особенностями эпидемиологического процесса. Заболевание новое, оно проходит определенные этапы эволюции. А вот что касается тяжелых случаев, то их действительно больше. В чем причина? Есть много теорий. Сейчас весна, традиционное время гиповитаминоза, когда организм ослаблен, снижен защитный механизм иммунитета. Кроме того, вирус мутирует, подстраивается под своего носителя. Основная проблема состоит в иммунном ответе организма на ковид. Тем не менее подчеркну, что далеко не каждому из нынешних тяжелых пациентов необходима искусственная вентиляция легких, так что аппаратов у нас хватает, есть даже запас.
— Игорь Зиновьевич, насколько мне известно, основной момент в развитии любой пандемии — ее купирование. Нужно ли вакцинироваться людям, которые перенесли тяжелую форму ковида, нуждались в респираторной поддержке?
— Обязательно. При накоплении определенного пула в 60—70 % вакцинированных людей в популяции любая пандемия сходит на нет. Поэтому и тем, кто уже перенес ковид, и тем, кому посчастливилось пока с ним не столкнуться, нужно вакцинироваться. Сегодня мы не можем однозначно утверждать, что чем тяжелее была форма болезни, тем больше выработалось антител. Увы, практика показывает, что такие пациенты заболевают и по второму, и по третьему разу. Не так давно в Китае подтвердили четвертый случай ковида у одного и того же человека. А ведь каждый раз организм работает на износ, чтобы справиться с болезнью, расходует иммунные ресурсы, после чего вынужден бороться еще и с последствиями. Поэтому мой совет — привиться и вздохнуть свободнее.
— Посоветуйте, как в домашних условиях восстанавливать легкие после респираторной поддержки.
Прекращение длительной ИВЛ
Прекращение длительной ИВЛ, извлечение интубационной трубки из просвета гортани и трахеи и переход к самостоятельному дыханию – ответственные шаги после осуществления продолжительной искусственной вентиляции легких. Любой ошибочный шаг на этой стадии лечения способен нивелировать достигнутые терапевтические результаты.
Начало постепенного прекращения вспомогательной вентиляции является таким же важным моментом, как и начало. Специалисты считают, что продолжительное использование данного метода провоцирует развитие зависимости от аппарата у неврологических пациентов. Человек попросту привыкает к аппарату, у него может наблюдаться ослабление мышечного аппарата.
Условия прекращения респираторной поддержки
Ключевым требованием к прекращению ИВЛ является пресечение недостаточности дыхания и восстановление газообмена в легких при самостоятельной дыхательной активности. При самостоятельном дыхании РаО2 должно достигнуть 80 мм.рт.ст, сердечный ритм, дыхательные движения, показатели давления должны пребывать в пределах нормы.
Во время перехода на самостоятельную дыхательную активность и при извлечении интубационной трубки из гортани и трахеи пациент должен самостоятельно делать вдох с показателями разрежения не менее 20 см. вод.ст.
После прекращения продолжительной искусственной вентиляции легких извлечение интубационной трубки должно осуществляться спустя несколько часов после возвращения самостоятельной дыхательной активности у человека. За этот промежуток времени не должно наблюдаться таких признаков:
Временной промежуток, в котором происходит адаптация пациента, зависит от различных факторов – от продолжительности дыхания с помощью аппарата, от характера заболевания. Длительность восстановления колеблется от нескольких часов до нескольких суток, кроме того, могут потребоваться специальные дыхательные упражнения, чтобы восстановить мышечный аппарат и укрепить его. Чтобы провести постепенную адаптацию с самостоятельному дыханию и плавно тренировать дыхательные мышцы, часто прибегают к помощью специального т-образного коннектора. Он подсоединяется к интубационной трубке, аппарат отключается. Через вход этого коннектора человек вдыхает воздух, обогащенный кислородом.
Определение подготовленности пациента к переводу
Ключевыми показателями для извлечения интубационной трубки являются:
Перед изъятием трубки проводится тщательный туалет дыхательных путей. Они должны быть полностью проходимыми. Если на протяжении нескольких суток у пациента не отмечается динамика к самостоятельному дыханию, ИВЛ заменяют интубацией через трахеостому. Важно вовремя обнаружить ошибки при прекращении вентиляции. Иногда, чтобы сохранить функцию диафрагмы, прибегают к электрической стимуляции нервов в ней.
Методики «отлучения» от респиратора
Чтобы прекращение искусственной вентиляции легких было успешным, прибегают к помощи таких средств:
Если у пациента отмечается наличие сопутствующей обструкции дыхательных путей и другие нарушения (левожелудочковая недостаточность, ишемия миокарда), при высоких дыхательных нагрузках среднее внутриплевральное давление может существенно снижаться. Так происходит увеличение постнагрузки, появляется ишемия или застойные явления в сосудах легких. В этих случаях уменьшают потребность в вентиляции теми методами, которые способствуют улучшению механики внешнего дыхания и уменьшают минутную вентиляцию.
Положительный результат приносит применение самостоятельных вдохов и выдохов с постоянно положительным давлением. Либо же применяется неинвазивная респираторная поддержка. Чтобы улучшить функционирование сердца и уменьшить признаки ишемии, используют терапию медикаментозными средствами.
Трахеостомия в практике врача-реаниматолога
На сегодняшний день, одним из эффективных методов в арсенале средств борьбы с нарушениями функции внешнего дыхания является трахеостомия. Указанная методика широко применяется в реаниматологической практике, трахеостомию выполняют приблизительно у 10% пациентов, находящихся на ИВЛ.
Показаниями к выполнению трахеостомии и трахеотомии являются:
1.Стенозирующий ларинготрахеобронхит III и IV степени через 1—2 дня безуспешного лечения при назотрахеальной интубации,
2. Инородные тела трахеи при невозможности их удаления во время прямой ларингоскопии или верхней трахеобронхоскопии.
3. При дренировании дыхательных путей у больных с нарушением акта откашливания.
4. В случаях заведомо длительной (более 5 сут) искусственной вентиляции легких.
5. При рубцовых стенозах и опухолях гортани при невозможности выполнения радикальных операций.
6. При травмах гортани и трахеи с нарушениями внешнего дыхания.
7. При черепно-мозговой травме с необходимостью систематического дренирования трахеобронхиального дерева или длительной искусственной вентиляции легких.
8. Обширные ранения с повреждением лицевого скелета.
Преимущества трахеотомии перед интубацией трахеи:
По данным современных литературных обзоров, среди общеизвестных преимуществ трахеостомии — меньшая потребность в глубокой седации, более быстрое отлучение от респиратора и уменьшение длительности пребывания в ОРИТ и лечебном учреждении. Прежде всего, от ранней трахеостомии выиграют больные с тяжелой сочетанной травмой, особенно с черепно-мозговой травмой и(или) с нарушениями сознания. За исключением нескольких сообщений, не отмечалось различий в уровне смертности между больными с трахеостомой или продленной трансгортанной интубацией. Зачастую, пациенты с трахеостомой могут быть раньше переведены из ОРИТ в профильное отделение, поэтому вопрос раннего наложения трахеостомы должен рассматриваться, как только складываются подходящие условия. У больных с трахеостомой инциденты, связанные с трахеостомической трубкой, могут быть более частыми и с более тяжелыми последствиями, поэтому при решении о переводе больного из ОРИТ прежде всего должна учитываться безопасность пациента.
Безусловно, трахеостомия не лишена и серьезных недостатков, связанных с повышением риска инфекционных осложнений, необходимостью постоянного тщательного ухода за трахеостомой и вероятностью возникновения осложнений во время выполнения этой операции (травма пищевода, кровотечение, острый стеноз трахеи и др.). Поэтому принципиально важным является вопрос уход за трахеостомой, так помимо постоянного удаления трахеобронхиального секрета, необходима активная профилактика гнойного трахеобронхита, мацерации кожи, вторичного инфицирования мягких тканей вокруг послеоперационной раны и т. п.
Это достигается регулярным проведением следующего комплекса мероприятий:
1. Больных с трахеостомой необходимо содержать в помещении с повышенной влажностью воздуха. Для этой цели устанавливается специальный увлажнитель. Повышенная влажность воздуха в летнее время может быть достигнута развешиванием мокрых простыней, а зимой — сушкой их на радиаторах парового или водяного отопления;
2. Помимо регулярного промывания дыхательных путей растворами фурацилина, новокаина, использования протеолитических ферментов, необходимо периодически проводить ингаляции с антибиотиками и щелочно-масляными смесями;
3. Кожу вокруг трахеостомы следует систематически тщательно осушивать и смазывать цинковой мазью либо пастой Лассара;
4. К трахеостоме нужно относиться как к абсолютно стерильной ране — производить манипуляции только тщательно обработанными руками, прокипяченными инструментами, дренажными трубками и растворами. При перевязках пользоваться только стерильным перевязочным материалом и запретить работу без марлевых масок и специальных халатов;
5. В палате, где находится больной с трахеостомой, целесообразно периодически проводить санацию воздуха ультрафиолетовым облучением;
6. С такими больными необходимо регулярно заниматься активной дыхательной гимнастикой и по возможности обеспечивать им двигательный режим.
Следует помнить, что и сама операция и трахеостомическая канюля далеко не безразличны для дыхательных путей. Уже через 2—3 ч после наложения трахеостомы на слизистой оболочке вокруг трахеостомического отверстия появляется пояс рыхлого фибринозного налета. В некоторых случаях этот налет распространяется на слизистую гортани, надгортанник и вниз вплоть до бифуркации трахеи и даже главных бронхов. Непосредственно вокруг канюли очень быстро (через несколько часов) развивается некротическая зона, отек тканей, гиперемия, лейкоцитарная инфильтрация.
В более поздние сроки обнаруживаются эрозии или (значительно реже) глубокие язвы. На 5—7-е сутки наступает метаплазия призматического эпителия в многослойный плоский.
Все это свидетельствует о том, что содержание канюли в просвете трахеи для больного далеко не безразлично. Поэтому возникает вопрос не только о строгих показаниях к трахеостомии, но и о наиболее рациональных сроках удаления канюли (деканулирования).
Существуют следующие правила: если в течение 1—2 суток после операции дыхание пострадавшего остается в пределах нормы, и нет угрозы рецидива дыхательной недостаточности, канюлю следует удалять.
Серьезные изменения в тканях, окружающих трахеостому, свидетельствуют также о том, что в случаях, когда искусственная вентиляция легких предположительно необходима на сравнительно короткий срок (до 24 ч), трахеостомия должна и может быть заменена интубацией.
При ожидаемой длительности ИВЛ больше 14-и дней следует рассмотреть вопрос о наложении трахеостомы. Однако, к сожалению, возможности клиницистов в плане предсказания продолжительности ИВЛ на раннем этапе заболевания ограничены. Однако следует ожидать, что более тяжелое течение болезни в течение продолжительного периода времени — предиктор более длительного нахождения на ИВЛ. В одном из исследовании (Rumbak ) было также отмечено, что больным с большим количеством баллов (>25) по шкале APACHE II требуется более длительная интубация.
Методики трахеостомии постоянно развиваются и совершенствуются. Все больше трахеостомии выполняется в условиях ОРИТ «у постели больного» с применением техники чрескожной дилятационной трахеостомии (ЧДТ).
В нашей клинике операция ЧДТ выполняется выполняются достаточно регулярно. Опыт выполнения чрескожной дилятационной трахеостомии позволил нам убедиться в преимуществах этой методике (в частности трахеостомии по Griggs под эндоскопическим контролем), как наиболее простой, менее затратной экономически, с наименьшим количеством осложнений.
Как прийти в себя после ИВЛ. Отвечают психотерапевт и реаниматолог
Если пневмония протекает тяжело, пациента могут подключить к аппарату искусственной вентиляции легких (ИВЛ) в отделении реанимации. Длительное нахождение в реанимации, в том числе на ИВЛ, может иметь отдаленные последствия. Какие могут быть осложнения после ИВЛ, почему это происходит и как профилактировать такие «побочные эффекты», рассказывают наши эксперты.
Осложнения после ИВЛ
По разным данным, около трети пациентов могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию, что существенно влияет на качество жизни.
Как осмыслить, проговорить и скорректировать этот опыт рассказывает Татьяна Романовская, психотерапевт, ассистент кафедры психиатрии и медицинской психологии БГМУ.
Почему возможны нарушения психики, кто в группе риска?
Подключение к аппарату ИВЛ – это экстренное мероприятие по спасению жизни, оно за гранью стандартного человеческого опыта. Еще недавно человек был здоров и вдруг не может самостоятельно дышать, его судьба в чужих руках. Поэтому в группе риска может оказаться каждый, но в первую очередь те, для кого это стало шоком, кто не понимает, что происходит и что будет дальше. Состояние беспомощности, неопределенности порождает тревогу и страх. Пребывание на грани жизни и смерти – это кризисное состояние, которое каждый переживает и перерабатывает по-своему. Но однозначно это оставляет определенный след в жизни человека.
Как проявляются психические нарушения?
Сама по себе острая дыхательная недостаточность, невозможность сделать вдох или выдох вызывает тревогу, которая может доходить до паники и нарушения сознания в стационаре. Для этого в реанимациях используют успокоительные средства.
Могут быть и отдаленные последствия в течение полугода-года (иногда и дольше). Возможны ухудшение памяти, сложность в принятии решений. К психическим проблемам относятся посттравматический стрессовый синдром, депрессия, бессонница, тревожность. У человека может возникнуть психогенная отдышка, он задыхается, когда нервничает. Могут обостриться сопутствующие заболевания.
Можно справиться самому или необходим психотерапевт?
В условиях стационара профилактика ПИТ-синдрома зависит от врача. У пациента в силу высокого уровня стресса и физического состояния нет возможности бороться с ним. Пациенты палаты интенсивной терапии нуждаются в том, чтобы люди вокруг направляли, поддерживали телесный контакт, рассказывали, что происходит, смотрели в глаза.
После выписки большинство пациентов восстанавливаются и продолжают спокойно жить дальше. Но около 30 % нуждаются в психотерапевтической помощи. Если человек чувствует, что он не может нормально функционировать (из-за подавленности, нарушения сна, страшных сновидений, высокого уровня тревоги, появившихся сложностей в межличностных отношениях), то стоит обратиться к психологу или психотерапевту.
Приведу пример моей пациентки с ее согласия. В 26 лет, будучи абсолютно здоровой спортивной девушкой, она заболела ОРВИ. Продолжала ходить на работу. На четвертый день болезни проснулась от удушья, очень испугалась и вызвала скорую помощь. В стационаре ей поставили диагноз «пневмония», что для нее само по себе стало шоком, так как она никогда не болела. Далее у нее развился острый респираторный дистресс-синдром на фоне вирусной пневмонии с отеком легких и дыхательной недостаточностью. Она оказалась в реанимации на аппарате ИВЛ и пролежала там 8 дней. О том периоде у нее сохранились разные воспоминания. Она описывала чувство страха, беспомощности, дезориентации. Особое значение в этот период имело внимательное и спокойное отношение работников реанимации, которые все ей поясняли, успокаивали, давали надежду.
После выписки и восстановления у пациентки изменилось ощущение себя. Она чувствовала физические ограничения, слабость, не могла вернуться к привычной активности, беспокоили нарушения сна, периодически просыпалась с боязнью задохнуться. Повысился уровень тревоги в отношении своего здоровья. Она стала более эмоциональной, обидчивой и ранимой. Поэтому через месяц после выписки она обратилась к психотерапевту. Процесс терапии занял около двух месяцев (8 консультаций). Цель нашей работы была в переосмыслении травматического опыта болезни, чувства потери контроля и безопасности. Сегодня, со слов пациентки, она рада тому опыту: «Я стала по-другому расставлять приоритеты, ценить здоровье и понимать, как здорово просто легко и свободно дышать».
Какие методики помогут
Очень эффективный метод работы с травмой – десенсибилизация посредством движения глаз Фрэнсис Шапиро. Это краткосрочная (2–5 встречи) терапия, благодаря которой можно переработать травматические переживания, в том числе от пребывания на ИВЛ.
Эффективны когнитивно-поведенческая психотерапия, гештальт, эриксоновский гипноз и многие другие подходы – в зависимости от целей и задач. Также может применяться экзистенциальная психотерапия. Пребывание в реанимации актуализирует для человека вопросы смысла, поэтому часто людям необходимо переосмысление того, на чем держатся их мировосприятие и жизненные приоритеты.
Возможно, потребуется семейная терапия, ведь такие кризисные состояния могут актуализировать различные проблемы, в том числе в межличностных отношениях.
Медикаментозное лечение зависит от состояния и последствий пережитой травмы. Если у человека наблюдается острая реакция после выписки из реанимации, для повышения адаптивности психики может назначаться короткий курс транквилизаторов. Для повышения ресурсов нервной системы могут потребоваться антидепрессанты.
Что делать родным
Родным тоже нужна помощь. Когда близкий человек в реанимации, невозможность помочь, непонимание, что им делать, порождают чувство тревоги, вины и беспомощности. Поэтому так важно общение с лечащим врачом.
В дальнейшем могут быть вредны две крайности: избыточное чувство тревоги у близких, когда к человеку относятся так, будто он все еще тяжело болен, либо игнорирование произошедшего, мол, «все позади, ты выжил, зачем вспоминать плохое». Но человеку важно, чтобы близкие признали, что ему было страшно и тяжело, полезно говорить об этом: проговаривая, он освобождается от груза. Близким необходимо признать эти переживания, поддержать, продемонстрировать понимание и рассказать про свои чувства (как они боялись потерять его, как переживали).
Итого: для профилактики психических нарушений нужно
Подписывайтесь на наши группы в Facebook, VK, OK, Twitter и будьте в курсе свежих новостей! Только интересные видео на нашем канале YouTube, присоединяйтесь
Материалы на сайте 24health.by носят информационный характер и предназначены для образовательных целей. Информация не должна использоваться в качестве медицинских рекомендаций. Ставит диагноз и назначает лечение только ваш лечащий врач. Редакция сайта не несет ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте 24health.by.
Наши партнеры
Нашы партнёры
Наши сертификаты и награды
«Здоровые люди» – это портал о здоровье под эгидой Министерства здравоохранения Республики Беларусь. На нашем портале только достоверная актуальная информация о здоровье и болезнях от высококвалифицированных врачей и экспертов в области здравоохранения. Мы помогаем людям сохранить здоровье и поддерживаем тех, кто заболел.
Республиканское унитарное предприятие
«Редакция газеты «Медицинский вестник»,
УНП 100058405
Учредитель: Министерство здравоохранения Республики Беларусь
Адрес: 220017, г. Минск, ул. Матусевича, 77-4
Телефон: +375 17 378 42 72
E-mail: info@24health.by
При копировании или цитировании текстов активная гиперссылка обязательна. Все материалы защищены законом Республики Беларусь «Об авторском праве и смежных правах».