если неправильно принимать дюфастон чем это грозит
Дюфастон®
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Таблетки, покрытые пленочной оболочкой, 10 мг
Состав
Одна таблетка содержит
активное вещество: дидрогестерон 10 мг,
вспомогательные вещества: лактозы моногидрат, метилоксипропилцеллюлоза, крахмал кукурузный, кремния диоксид безводный коллоидный, магния стеарат,
оболочка: Opadry белый Y-1-7000 (титана диоксид (Е-171), метилгидроксипропилцеллюлоза, полиэтиленгликоль).
Описание
Круглые, двояковыпуклые таблетки, покрытые пленочной оболочкой белого цвета, со скошенными краями на одной стороне, с надписью «155» слева и справа от риски на другой стороне таблетки.
Фармакотерапевтическая группа
Половые гормоны. Прогестагены. Производные прегнадиена. Дидрогестерон.
Фармакологические свойства
Фармакокинетика
Абсорбция. После приема внутрь дидрогестерон быстро всасывается из желудочно-кишечного тракта. Время достижения максимальной концентрации (Tmax) от 0.5 до 2.5 часов. Абсолютная биодоступность дидрогестерона при дозе 20 мг внутрь (при сравнении с 7.8 мг внутривенно) составляет 28%.
В таблице приведены средние значения фармакокинетических параметров дидрогестерона (Д) и дигидродидрогестерона (ДГД) после многократного приема дидрогестерона внутрь в дозе 10 мг.
Дидрогестерон 10 мг
*: из расчета AUC (0-tau)/24
Распределение. При стабильной концентрации дидрогестерона при внутривенном введении объем распределения около 1400 л. Дидрогестерон и ДГД связываются с протеинами плазмы крови более чем на 90%.
Метаболизм. После приема внутрь дидрогестерон быстро метаболизируется в ДГД. Концентрация основного метаболита 20-α-дигидродидрогестерона (ДГД) достигает пика примерно через 1.5 часа после приема дозы. Концентрация ДГД в плазме крови значительно выше, чем дидрогестерона. Отношения AUC (площади под кривой) и Cmax (максимальной концентрации) ДГД и дидрогестерона составляют примерно 40 и 25, соответственно. Периоды полувыведения дидрогестерона и ДГД в среднем 5–7 часов и 14–17 часов, соответственно. Основной особенностью всех метаболитов дидрогестерона является присутствие 4,6-диен-3-1 конфигурации исходного соединения и отсутствие 17-α-гидроксилирования. Это объясняет отсутствие эстрогенного и андрогенного эффектов дидрогестерона.
Выведение. После приема внутрь меченого дидрогестерона в среднем 63% дозы выводится с мочой. Общий клиренс плазмы 6,4 л/мин. Полное выведение дидрогестерона происходит через 72 часа. ДГД выводится с мочой преимущественно в форме конъюгата глюкуроновой кислоты.
Зависимость от дозы и времени. Фармакокинетика линейна как при однократном, так и многократном дозировании в интервале от 2.5 до 10 мг. Сравнение кинетики однократной и многократных доз показывает, что параметры фармакокинетики Д и ДГД не изменяются в результате повторного приема дозы. Стабильная концентрация достигается после 3 дней лечения.
Фармакодинамика
Дюфастон® не подавляет овуляцию. Вследствие этого остается возможность зачатия у женщин репродуктивного возраста, принимающих Дюфастон®.
У женщин в постменопаузе с не удаленной маткой ЗГТ эстрогенами повышает риск гиперплазии и рака эндометрия. Добавление прогестагена предупреждает повышение этого риска.
Показания к применению
— нарушение менструального цикла
— бесплодие вследствие лютеиновой недостаточности
— угрожающий аборт по причине недостаточности прогестерона
— привычное невынашивание беременности по причине недостаточности прогестерона
При терапии эстрогенами у женщин с интактной маткой может быть использован в циклическом режиме при следующих состояниях:
— для предотвращения гиперплазии эндометрия в период постменопаузы
— дисфункциональные маточные кровотечения
Способ применения и дозы
Предлагаемые режимы приема можно корректировать в зависимости от тяжести состояния и индивидуальной реакции на лечение.
Нерегулярные менструации – по 1 таблетке (10 мг) в день с 11-го по 25-й день. Возможно достижение регулярного 28-дневного цикла.
Дисменорея – по 1-2 таблетке (10-20 мг) в день с 5-го по 25-й день цикла. Дозу свыше 1 таблетки в день разделить на несколько приемов в течение дня. Лечение следует начинать с наивысшей дозы. Лечение продолжать на протяжении 6 месяцев непрерывно.
Бесплодие вследствие лютеиновой недостаточности – по 1 таблетке (10 мг) в день с 14-го по 25-й день цикла. Лечение продолжать непрерывно, в течение минимум 6 последовательных циклов. При наступлении беременности лечение рекомендуется продолжать в течение первых месяцев по схеме, рекомендованной при привычном аборте.
Угрожающий аборт по причине недостаточности прогестерона – начальная доза: 4 таблетки (40 мг) однократно, затем по 1 таблетке (10 мг) через каждые 8 часов до исчезновения симптомов. Лечение следует начинать с наивысшей дозы. При продолжении или рецидиве симптомов во время лечения дозу следует повышать на 1 таблетку (10 мг) каждые 8 часов. Лечение продолжать в эффективной дозе в течение 1 недели после исчезновения симптомов; затем постепенно снижать. При последующем рецидиве симптомов лечение продолжить приемом эффективной дозы, достигнутой ранее.
Привычное невынашивание беременности по причине недостаточности прогестерона – по 1 таблетке (10 мг) в день до 20-й недели беременности; затем дозу можно постепенно снизить. Лечение следует начать до зачатия. При возникновении симптомов угрожающего аборта лечение продолжить соответственно данному показанию.
Дисфункциональные маточные кровотечения
Последующее интенсивное кровотечение можно предупредить посредством назначения с профилактической целью 1 таблетки (10 мг) в день с 11-го по 25-й дни цикла, при необходимости в комбинации с эстрогенами, на протяжении 2-3 циклов. После этого лечение можно прекратить, чтобы убедиться в восстановлении регулярности циклов.
Вторичная аменорея – по 1-2 таблетки (10-20 мг) в день с 11-го по 25-й день цикла для достижения секреторной трансформации эндометрия в результате адекватной стимуляции эндогенными или экзогенными эстрогенами.
Комбинированная терапия эстрогенами и прогестагенами следует проводить при использовании минимальной эффективной дозы гормонов и на протяжении наиболее краткого курса, сопоставимого с целями лечения и рисками для каждой женщины, при регулярной переоценке рисков и преимуществ.
Предменструальный синдром – по 1 таблетке (10 мг) 2 раза в день с 11-го по 25-й день цикла.
Дети и подростки младше 18 лет: Нет соответствующих данных по использованию дидрогестерона до менархе.
Безопасность и эффективность дидрогестерона у подростков в возрасте 12-18 лет не установлена.
Для перорального применения. При назначении более высоких доз таблетки следует принимать в несколько приемов в течение дня.
Побочные действия
Нежелательные побочные реакции, о которых сообщалось наиболее часто во время клинических испытаний у пациенток при использовании дидрогестерона по показаниям без применения эстрогена, были следующими: метроррагия, болезненность/чувствительность молочных желез, мигрень/головная боль.
Следующие нежелательные побочные реакции (с указанием их частоты) наблюдались во время клинических испытаний при использовании дидрогестерона (n=3483) по показаниям без применения эстрогена и были сообщены спонтанно.
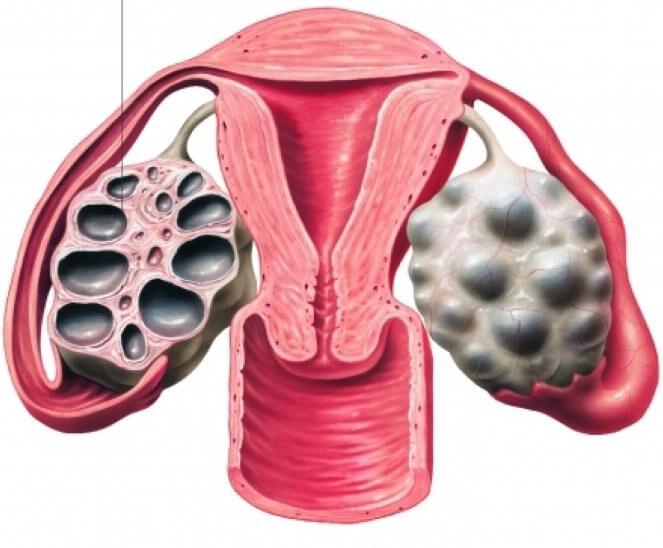
Синдром поликистозных яичников или мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия.
Для начала опишем УЗИ-картину яичников при поликистозе:
Однако описанная картина иногда бывает лишь ошибочно похожа на поликистозные яичники. Например, весьма похожая картина может быть в 1 фазе цикла (на 5-7 день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.
Таким образом, мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако, учитывая, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников, при выявлении картины мультифолликулярных яичников необходимо провести дифференциальную диагностику. Для этого исследуют содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5-3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают специфические гормональные и внешние изменения.
Таким образом, мультифолликулярные яичники — диагноз не заболевания, а определенного состояния, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т.д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Для дифференциальной диагностики мультифолликулярных и поликистозных яичников можно использовать следующие признаки:
Часто мультифолликулярные яичники принимают за поликистозные яичники, однако мультифолликулярные яичники следует рассматривать как вариант нормы, а поликистоз яичников — заболевание.
Женские половые органы – яичники, маточные трубы, матка, подвержены изменениям в зависимости от фазы менструального цикла. В начале менструального цикла в яичниках начинают созревать 5-7 фолликулов, но дозревает только один из них. При картине мультифолликулярных яичников одновременно дозревают более 7 фолликулов. Мультифолликулярные яичники часто встречаются в начале полового созревания, когда только устанавливается менструальная функция, у женщин длительно принимающих пероральные контрацептивы, а также на 5-7 день нормального менструального цикла. Иногда синдром мультифолликулярныхяичников может сопровождаться нарушениями менструального цикла, чаще всего это связано с недостаточностью лютеинизирующего гормона, что может быть вызвано резкой потерей веса, или наоборот его набором. При этом может наблюдаться аменорея или олигоменорея. Нарушения менструального цикла, сопровождающие мультифолликулярные яичники, может свидетельствовать о начальной стадии поликистоза яичников.
Часто, только лишь по данным УЗИ, бывает сложно отдифференцировать синдром мультифолликулярный яичников от синдрома поликистозных яичников. В таких случаях, необходимо динамическое наблюдение у гинеколога и определение гормонального фона. Однако, есть ряд УЗИ-признаков, отличающих мультифолликулярные яичники от поликистозных. Главным отличительным признаком является размер яичника, при синдроме мультифолликулярных яичников он нормальный, при поликистозных яичниках увеличен. Количество фолликулов при синдроме мультифолликулярных яичников 8-10, диаметр фолликулов 4-8 мм, приполикистозе более 10, диаметр фолликулов более 10 мм. Мультифолликулярные яичники не сопровождаются гормональными нарушениями, в отличии от поликистозных яичников.
Причины СПКЯ
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Помимо гормональных причин, к предрасполагающим факторам, ведущим к развитию СПКЯ, относят:
Симптомы СПКЯ
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких какгипертоническая болезнь и атеросклероз.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Диагностика СПКЯ
Структурные изменения яичников при СПКЯ характеризуются:
Диагностика СПКЯ включает:
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
Лечение СПКЯ
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
Консервативное лечение СПКЯ
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела. Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Стимуляция овуляции при СПКЯ
Кломифен относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену.
Критериями эффективности стимуляции овуляции служат:
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение СПКЯ
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому послебеременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Физиотерапия и фитнесс для лечения СПКЯ
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Как пить Дюфастон и для чего его назначают женщинам?
Важно! Данная статья размещена исключительно в познавательных целях, информацию нельзя использовать для самодиагностики и самолечения. Для постановки диагноза и правильного назначения лечения следует обращаться к врачу.
Состав и форма выпуска
| Таблетки, покрытые оболочкой | 1 табл. |
| дидрогестерон | 10 мг |
| вспомогательные вещества: лактозы моногидрат; гипромеллоза; крахмал кукурузный; кремния диоксид коллоидный; магния стеарат | |
| оболочка: Opadry белый Y-1–7000 (гипромеллоза, полиэтиленгликоль 400, титана диоксид (E171) |
Дидрогестерон – синтетический аналог природного гомона прогестерона, он синтезируется не на основе тестостерона, поэтому не имеет отрицательных эффектов, которые присущи всем производным тестостерона. У него нет андрогенных, эстрогенных и глюкокортикоидных свойств, что минимизирует вероятные побочные действия препарата. Дюфастон не влияет на термогенез, поэтому женщины, использующие базальную термометрию для контроля за овуляцией, могут не прекращать измерения
Дюфастон для зачатия – показания к применению
Противопоказания
Форма выпуска, условия хранения
Инструкция по применению и дозы
Только по назначенной врачом схеме. Нельзя использовать Дюфастон самостоятельно. Инструкция по применению дается лечащим врачом.
Как принимать Дюфастон, чтобы забеременеть?
Перед тем как принимать Дюфастон, чтобы забеременеть, нужно обязательно проконсультироваться с врачом. В противном случае вы не можете навредить своему здоровью. К тому же, не факт, что этот препарат вам нужен, ведь вначале нужно пройти необходимые исследования, чтобы узнать, поможет он или нет. Часто женщины ищут на формах тех, кто забеременел на Дюфастоне, и ошибочно полагают, что тоже могут достичь такого же эффекта. Это не так. У разных семейных пар наблюдаются разные причины бесплодия, и единого для всех рецепта успеха не существует.
Самостоятельный прием препарата крайне нерекомендован, так как пить Дюфастон, чтобы забеременеть, целесообразно далеко не во всех случаях бесплодия.
Если же вам его назначил при бесплодии врач, обычно дозировка составляет по 10 мг, в течение 10 дней, начиная с 14 дня цикла.
Особенности фармакологического действия
При покупке в аптеке препарата Дюфастон, инструкция по применению прилагается. Вкратце перечислим особенности данного лекарственного средства. Препарат не может быть использован в качестве гормонального контрацептива. Он является средством выбора при прогестероновой недостаточности.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.