кавернома головного мозга что это такое лечение
Кавернома головного мозга. Что это
Содержание:
Эпидемиология (сколько людей болеет)
Истинной статистики заболеваемости каверномой головного мозга не существует, считается, что это около 0.5% от всего населения планеты. Множество людей могут прожить жизнь, так и не столкнувшись с манифестом каверномы (проявлением данной болезни).
Клиника, генетика, патологическая анатомия заболевания
Чаще всего каверномы головного мозга встречаются в большом мозге, над наметом мозжечка (супратенториально). Представляют из себя каверны — полости, похожие своим строением на венозные сосуды, заполненные кровью. Однако, убедительного прямого кровоснабжения не имеют — т.е. при ангиографии питающие сосуды не выявляются. Проявляются каверномы кровоизлиянием, хотя как я уже отметил, достоверного питания кровью они не имеют или эпилептическими припадками, характер которых может быт очень разным (вплоть до эпизодов дериализации, фуг, трансов, как в случае данного пациента).
Чаще всего каверномы единичные, но бывают и множественными и, как правило, встречаются в рамках генетического, наследственного заболевания. Такие гемангиомы не подлежат открытому хирургическому удалению.
Особое место занимают каверномы ствола головного мозга и могут вызывать очень тяжелые последствия для здоровья в случае их разрыва с кровоизлиянием. Так же бывают каверномы спинного мозга.
Лечение каверномы головного мозга
Единой тактики лечения каверном головного мозга нет. Считается, что каверномы, проявляющиеся эпиприпадками или кровоизлияниями и расположенные зоне досягаемости, подлежат хирургическому удалению. Каверномы ствола головного мозга так же оперируются некоторыми нейрохирургами, но данная операция требует серьезного материального обеспечения, нейрофизиологического контроля, большого хирургического мужества и умения.
Вопрос радиохирургии (гамма-нож) в лечении каверном остается открытым и доказательств эффективности данного метода нет.
Пример удаления каверномы передних отделов правой височной доли головного мозга
Пациент мужского пола, 1989г.р., обратился в ПГКБ, беспокоили сложные судорожные припадки.
На МРТ головного мозга выявлена небольшая кавернома правой височной доли головного мозга до 1.5-2 см в диаметре.
Операция по удалению каверномы головного мозга
Правосторонняя птериональная краниотомия. Препаровка боковой щели головного мозга. В медиальных передних, книзу от полнокровной Сильвиевой вены, отделах кортикотомия. Налет гемосидерина — желтизна — верный признак правильной траектории доступа. Кавернома отделена от мозга и удалена тотально.
Операция удаления каверномы передних отделов правой височной доли головного мозга
На контрольной МРТ головного мозга с контрастом на следующий день после операции — кавернома удалена, незначительная эпидуральная гематома полюса височной доли — в проекции резекции крыла основной кости — без клинических проявлений.
Выписан домой на 10-ые сутки.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Обзор онкологических заболеваний каверномы
Вам поставили диагноз: кавернома?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Предлагаем Вашему вниманию краткий, но подробный обзор опухоли головного мозга.
Ежегодно в России выявляют более 8 тысяч новых заболеваний опухолей мозговой оболочки, головного и спинного мозга и других частей центральной нервной системы. Почти такое же количество граждан умирает от данных локализаций.
Филиалы и отделения, где лечат каверномы
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение нейроонкологии
Заведующий – к.м.н. ЗАЙЦЕВ Антон Михайлович
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение протонной и фотонной терапии
Заведующий – д.м.н. ГУЛИДОВ Игорь Александрович
Тел: 8 (484) 399 31 30
Каверномы
Кавернозные ангиомы головного мозга (каверномы головного мозга) – врожденные патологические сосудистые полости в веществе мозга, внутри разделенные трабекулами и заполненные кровью относящиеся к классу гемангиом. Кавернома мозга располагается чаще всего в стволе головного мозга, подкорковых ядрах и таламусе, реже кортикально/субкортикально и крайне редко в веществе мозжечка и 4 желудочке.
Примерно в 10-15% случаев кавернозная гемангиома может иметь множественное расположение. Клинически каверномы головного мозга проявляются возникновением эпиприпадков (при локализации в больших полушариях) или кровоизлияниями в вещество мозга. Неврологический дефицит в виде гемипареза, недостаточности функции ЧМН, нарушений сознания практически всегда является следствием кровоизлияния. По различным данным, ежегодный риск кровоизлияния при наличии каверномы, оценивается от 4,5 до 23%, а среди данных пациентов около 1/3 рискуют перенести геморрагию повторно. Развитие эпиприступов, вероятнее всего, обусловлено наличием железа и продуктов распада крови по краю каверномы.
Лучевая терапия кавернозных ангиом, направлена, прежде всего, на уменьшение риска повторных кровоизлияний и снижение частоты эпиприступов. На сегодняшний день, в мировой медицинской литературе описано около 450 случаев лечения пациентов с каверномами методом лучевой терапии. После применения лучевой терапии ежегодный риск кровоизлияний оценивается примерно в 8,8-10,3% в течение первых двух лет. В последующем ежегодный риск снижается до 1,1-3,3%. Есть несколько факторов, которые потенциально повышают риск повторного кровоизлияния при кавернозных гемангиомах: в первую очередь, это локализация в стволе мозга, а также семейный анамнез и множественность патологических очагов.
Примерно у 53-73% пациентов эпиприступы или исчезают после лечения, или их частота значительно уменьшается. При этом отмечено, что наилучшие шансы на благоприятный исход имеют пациенты с коротким эпианамнезом (не более 6 месяцев), что совпадает с данными исследований, изучавших результаты хирургического лечения эпилепсии. Имеется предположение, что длительное течение эпилепсии, вследствие каверномы, приводит к формированию эпилептогенных очагов на отдалении, что и снижает эффективность лучевой терапии.
Филиалы и отделения, в которых лечат опухоли головного и спинного мозга, а также отделы центральной нервной системы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Лечение каверномы головного мозга
Кавернозная сосудистая мальформация центральной нервной системы представляет собой пустую либо заполненную кровяными сгустками и тромбами опухоль. Данная патология – разновидность доброкачественных сосудистых новообразований:
Локализируется кавернома в любых участках спинного или головного мозга. Опухоль не дает метастазов и не перерождается в раковое образование. Встречается сосудистая мальфорация достаточно редко и диагностируется, как правило, случайно.
Основные причины болезни
Точные причины развития патологии не установлены. Специалисты в области медицины склоняются к тому, что кавернома – врожденное заболевание, вызванное вирусной инфекцией еще в утробе в период формирования кровеносной системы эмбриона. К факторам, которые также могут спровоцировать сосудистую мальфорацию у ребенка относят:
Не исключено образование каверномы в другой период жизни. Причинами появления опухоли могут быть:
В некоторых случаях кавернома мозжечка возникает вследствие ангиом, гемангиом и других опухолей головного или спинного мозга.
Разновидности недуга
Выделяют типы патологии зависимо от того, где расположено доброкачественное образование лобной (правой лобной) или теменной области, левой височной части, мозжечка, а также тромбозную ангиому.
По гистологии выделяют три типа каверном:
1. Классический – наиболее распространенный. Образование в виде капсулы с кавернами, без сосудов, волокон и без прослоек мозговой ткани четко граничит с мозгом.
2. Смешанный – кроме каверн опухоль состоит из различных сосудов с прослойками тканей мозга.
3. Пролиферативный – с наличием участков эндотелиальной пролиферации.
Кроме того, каверномы делятся на подострые и хронические, с симптомами, указывающими на кровоизлияния и без таковых. Клиническая картина зависит от разновидности болезни. Лечение разных типов каверномы может также различаться. Современный диагностический комплекс в нашей клинике позволяет максимально точно поставить диагноз и назначить правильное лечение таких опасных недугов, как кавернома, шейный остеохондроз, межпозвоночная грыжа и др.
Какую опасность представляет патология
Последствия каверномы зависят от места ее локализации. Кроме головных болей, судорог, тошноты и рвоты, опухоль может сопровождаться психическими отклонениями (невозможность нормально воспринимать окружающую среду, утрата практических навыков, отсутствие самокритики). Вследствие болезни возможна потеря речевой функции и присутствие слуховых галлюцинаций. Во многих случаях отмечается невозможность нормально глотать, эпилептические припадки, разрывы сосудов. Особенно опасны кровоизлияния, кислородное голодание мозга и параличи.
Комплекс признаков патологии
Преимущественно болезнь протекает без ярко выраженных симптомов. Врожденная кавернома мозжечка часто проявляет себя, когда больной достигает возраста двадцать-сорок лет. Клиническая картина болезни:
Кавернома может спровоцировать онемение конечностей, подергивание и паралич языка. Часто головная боль, что сопровождает болезнь, свидетельствует о разрыве стенок новообразования.
Методы исследования
Сначала проводится опрос жалоб пациента и объективный врачебный осмотр. Больному назначаются анализы крови и спинномозговой жидкости. При подозрении на каверному пациента направляет на комплекс инструментальных диагностических мер:
1. Магнитно-резонансная томография.
4. Компьютерная томография.
5. Ультразвуковое сканирование.
Наиболее точный метод – МРТ. Диагностику и лечение различных опухолей головного и спинного мозга, а также врачебное сопровождение таких поражений позвоночника как грыжа, осуществляют в нейрохирургическом отделении Завалишина Е.Е.
Кавернозная мальформация: ограничения для больного
Неврологи и нейрохирурги выделяют ряд противопоказаний для пациентов, которым поставили диагноз кавернома. А именно:
Правильное и грамотное лечение может назначить только опытный специалист в области нейрохирургии. В противном случае, больному грозит сосудистый разрыв, кровоизлияние и, как следствие – летальный исход.
Методики лечения болезни
Своевременно начатое лечение каверномы гарантирует позитивный прогноз. Сама опухоль носит незлокачественный характер и не угрожает жизни. Схема избавления от патологии разрабатывается зависимо от места расположения образования, возраста пациента, симптоматики и наличия других сопутствующих болезней. Применяются следующие способы лечения:
Консервативная терапия эффективна в случае обнаружения болезни до осложнений. Своевременное лечение медикаментозными препаратами гарантирует быстрое восстановление здоровья пациента и возвращение к привычному, полноценному образу жизни. Оперативное вмешательство практически в 100% случаев позволяет избавиться от болезни навсегда и с минимальным процентом послеоперационных рисков. Операция по удалению каверномы гарантированно избавит от эпилептических припадков, но существует риск повторных кровоизлияний. Консервативное лечение также сохраняет риск кровоизлияний, но и не устраняет приступы эпилепсии, что вынуждает больного на протяжении всей жизни принимать антикольвунсанты.
Существуют противопоказания к проведению операции. В обязательном порядке учитываются размеры, форма опухоли, возраст и общее состояние здоровья больного. Если кавернома расположена в труднодоступном участке, для ее извлечения применяют радиохирургический метод. После радиохирургического вмешательства также возможны осложнения, при этом, в сравнении с лучевой терапией, ионизирующее излучение не оказывает негативного воздействия на близлежащие здоровые участки. Кроме перечисленных методик для лечения сосудистой мальфорации и удаления каверномы применяют лазеротерапию, диатермокоагуляцию, склеротерапию, гормональную терапию и криолечение.
Профилактические меры
Преимущественно встречается врожденная кавернома. Устранить генетические отклонения современная медицина не в силе. Во избежание проблем с центральной нервной системой рекомендуется заботиться о сосудах:
При появлении каких-либо проблем с самочувствием, в частности периодических головных болей и головокружений, нарушений зрительно-слуховых функций, следует незамедлительно обратиться за врачебной консультацией.
Записаться на прием в нашу клинику можно по указанному на сайте номеру телефона.
Кавернозная ангиома головного мозга
Кавернозные ангиомы (каверномы) чаще всего являются врожденными сосудистыми аномалиями, представленными единичными, значительно реже множественными полостями, разделенными внутри септами (перегородками) и заполненными кровью. Кровенаполнение каверном осуществляется из мелких артериол и капилляров, а отток крови через венулы такого же порядка. В связи с мелким калибром питающих сосудов давление крови в каверномах невысокое, поэтому дренирующие вены не гипертрофируются и при СКТ/МРТ/Ангиографии не видны. Особенностью каверном является очень тонкая неполноценная сосудистая стенка, настолько тонкая, что клеточные элементы крови – эритроциты, «пропотевают» через нее и оседают в прилежащем мозговом веществе. Этот процесс носит название «диапедезное кровоизлияние». Продукты естественного распада гемоглобина (гемосидерин), содержащегося в эритроцитах, образуют вокруг каверномы зону хронических, специфических и очень узнаваемых на МРТ изменений.
Локализоваться каверномы могут в любой части мозга, преимущественно в больших полушариях, а также в стволе мозга, мозжечке, подкорковых узлах, в мозолистом теле и в боковых желудочках. Примерно в 30-40% случаев кавернозные ангиомы сочетаются с другим видом сосудистых мальформаций – венозными ангиомами. Венозные ангиомы представляют из себя аномалию развития венозных сосудов в виде «пучка» мелких вен («голова Горгоны») собирающихся в одну крупную дренажную вену.
Частота выявляемости кавернозных ангиом составляет несколько случаев на миллион населения.
Чем опасно наличие кавернозной ангиомы?
Каверномы могут всю жизнь протекать бессимптомно. Однако у ряда больных клинические проявления могут быть двух типов, как по отдельности, так и в сочетании:
Таким образом, каверномы крайне редко несут угрозу жизни пациента, но могут оказывать заметное влияние на качество жизни
Как диагностировать каверному?
Магнитно-резонансная томография (МРТ) является наиболее информативным методом диагностики каверном. В режимах сканирования Т1 и Т2 может быть видна полость, окруженная черным ободком гемосидерина, с признаками острых и подострых кровоизлияний. Наиболее чувствительным является режим Т2* («Т2 со звездой»), позволяющий диагностировать даже мелкие (1-2 мм) каверномы, не видимые в других режимах сканирования
Ангиография неинформативна в диагностике каверном
Как избавиться от каверномы?
В случае формирования эписиндрома и/или при перенесенном кровоизлиянии возможно два метода лечения:
Хирургическое удаление каверномы является высокоэффективным методом, позволяющим раз и навсегда избавить больного от риска повторных кровоизлияний. Хирургия также эффективна при наличии у пациента эпиприступов, однако эффективность ее снижается в случае длительного анамнеза эписиндрома
Радиохирургия проводится по тому же принципу, что и для артерио-венозных мальформаций – чем выше доза, тем лучше эффект. Поэтому, лучше всего поддаются лечению каверномы до 1 см в диаметре, когда возможно безопасное применение максимально допустимых доз облучения. Морфологические изменения при этом аналогичны таковым в артерио-венозных мальформациях – стенки каверномы и устья питающих сосудов подвергаются гиалинозу, в результате чего кровоток снижается, прекращаются диапедезные кровоизлияния, на 50-70% снижается риск повторных спонтанных внутримозговых кровоизлияний. Эпиприступы также становятся реже или полностью проходят, но как и в ситуации с хирургией, чем дольше анамнез болезни, тем меньше вероятность полного излечения от них
Общепринятая тактика при бессимптомных, случайно выявленных каверномах – наблюдение.
Надо ли облучать множественные каверномы?
Как и в случае с одиночными каверномами, радиохирургическое лечение проводится только на тот очаг, который проявляется клинически – кровоизлиянием или эпиприступами
Что делать с венозной ангиомой?
Какой метод лечения каверномы лучше?
С точки зрения профилактики повторных кровоизлияний, эффективность хирургического лечения выше. Однако, при локализации каверном в функционально важных или труднодоступных зонах мозга (например, в подкорковых ядрах, стволе мозга) хирургия сама по себе имеет высокие риски остаточного неврологического дефицита, а радиохирургия позволяет в значительной степени избежать данных осложнений. Поэтому решение об оптимальном методе воздействия принимается индивидуально, с учетом всех возможных факторов, в т.ч. и с учетом информированного выбора самого пациента
КАВЕРНОМЫ (КАВЕРНОЗНЫЕ МАЛЬФОРМАЦИИ)

Одним из направлений работы института по лечению сосудистой патологии ЦНС является лечение больных с каверномами. Эти образования относятся к группе сосудистых мальформаций, в которую входят также АВМ, телеангиоэктазии и венозные ангиомы. Среди клинически проявившихся мальформаций разного типа каверномы (кавернозные ангиомы) составляют около 30%, занимая второе место после АВМ.
Удаление каверномы. Интраоперационное фото
Макроскопически каверномы представляют собой образования с бугристой поверхностью, синюшного цвета, состоящие из полостей, заполненных кровью (каверн). Каверномы имеют, как правило, округлую форму, и достаточно четко отграничены от окружающей ткани. Каверны могут плотно прилегать друг к другу, либо легко отделяться от основного конгломерата. Размеры кавернозных полостей и их соотношение со стромой могут быть различными. Некоторые образования состоят преимущественно из каверн с тонкими, быстро разрушающимися стенками, другие — из тромбированных полостей и соединительной ткани. Ткани, окружающие каверному, чаще всего грубо изменены. Типична желтая окраска мозгового вещества и мозговых оболочек, свидетельствующая о перенесенных кровоизлияниях. Этот признак помогает обнаружить каверному в ходе хирургического вмешательства. На операции в веществе мозга на границе с каверномой можно видеть множество мелких артериальных сосудов. Тем не менее, явные признаки шунтирования крови отсутствуют, хотя доказательств того, что кавернозные полости полностью изолированы от кровеносной системы мозга, не существует. Вблизи каверномы нередко располагаются одна, реже несколько крупных вен, которые иногда имеют вид типичной венозной ангиомы. При гистологическом исследовании каверномы представляют собой тонкостенные полости неправильной формы, стенки которых образованы эндотелием. Полости могут плотно прилежать друг к другу, либо быть разделены коллагеновыми волокнами или фиброзной тканью. Каверны могут быть заполнены жидкой кровью либо тромбированы. В ткани каверномы могут быть обнаружены участки кальцификации и гиалиноза. Частым признаком является наличие в строме образования признаков повторных кровоизлияний в виде остатков гематом различной давности, а также фрагментов капсулы, типичной для хронической гематомы. Иногда встречается сочетание каверном с другими сосудистыми мальформациями — АВМ и телеангиоэктазиями. Практически облигатным признаком каверном является присутствие отложений гемосидерина в прилежащем мозговом веществе. Мелкие сосуды в окружающих тканях представляют собой нормально сформированные артериолы и капилляры, а видимые в ходе операций вены имеют нормальное строение.
Кавернома спинного мозга на уровне Th2
Каверномы могут оставаться бессимптомными на протяжении всей жизни человека, поэтому составить представление о распространенности патологии достаточно сложно. Согласно немногочисленным исследованиям, каверномы встречаются у 0,3%–0,5% населения. Оценить, какая часть этих каверном проявляется клинически, не представляется возможным, так как подобные исследования отсутствуют. Тем не менее, можно с уверенностью говорить о том, что подавляющее число каверном остаются бессимптомными. Каверномы встречаются в виде двух основных форм — спорадической и наследственной. До недавнего времени считалось, что спорадическая форма заболевания является наиболее частой. Исследования последних лет показали, что соотношение спорадических и семейных каверном зависит от качества обследования родственников больных с клинически проявившейся патологией — чем шире охват обследуемых, тем выше процент наследственных форм. По некоторым данным, частота наследственных форм достигает 50%. Каверномы ЦНС могут проявиться клинически в любом возрасте — от младенческого до преклонного. Среди обследованных в институте в двух случаях первые симптомы заболевания появились с первых недель жизни, а у нескольких больных — в возрасте старше 60 лет. Наиболее типично развитие болезни в возрасте 20–40 лет. По нашим данным, при наследственной форме патологии первые признаки заболевания появляются в детском возрасте чаще, чем при спорадических каверномах. Соотношение мужчин и женщин среди больных с каверномами примерно одинаково.
Множественные каверномы у больного
с семейной формой заболевания
Каверномы могут быть спорадическими и наследственными. Этиопатогенез заболевания наиболее хорошо изучен для наследственной формы патологии. К настоящему времени доказан аутосомно-доминантный тип наследования и установлены три гена, мутации которых приводят к образованию каверном: CCM1/Krit1 (локус7q21. 2), ССМ2/GC4607 (локус 7q13-15), ССМ3/PDCD10 (локус q25.2-q27). Исследования по расшифровке молекулярных механизмов реализации этих генов показали, что образование каверном связано с нарушением формирования эндотелиальных клеток. Считается, что кодируемые тремя генами протеины работают в едином сложном комплексе. Этиология спорадических каверном остается неясной. Доказано, что некоторые каверномы могут быть радиоиндуцированными. Существует также иммунно-воспалительная теория генеза заболевания. Основным механизмом развития любых клинических симптомов у больных с каверномами являются однократные или повторные макро- или микрокровоизлияния. Критерии диагноза «кровоизлияние из каверномы» остаются предметом дискуссии. Важность этого вопроса обусловлена тем, что частота кровоизлияний является одним из основных факторов при определении показаний к хирургическому вмешательству, а также при оценке эффективности различных методов лечения, в особенности, радиохирургического. В зависимости от используемых критериев, частота кровоизлияний варьирует в широких пределах — от 20% до 55%. По разным данным, частота кровоизлияний составляет от 0,1% до 2,7% на одну каверному в год.

МРТ-трактография у больного с
глубинно расположенной каверномой
Самым точным методом инструментальной диагностики каверном является МРТ, обладающая в отношении данной патологии 100% чувствительностью и 95% специфичностью. Наибольшей чувствительностью, особенно в отношении мелких каверном, обладают режимы, взвешенные по неоднородности магнитного поля. Широкое использование подобных режимов привело к существенному увеличению числа диагностированных случаев с множественными каверномами. В то же время, вопрос о гистологической природе так называемых каверном IV типа до настоящего времени остается спорным. Не исключено, что они представляют собой телеангиоэктазии. Функциональная МРТ может быть использована при предоперационном обследовании больных с образованиями, расположенными в функционально значимых участках коры, но применение метода значительно ограничено из-за артефактов, связанных с присутствием гемисидерина в окружающей ткани. Трактография может быть использована при планировании удаления глубинных каверном и при расчете дозы облучения в стереотаксической радиохирургии. Информативность ангиографии в диагностике каверном была и остается минимальной. Метод может быть использован для дифференциального диагноза каверномы с АВМ и периферической аневризмой. Компьютерная томография внесла принципиальные изменения в диагностику каверном, так как позволила обнаружить не выявляемые при ангиографии мальформации. В то же время, по данным КТ редко удается однозначно поставить диагноз. В настоящее время КТ может быть использована как быстрый метод диагностики кровоизлияния из каверномы при невозможности проведения МРТ.
Удаление каверномы — признанный эффективный метод лечения заболевания. В то же время, определение показаний к операции является сложной задачей. В первую очередь это связано с тем, что заболевание имеет в целом доброкачественное течение. Подавляющее большинство больных в момент обращения не имеют объективных симптомов поражения ЦНС, а случаи стойкой инвалидности отмечены главным образом при повторных кровоизлияниях из каверном глубинных структур и ствола мозга, труднодоступных для операции. С другой стороны, прогнозирование течения заболевания в каждом конкретном случае невозможно, а успешно выполненная операция может навсегда избавить больного от рисков, связанных с заболеванием. Основными критериями в определении показаний к операции мы считаем локализацию каверномы и клиническое течение болезни. Исходя их этих факторов, операция показана в следующих случаях:
каверномы поверхностного расположения вне функционально значимых зон, проявившиеся кровоизлиянием или эпилептическими припадками;
корковые и субкортикальные каверномы, расположенные в функционально значимых зонах, глубинные каверномы больших полушарий, каверномы ствола мозга, каверномы медиальных отделов полушарий мозжечка, проявившиеся повторными кровоизлияниями с формированием стойких неврологических нарушений или тяжелого эпилептического синдрома.
Помимо названных критериев, существует целый ряд условий, определяющих показания к операции: размер каверномы, давность кровоизлияния, возраст больного, сопутствующие заболевания и др. В любом случае показания к удалению каверномы относительны, поэтому необходимым условием принятия решения является информированность больного о характере заболевания и вариантах его течения, целях операции и ее возможных исходах. При труднодоступных каверномах возможно радиохирургическое лечение, хотя сведения о его эффективности противоречивы. При применении этого метода больного необходимо информировать о риске развития осложнений.
Планирование доступа и проведение хирургического вмешательства при удалении каверном больших полушарий в целом соответствуют общим принципам, используемым в хирургии объемных образований головного мозга. В случае поверхностной субкортикальной локализации, поиск мальформации значительно облегчает наличие постгеморрагических изменений поверхностной коры и оболочек мозга. Кавернома, как правило, отчетливо отграничена от мозгового вещества, что упрощает ее выделение. В случае локализации каверномы вне функционально важных зон выделение мальформации по зоне перифокальных изменений и ее удаление одним блоком значительно облегчают и ускоряют операцию. Для улучшения исходов лечения эпилепсии в ряде случаев также используется методика иссечения макроскопически измененного продуктами распада крови мозгового вещества вокруг каверномы, хотя сведения об эффективности этой методики противоречивы.Операции по удалению каверном, расположенных в функционально значимых корковых и субкортикальных отделах мозга, а также в глубинных структурах больших полушарий, имеют ряд особенностей. В случае кровоизлияния из каверномы такой локализации следует продолжать наблюдение за больным в течение 2–3 недель. Отсутствие регресса очаговых симптомов за этот период служит дополнительным обоснованием для хирургического вмешательства. При принятии решения об операции не следует дожидаться рассасывания гематомы, так как вследствие процессов организации и глиоза операция становится более травматичной. Внутренняя декомпрессия каверномы путем эвакуации гематомы является необходимым этапом при удалении каверном из функционально значимых зон, так как позволяет уменьшить операционную травму. Резекция перифокальных постгеморрагических изменений нецелесообразна.
Удаление небольшой каверномы с
использованием нейронавигации
Для улучшения исходов удаления каверном используются различные инструментальные интраоперационные вспомогательные методики. При отсутствии четких анатомических ориентиров целесообразно применение методов интраоперационной навигации. Ультразвуковое сканирование в большинстве случаев позволяет визуализировать каверному и спланировать траекторию доступа. Значительным достоинством метода является предоставление информации в реальном времени. Ультразвуковая визуализация каверном может быть сложной при небольших размерах образований. Безрамочная нейронавигация по данным предоперационной МРТ позволяет максимально точно планировать доступ и краниотомию необходимого (минимально возможного для данной ситуации) размера. Методику целесообразно использовать для поиска небольших каверном. Стимуляцию моторной зоны с оценкой двигательной реакции и М-ответов следует использовать во всех случаях возможного интраоперационного повреждения моторной коры или пирамидных путей. Методика позволяет спланировать максимально щадящий доступ к каверноме и оценить возможность иссечения зоны перифокальных изменений мозгового вещества. Интраоперационное использование ЭКоГ для оценки необходимости иссечения отдаленных очагов эпилептиформной активности целесообразно у больных с длительным анамнезом эпилепсии и фармакорезистентными приступами. В случае эпилептического поражения медиальных височных структур высокую эффективность показала методика амигдалогиппокампэктомии под контролем ЭКоГ.
При любой локализации каверномы следует стремиться к полному удалению мальформации в связи с высокой частотой повторных кровоизлияний из частично удаленных каверном. Необходимо сохранять обнаруженные в непосредственной близости от каверном венозные ангиомы, так как их иссечение сопряжено с развитием нарушений венозного оттока от прилежащего к каверноме мозгового вещества.
В большинстве случаев каверномы, даже очень больших размеров, удается удалить полностью, а исходы операций, как правило, благоприятны: у большинства больных неврологических расстройств не возникает. У больных с эпилептическими припадками в улучшение отмечается в 75% случаев, а в 62% случаев приступы после удаления каверномы не повторяются. Риск развития послеоперационных неврологических осложнений зависит большей частью от локализации образования. Частота развития дефектов при каверномах, расположенных в функционально не значимых отделах больших полушарий, составляет 3%. При кортикальных и субкортикальных каверномах функционально значимых областей эта цифра увеличивается до 11%. Риск появления или усугубления неврологического дефицита в случае удаления каверном глубинной локализации достигает 50%. Необходимо отметить, что возникающий после операции неврологический дефект часто имеет обратимый характер. Послеоперационная летальность составляет 0,5%.
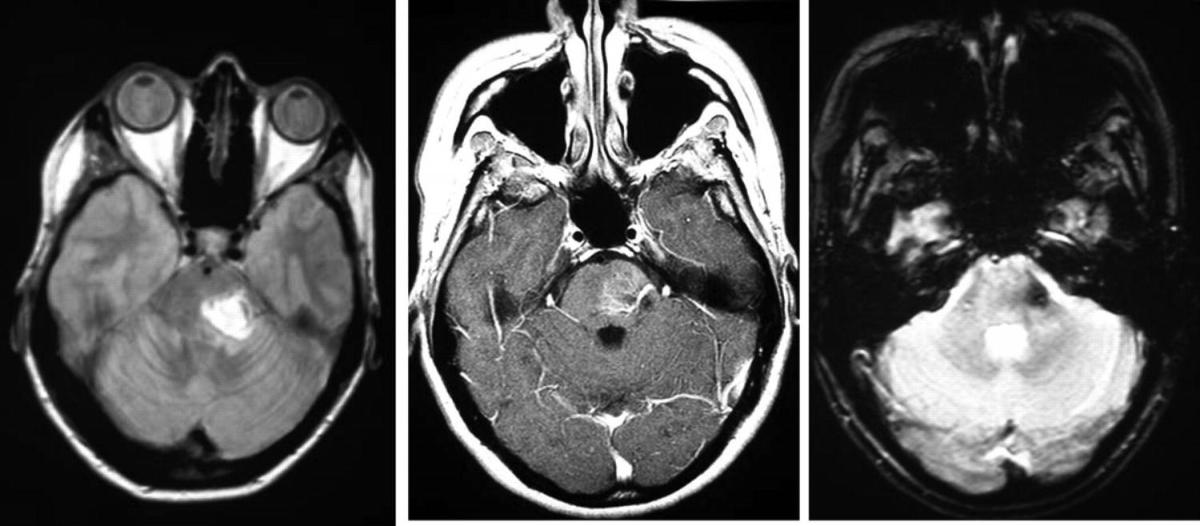
Лечение кавернозных ангиом ствола мозга имеет ряд особенностей, обосновывающих выделение этой патологии в самостоятельную группу. Прежде всего, анатомия и функциональная значимость ствола делает хирургические вмешательства в этой области исключительно сложными. Вследствие компактного расположения большого числа разнообразных, в том числе, жизненно важных образований в стволе мозга, любые, даже минимальные кровоизлияния из каверном ствола вызывают неврологические расстройства, что отличает течение заболевания от клинических проявлений при каверномах больших полушарий. Небольшие размеры каверном ствола нередко затрудняют гистологическую верификацию патологии, в связи с чем природа заболевания чаще, чем при каверномах другой локализации, остается нераспознанной.По данным МРТ и операций, можно выделить три варианта патологических образований, объединяемых общим названием «каверномы ствола»:— подострые и хронические гематомы, при удалении которых лишь в 15% случаев удается верифицировать кавернозную ткань. Нельзя исключить, что в основе этих гематом лежат отличные от каверном мальформации, возможно, телеангиоэктазии;— типичные каверномы в сочетании с острой, подострой или хронической гематомой;— типичные каверномы, имеющие гетерогенную структуру и окруженные кольцом гемосидерина, без признаков кровоизлияния.В клиническом течении каверном ствола выделяют два основных варианта. Инсультоподобный вариант характеризуется острым развитием выраженных стволовых симптомов, часто на фоне интенсивной головной боли. Этот вариант встречается, как правило, при гематомах ствола без МРТ признаков каверномы. Псевдотуморозный вариант характеризуется медленным нарастанием стволовой симптоматики, продолжающимся иногда до нескольких месяцев. Такое течение характерно для больных с типичной МРТ картиной каверном. При обоих вариантах течения клинические симптомы постепенно стабилизируются, а в дальнейшем могут полностью или частично регрессировать. Анализ результатов хирургических вмешательств показал, что они четко зависят от типа выявленного образования. Так, при удалении подострых и хронических гематом ствола регресс симптомов наступал в 80% и 60% случаев соответственно. При удалении каверном с признаками кровоизлияния клинические исходы были менее удовлетворительными, а при удалении каверном без признаков кровоизлияния исходы в основном были неудовлетворительными. Выявление этих закономерностей легло в основу определения показаний к хирургическому вмешательству.
Основными показаниями для хирургического лечения каверном ствола являются наличие подострой или хронической гематомы, повторное кровоизлияние и неуклонно нарастающая симптоматика поражения ствола. При гематомах ствола оптимальный срок вмешательства — 2–4 недели с момента кровоизлияния и формирования гематомы. Консервативное введение следует предпочесть в тех случаях, когда неврологическая симптоматика к моменту обращения существенно регрессировала, а также при небольшом объеме гематомы (менее 3 мл), при глубинном расположении мальформаций и, соответственно, высоком риске нарастания симптомов после операции.
 |
| Удаление каверномы ствола |
Выбор хирургического доступа всегда основывается на тщательном изучении топографии образования по данным МРТ. Удаление гематомы и/или каверномы производится со стороны ее наиболее близкого прилежания к поверхности ствола мозга. Чаще других применяется срединная субокципитальная краниотомия с доступом через IV желудочек. Это связано с тем, что большая часть гематом и мальформаций располагается субэпендимарно, в области покрышки моста. Даже при больших гематомах, занимающих практически весь поперечник ствола, данный доступ является наиболее приемлемым, ввиду простоты его выполнения, и меньшей, по сравнению с другими доступами, травматичностью. При каверномах и гематомах, располагающихся в вентрально-латеральных отделах моста, с нашей точки зрения, наиболее оптимальными являются ретролабиринтный, пресигмовидный и субвисочный доступы, поскольку они обеспечивают более широкий угол обзора операционного поля и, соответственно, большую возможность радикального удаления мальформации и капсулы хронической гематомы. Удаление гематом и мальформаций среднего мозга возможно через субтенториальный супрацеребеллярный или субокципитальный транстенториальный доступы. Важным этапом операции является определение проекции расположения ядер ЧМН в дне ромбовидной ямки (картирование) с помощью регистрации моторных ответов. Информация о расположении основных ядерных структур ствола мозга позволяет хирургу манипулировать по возможности в стороне от этих образований. При операциях на стволе мозга не используются шпатели — хирург создает поле обзора инструментами, которыми он выполняет операцию — отсосом, пинцетом, ножницами и др. В ходе операции кавернозная ангиома разделяется на фрагменты и удаляется по частям. При хронических гематомах следует по возможности радикально удалить ее капсулу. При неполном удалении каверномы или капсулы хронической гематомы возможны повторные кровоизлияния. Чаще они происходят после удаления хронических гематом. Это связано с тем, что при недостаточной ревизии стенок гематомы в ней могут сохраняться фрагменты небольшой мальформации, явившейся причиной первого кровоизлияния. В последующем эта мальформация может трансформироваться в более крупную каверному.
Лекция академика А.Н. Коновалова «Каверномы ЦНС»